Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria
Guía de Práctica Clínica para el Tratamiento del Trastorno de Ansiedad Generalizada en Atención Primaria
Introducción
Definición
El trastorno de ansiedad generalizada (TAG) se define como un estado persistente de ansiedad y preocupación excesiva e inespecífica, presente la mayor parte de los días, en relación con una serie de acontecimientos o situaciones cotidianas, que es desproporcionado a la probabilidad o a la repercusión real de los mismos y que se prolonga en el tiempo durante más de 6 meses (9,10).
Este estado de ansiedad y dificultad para controlar las preocupaciones provoca malestar y angustia que conllevan un deterioro social o laboral, produciendo incluso discapacidad o afectando a otras áreas importantes de la actividad cotidiana del individuo (9).
Epidemiología
Los trastornos de ansiedad son problemas habituales de salud mental que repercuten en la capacidad de trabajo y la productividad. Según la Organización Mundial de la Salud (OMS), más de 260 millones de personas padecen trastornos de ansiedad (11). En España son los trastornos que con más frecuencia se registran en atención primaria (AP), afectando al 6,7% de la población, seguido de los trastornos del sueño y el trastorno depresivo con 5,4% y 4,1% respectivamente, y siendo mayor en mujeres (8,8%) que en hombres (4,5%) (12).
La prevalencia del TAG varía ampliamente entre los diferentes estudios epidemiológicos publicados. En general, en Europa se estima una prevalencia a los 12 meses de 1,7 a 3,4% y una prevalencia-vida de 4,3 a 5,9% (13). En España los valores son prácticamente similares, con una prevalencia a 12 meses en el 1,0% y una prevalencia-vida estimada del 2,8% (13,14). No obstante, estos datos de prevalencia-vida obtenidos de manera retrospectiva pueden estar infraestimados, ya que posiblemente no se estén teniendo en cuenta los casos no crónicos ni recurrentes. Cuando los datos se obtienen prospectivamente, las cifras de prevalencia-vida llegan a doblarse (15).
En cuanto a la prevalencia de TAG por grupos de edad, las tasas aumentan hasta la edad media de la vida, siendo más frecuente en esta etapa y disminuyendo en edades más avanzadas (16), aunque también existen datos que muestran tasas de prevalencia anual más altas en los grupos de edad más jóvenes (14), sobre todo, en mujeres (18-24 años: 2,7%)(17). Por otro lado, el TAG afecta con mayor frecuencia a mujeres que a hombres (razón 2:1) y a aquellas personas con un nivel socioeconómico más bajo (menores ingresos, desempleados y en las personas dedicadas a tareas domésticas)(13,18). Por su parte, el TAG de inicio temprano (establecido hasta los 24 años inclusive) se ha asociado también al sexo femenino y a mayores niveles educativos y de neuroticismo, pero no a mayor gravedad (19).
Por otra parte, el TAG es un motivo de consulta particularmente frecuente en AP (9) por su alta prevalencia, afectando al 11,7% de los pacientes (20).
Etiología/Factores de riesgo
Las causas del TAG no son del todo conocidas, pero aparecen implicados factores tanto psicosociales como ambientales y biológicos, y parece ser que es la interacción de múltiples determinantes lo que favorece la presentación de este trastorno (21).
Entre los factores de riesgo para el TAG se encuentran el sexo femenino, el bajo nivel socioeconómico y la exposición a adversidades en la infancia (abusos físicos o sexuales, abandono o problemas parentales con violencia, alcoholismo o consumo de drogas) (22). Evidencias recientes sugieren que la exposición a castigos físicos en la infancia se asocia a un aumento del riesgo de TAG en la edad adulta, aunque estos factores son inespecíficos y se pueden asociar al riesgo de otros trastornos de ansiedad y del estado de ánimo (23).
En cuanto a la heredabilidad, se estima que hasta un tercio del riesgo de sufrir TAG es genético (16). Asimismo, una personalidad con intolerancia a la incertidumbre y la tendencia a reaccionar de manera negativa a estas situaciones, ha mostrado ser una característica relativamente específica de las personas con TAG (24).
Estudios funcionales de neuroimagen señalan en personas con TAG un incremento de la activación en regiones del sistema límbico como la amígdala y una reducción de la actividad en el córtex prefrontal, además de una disminución en la conectividad funcional entre estas regiones. Igualmente, algunos datos sugieren que los tratamientos efectivos para el TAG podrían revertir estas anormalidades funcionales en el cerebro (25).
Manifestaciones clínicas
El TAG presenta una serie de síntomas cognitivos, físicos y somáticos (26,27).
Entre los síntomas cognitivos que se pueden presentar en el TAG se encuentran los siguientes (27,28):
- Preocupación o ansiedad persistente por determinados asuntos que es desproporcionada en relación con el impacto de los acontecimientos.
- Percepción de determinadas situaciones y acontecimientos como amenazantes, incluso cuando no lo son.
- Dificultad para lidiar con situaciones de incertidumbre.
- Dificultad para la toma de decisiones (indecisión y miedo a tomar la decisión equivocada).
- Incapacidad para dejar de lado u olvidar una preocupación.
- Incapacidad para relajarse, sensación de nerviosismo y sensación de excitación o de estar al límite.
- Dificultad para concentrarse o sensación de que la mente se «pone en blanco».
Típicamente, las personas con TAG se preocupan por acontecimientos rutinarios de la vida, como llegar tarde a alguna actividad, tener que llamar a un fontanero, formalizar una matrícula, etc., y estas preocupaciones cambian en función de las distintas etapas de la vida; así, una persona joven puede sentir un examen como una situación amenazante, mientras que otra mayor, se preocuparía de forma desproporcionada por la situación económica de sus hijos o la salud de sus nietos, por ejemplo.
Existen temas comunes de preocupación como pueden ser la salud, amigos o familia, estudios o trabajo, economía o vida cotidiana (9).
Los signos y síntomas físicos y somáticos pueden ser los siguientes (27,28):
- Fatiga.
- Trastornos del sueño.
- Tensión muscular o dolores musculares.
- Temblor, agitación.
- Nerviosismo o tendencia a los sobresaltos.
- Sudoración.
- Palpitaciones, sensación de asfixia, parálisis y dolor en el pecho.
- Náuseas, vómitos, diarrea o síndrome del intestino irritable.
- Dolor de cabeza o de espalda.
- Dificultad para respirar.
Carga de la enfermedad y discapacidad
En general, los problemas de salud mental no solo presentan un importante impacto sobre las personas que los padecen, sino también en la sociedad, tanto si se evalúan los costes, como la carga social producida por los mismos, a través de la calidad de vida relacionada con la salud (CVRS) o bien por los años de vida ajustados por discapacidad (AVAD)(29).
En este sentido, el TAG y su aspecto multidimensional psíquico y social contribuyen a una disminución de la CVRS, un deterioro significativo en el funcionamiento (30), un aumento de las visitas médicas (31,32), un aumento de la discapacidad, una restricción de roles ocupacionales y una pérdida de productividad laboral (33).
En Europa, los costes sanitarios directos por paciente con TAG por año ascienden a 659 euros, mientras que los costes indirectos a 2.208 euros, que tienden a aumentar con la intensificación de los síntomas (34). En España, los pacientes con TAG generan un coste medio en AP mayor que los pacientes sin esta enfermedad (en la mayoría de los casos se multiplica hasta un 2,7) (35).
Del total de AVAD a nivel mundial, el 7,4% corresponde a enfermedad mental, perteneciendo el 1,1% a los trastornos de ansiedad (36). El déficit en CVRS en los pacientes con TAG es comparable con los de la depresión o el trastorno de pánico, además es mayor en el TAG comórbido con otros trastornos (32,36,37). Incluso los cuadros subumbrales de TAG se relacionan con discapacidad en funcionamiento psicosocial y laboral (38). El comienzo temprano de la enfermedad, la mayor duración de enfermedad no tratada y la comorbilidad con depresión se asocian a mayor discapacidad (39). No obstante, la detección e intervención temprana reduce la carga social y mejora tanto la funcionalidad como la CVRS (33).
Curso clínico y pronóstico
El TAG tiene un curso crónico, aunque con oscilaciones, pudiendo remitir con el tratamiento adecuado o permanecer en un nivel subclínico; sin embargo, también presenta una alta tasa de recaída (9) y alto riesgo de recurrencia (40). La edad promedio de aparición del TAG es de 30 años (27), aunque puede aparecer en cualquier momento de la vida(14).
La mayoría de los pacientes no alcanzan una remisión a largo plazo(40) y persiste más allá de los cinco años en un 40% de los pacientes (29). En un estudio prospectivo a 12 años, se halló que los pacientes estuvieron sintomáticos durante un 74% del tiempo (41). No obstante, la gravedad de los síntomas parece que decrece con el paso del tiempo, si bien de forma modesta (42).
La detección temprana del TAG y el diagnóstico de comorbilidades reducen la posibilidad de un mal pronóstico, mientras que, el retraso en el inicio del tratamiento se ha asociado con un peor curso clínico (33). Según algunos estudios, el tiempo medio hasta iniciar tratamiento con antidepresivos en un TAG puede ser de 81,6 meses (43), siendo el estigma social de la enfermedad y la vergüenza algunos de los factores que pueden dificultar el acceso a la atención (44).
Comorbilidad
El TAG se asocia frecuentemente a otros trastornos mentales. La comorbilidad en pacientes con TAG se asocia a mayor gravedad, mayor discapacidad, mayor búsqueda de ayuda y peores resultados, en comparación con los pacientes sin comorbilidad (45). Se ha hallado una prevalencia-vida de comorbilidad del 90,4% para el desarrollo de al menos otro trastorno mental, y por encima del 70% para el episodio depresivo (46). Otras entidades frecuentes son la distimia (39,5%), el consumo perjudicial de alcohol (37,6%), las fobias simples (35,1%) y la fobia social (34,4%) (47). El insomnio también es frecuente (60-70%) (45,48). Los hombres tienen mayor tasa de trastornos por consumo de tóxicos (30,8%) y las mujeres mayor tasa de trastornos del estado de ánimo (53,2%) y otros trastornos de ansiedad (55,9%) (49).
El TAG también presenta una alta comorbilidad con enfermedades y trastornos somáticos. La migraña (9,1%), los trastornos gastrointestinales, como el síndrome de colon irritable (37%), cardiovasculares (62,0%), endocrinos (29,0%) y respiratorios (16%), los síndromes de dolor crónico, como la artritis (5,6%) y la hiperlaxitud articular son entidades frecuentes (27,50–53).
La coexistencia de síntomas psíquicos y somáticos puede producir un refuerzo de estos en ambas direcciones (25).
Diagnóstico y evaluación
El diagnóstico de TAG se basa en descripciones y criterios clínicos estandarizados como la Clasificación Internacional de Enfermedades (CIE-11) (54) o el Manual Diagnóstico y Estadístico de los Trastornos Mentales-5ª edición_Texto Revisado (DSM-5-TR) (27).
La CIE-11 (54) propone la descripción de TAG que se muestra en la Tabla 1.
Tabla 1. Descripción CIE-11 del TAG

Según el DSM-5-TR (27), para el diagnóstico del TAG se requiere la presencia de los criterios que se muestran en la Tabla 2.
Tabla 2. Criterios diagnósticos DSM-5-TR para el TAG

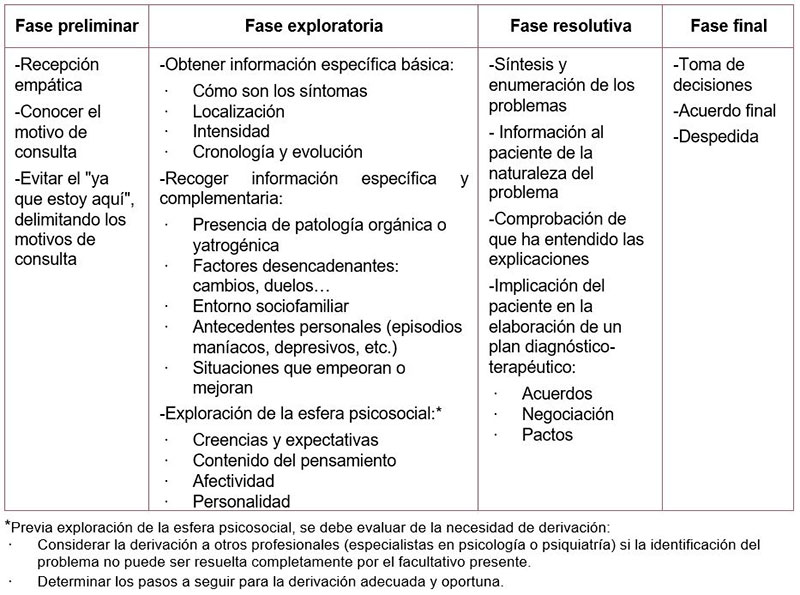
Para llegar a una comprensión global del paciente y poder establecer un diagnóstico del TAG, el instrumento por excelencia es la entrevista clínica (54,55). No obstante, se pueden utilizar escalas como la Escala de Ansiedad Generalizada de 7 ítems (GAD-7, del inglés, Generalized Anxiety Disorder seven-item scale), especialmente útil para el cribado en AP debido a su sensibilidad (56), como instrumento para complementar el juicio diagnóstico tras la exploración psicopatológica. Tanto el TAG como el trastorno comórbido pueden ser difíciles de diagnosticar cuando la evaluación clínica no incluye una entrevista clínica semiestructurada para la detección de trastornos mentales (54,57). En ella se recoge la información necesaria para orientar el diagnóstico y la decisión de estrategias a seguir. Se empieza con preguntas más abiertas (cuyos contenidos parcialmente predetermina el sanitario), apoya la narración del paciente y, posteriormente, dirige el encuentro con preguntas más específicas o cerradas que consiguen no dejar interrogantes imprescindibles en la identificación y manejo del problema. Las diferentes partes de la entrevista semiestructurada se describen en la Tabla 3 (58,59).
Tabla 3. Fases de la entrevista semiestructurada
Diagnóstico diferencial
El TAG se asocia frecuentemente con la depresión, el abuso de alcohol u otras sustancias, además de problemas de salud físicos, con lo que el diagnóstico diferencial es complejo al incluir tanto procesos somáticos como mentales (21,25). El TAG puede estar o no acompañado de alteraciones de naturaleza autonómica como la diaforesis, palpitaciones, mareos, molestias torácicas o abdominales inespecíficas, etc. Estos síntomas y signos pueden estar presentes en otros trastornos mentales diferentes al TAG, lo que puede dificultar el diagnóstico diferencial. El TAG ha de diferenciarse de (27,60):
- Ansiedad no patológica: suele responder a una situación que lo justifique, la intensidad es más leve y la duración se limita al hecho que la produce, teniendo poca repercusión en la vida diaria.
- Trastorno de ansiedad debido a enfermedad médica: los síntomas se explican por efectos fisiológicos directos de una enfermedad (p. ej. hipertiroidismo).
- Trastorno de ansiedad inducido por sustancias: el origen de la ansiedad está relacionado con el consumo de la sustancia (p. ej. cafeína, psicoestimulantes).
- Trastorno de pánico: aunque pueden aparecer crisis de pánico en el contexto de un TAG, en el trastorno de pánico las preocupaciones y la ansiedad suelen presentarse de forma brusca y episódica mientras que en el TAG suelen mantenerse en el tiempo.
- Trastorno de ansiedad por separación: la clínica está asociada al temor a perder a una figura de apego importante.
- Fobia social: la ansiedad está relacionada con situaciones sociales futuras o evaluación de terceros.
- Trastorno de estrés postraumático: aunque la ansiedad aparece también de forma invariable, no deberíamos diagnosticar TAG si existe un antecedente de evento o vivencia traumática clara originando la clínica.
- Trastornos depresivos: el TAG con repercusión afectiva puede confundirse con un cuadro depresivo primario o distímico. La aparición de sentimientos de culpabilidad, enlentecimiento psicomotriz e ideas de muerte son más prevalentes en los cuadros depresivos.
- Trastorno adaptativo: la ansiedad aparece en los siguientes tres meses tras el estresor y no se justifica por un duelo normal. En ocasiones es un diagnóstico de exclusión.
- Trastorno obsesivo compulsivo (TOC): aunque los pensamientos pueden presentar características intrusivas y rumiativas como en el TOC, las preocupaciones del TAG suelen ser sobre problemas del día a día y no temores más primarios (daño, contaminación, orden) siendo, además ego sintónicas, es decir, percibidas por el paciente como algo natural, a diferencia del TOC en el que estos pensamientos generan rechazo.
- Hipocondriasis: las preocupaciones y la ansiedad del paciente se relacionan directamente con el temor a padecer una o múltiples enfermedades. Estas podrían aparecer de forma secundaria al TAG.
- Trastorno bipolar y trastornos psicóticos: la ansiedad y la preocupación aparecen como un síntoma más en estos cuadros, por tanto, solo se diagnosticaría como TAG comórbido si los síntomas no aparecen en el contexto de una descompensación del trastorno de base.
Tratamiento y manejo
Las principales estrategias terapéuticas para el abordaje del TAG son el tratamiento psicológico y el tratamiento farmacológico.
Las formas de tratamiento psicológico más recomendadas para el TAG son la terapia cognitivo conductual (TCC) (61), la terapia de apoyo y las técnicas de relajación. La TCC es la que cuenta con una mayor evidencia científica y se centra en intervenciones de psicoeducación basadas en el modelo de desarrollo y mantenimiento del trastorno de ansiedad, reestructuración cognitiva, exposición exteroceptiva (o situacional), interoceptiva (o a sensaciones físicas inofensivas pero temidas) y, especialmente en el TAG, cognitiva (o de las áreas de preocupación) y relajación, aplicándose unas 10 sesiones durante aproximadamente 6 meses (62,63).
Para el tratamiento farmacológico del TAG tienen indicación terapéutica los antidepresivos, que comprenden el grupo de medicamentos de los inhibidores selectivos de la recaptación de serotonina (ISRS), como son la paroxetina, sertralina o escitalopram y los inhibidores de la recaptación de serotonina y noradrenalina (IRSN), como son la venlafaxina y la duloxetina (62,63). El efecto terapéutico de estos fármacos comienza entre las 2 y las 6 semanas posteriores al comienzo del tratamiento (en algunos casos incluso más tarde, tras 6 u 8 semanas)(64). Las benzodiacepinas (BZD) pueden ser útiles a corto plazo, hasta el inicio del efecto terapéutico de los antidepresivos, pero por el riesgo adictivo no se recomiendan durante más de cuatro semanas. Las más evaluadas para el tratamiento del TAG son alprazolam, bromazepam, lorazepam y diazepam (65). El antiepiléptico pregabalina también tiene indicación para el TAG y otros fármacos como quetiapina y buspirona también han mostrado efectividad para el TAG, aunque su indicación suele limitarse a pacientes en seguimiento en atención especializada (AE) en Salud Mental (64). La duración recomendada del tratamiento farmacológico puede variar, pero se establecen periodos entre 3-6 meses, o hasta 1-2 años o incluso más, dependiendo de la evolución del paciente y la gravedad de los síntomas (66). Tras la remisión, se recomienda mantenimiento del tratamiento de 6 a 12 meses (63).
En los casos de comorbilidad, el tratamiento ideal sería aquel que mejore tanto el TAG como el trastorno comórbido, evitando así la prescripción simultánea de varios medicamentos (56). Cuando se trata a un paciente con TAG y comorbilidad con un trastorno somático, debe considerarse que el tratamiento adecuado del TAG puede proveer mejor funcionalidad, mejor salud física y mayor resiliencia frente a las enfermedades somáticas (52).
El TAG requiere habitualmente un tratamiento a largo plazo, sin embargo, se ha observado una tasa de abandono de la psicoterapia de un 17% (67) y de la farmacoterapia, en concreto de los antidepresivos ISRS, entre el 18 y el 30% (68). La interrupción del tratamiento supone un alto riesgo de recaída (52). Este riesgo es mayor si la farmacoterapia no se mantiene al menos 6 meses tras la remisión (69). Por su parte, la deficiente respuesta al tratamiento se ha asociado a la psicopatología grave previa al tratamiento y a la comorbilidad, entre otros factores (68).
Respecto al contexto específico de AP, en diversos estudios cualitativos se ha observado que las personas con menor nivel educativo y las pertenecientes a minorías étnicas tienen menos probabilidades de recibir una atención (farmacológica o psicológica) potencialmente adecuada (70), las personas mayores de comunidades minoritarias pueden encontrar problemas psicosociales específicos para el acceso a los tratamientos farmacológicos y psicoterapéuticos (71) y, por último, que los residentes en zonas rurales muestran niveles de estigma percibido significativamente mayores, lo cual se asocia al retraso o la evitación de búsqueda de tratamiento (72).
Alcance y objetivos
Alcance
Población diana
Adultos (≥18 años) de cualquier sexo con TAG, según los criterios diagnósticos de las clasificaciones internacionales (CIE y DSM) y valoración del profesional sanitario.
Niveles asistenciales
La guía cubre la asistencia que los profesionales de AP del SNS proporcionan a los pacientes con TAG.
Proceso asistencial
Esta guía aborda cuestiones clave relacionadas con el tratamiento (farmacológico y no farmacológico) que puede ser utilizado en AP según los recursos disponibles y se ha realizado aplicando criterios de seguridad, efectividad y eficiencia de los procesos asistenciales. Aborda también los criterios de derivación a AE en Salud Mental.
Usuarios a los que va dirigida esta GPC
Esta GPC se dirige a profesionales de la salud implicados en el manejo de los pacientes con TAG y que trabajan en el ámbito de AP (medicina, enfermería, psicología, farmacia y trabajo social).
Asimismo, esta guía se dirige a las personas que padecen TAG y que acuden a este primer nivel asistencial, a sus familiares y/o cuidadores, a colectivos educativos o sociedades científicas, así como a gestores sanitarios.
Aspectos no cubiertos por la GPC
Esta guía no aborda cuestiones relacionadas con trastornos de ansiedad que no sean el TAG.
No contempla los aspectos diagnósticos y preventivos de la enfermedad, ni el tratamiento de la enfermedad en la infancia y adolescencia.
Al tratarse de una guía con un enfoque nacional, tampoco afronta temas organizativos, si bien trata de establecer un circuito básico de pacientes entre los dos niveles asistenciales: AP y AE en Salud Mental.
Objetivos
Objetivo principal
Ofrecer recomendaciones actualizadas, desarrolladas de forma sistemática y basadas en la evidencia científica, que ayuden a los profesionales sanitarios y a los adultos con TAG a tomar decisiones sobre las opciones terapéuticas más adecuadas a la hora de abordar su problema de salud en AP, con la finalidad de mejorar, en el ámbito nacional, la calidad asistencial prestada a estos pacientes, esperando mejorar así su calidad de vida.
En ningún caso pretende sustituir el juicio clínico de los profesionales, sino proporcionar un instrumento útil para fundamentar lo mejor posible ese juicio.
Objetivos secundarios
- Reducir la variabilidad injustificada existente entre profesionales en la atención del TAG, en concreto, en su manejo terapéutico.
- Promover la formación de los profesionales sanitarios implicados en la atención a los pacientes con TAG, y prestar apoyo para poder implementar las recomendaciones.
- Promover la racionalidad y la eficiencia en la elección de las diferentes opciones terapéuticas disponibles para el TAG.
- Procurar la equidad en la atención sanitaria de las personas afectadas de TAG, con independencia de su edad, sexo, lugar de residencia, posición social, nivel de educación y cultura.
- Fomentar una atención integral e integrada a la persona, familiares y a su entorno con una visión multidisciplinar.
- Mejorar las habilidades clínicas de los profesionales sanitarios implicados en la atención de las personas con TAG.
- Proporcionar información útil para la toma de decisiones a las personas afectadas, familiares y/o cuidadores y a los profesionales de la salud relacionados con el tratamiento del TAG.
- Desarrollar indicadores de evaluación de la calidad asistencial, cuantificables, que ayuden a mejorar el abordaje del paciente con TAG en Atención Primaria.
- Detectar las áreas de incertidumbre o controversia que necesitan más investigación en el tratamiento del TAG y establecer recomendaciones para el desarrollo de investigación futura.
Recomendaciones
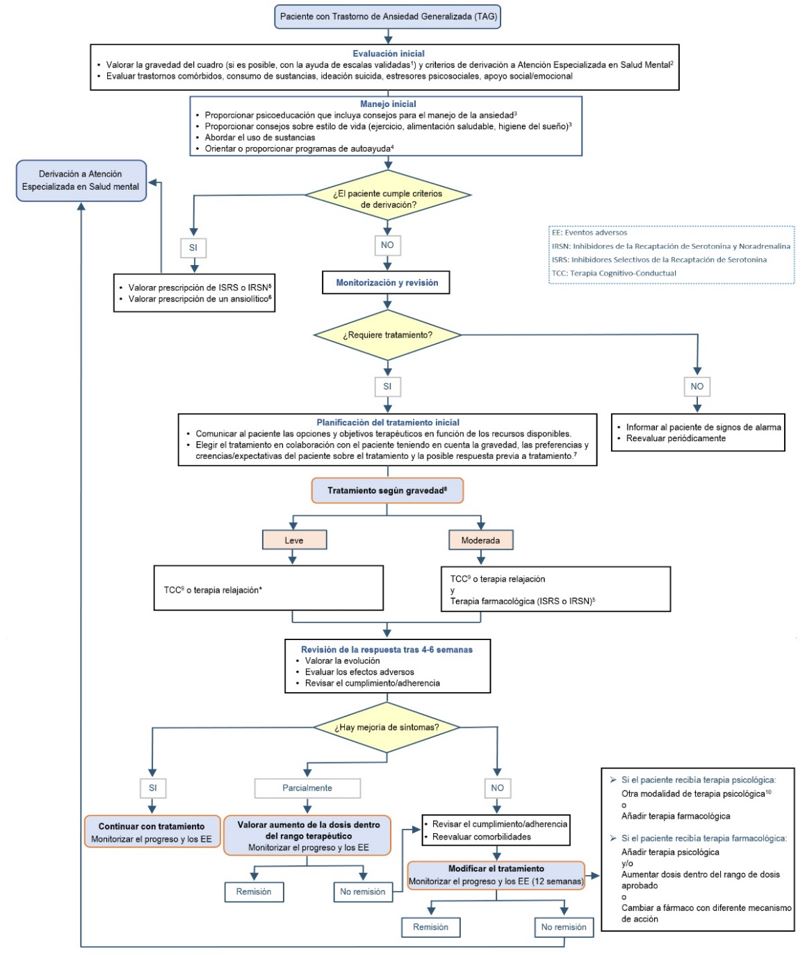
¿Cuáles deben ser los primeros pasos a seguir en atención primaria para la evaluación y el manejo inicial del adulto con TAG?
Práctica recomendada basada en la experiencia clínica y el consenso del equipo elaborador. LEER MÁS
1. En el abordaje terapéutico del TAG en AP, se sugiere llevar a cabo una estrategia escalonada siguiendo el mismo orden de las recomendaciones formuladas a continuación.
2. Se sugiere una evaluación inicial integral del paciente con TAG para determinar su gravedad mediante entrevista clínica y con la ayuda de instrumentos de medida o escalas validadas, que incluya:
- Naturaleza, gravedad y duración de los síntomas.
- Síntomas y respuestas conductuales, cognitivas y fisiológicas de la ansiedad (p. ej., sudoración excesiva, palpitaciones, temblores, preocupación persistente, conductas de evitación, búsqueda de tranquilidad, búsqueda de seguridad).
- Precipitantes de la ansiedad.
- Grado de angustia y deterioro funcional.
- Coexistencia de otras psicopatologías como trastornos del estado de ánimo, otros trastornos de ansiedad, trastornos por uso de sustancias, trastornos de personalidad u otras comorbilidades, así como de las posibles interacciones entre los distintos tratamientos.
- Presencia de ideación o conducta suicida.
- Experiencia con tratamientos previos o actuales para esta u otras psicopatologías, incluida la respuesta terapéutica y los efectos adversos.
- Antecedentes personales y familiares de trastornos mentales.
- Contexto social y circunstancias personales (p. ej., presencia de apoyo familiar, calidad de las relaciones interpersonales, presencia en las redes sociales, condiciones de vida, empleo, estatus migratorio).
- Factores que podrían mantener el trastorno o limitar la recuperación.
3. Se sugiere ofrecer información ajustada a las características del paciente sobre la naturaleza, el tratamiento y la automonitorización del TAG a todos los pacientes y sus familiares, independientemente de la gravedad del proceso.
4. Como primer paso en el tratamiento del TAG en AP, se sugiere proporcionar psicoeducación que incluya formas de automanejo de la ansiedad y consejos sobre estilos de vida saludable (ejercicio regular, alimentación saludable, higiene del sueño y reducción de consumo de tabaco, alcohol y otros hábitos tóxicos y adicciones). Se sugiere poner a disposición del paciente información de forma escrita, así como, valorar el apoyo entre iguales y las actividades de prescripción social, y promover la participación en programas de educación para la salud y talleres grupales guiados por el profesional de la salud (i.e., enfermería), cuando estén disponibles.
5. Se sugiere ofrecer al paciente con TAG autoayuda, guiada o no por el profesional de la salud (i.e., profesional de medicina, psicología, enfermería), que cumpla los siguientes criterios:
- Incluir materiales escritos o electrónicos adaptados a la edad y características del paciente, basados en la terapia cognitiva conductual.
- Sugerir al paciente que ponga en práctica las recomendaciones incluidas en el material durante al menos 4-6 semanas.
- Asegurar al menos un contacto mínimo (telefónico o presencial) con el profesional de la salud (i.e., profesional de medicina, psicología, enfermería) para guiar el proceso.
6. Se sugiere fomentar el automanejo y el interés activo del paciente en el seguimiento de su mejoría y en el desarrollo y la adherencia a su plan de tratamiento de forma conjunta con el/los profesional/es de la salud que le atiende (i.e., toma de decisiones compartida entre el paciente y el/los profesional/es de la salud – profesional de medicina, psicología, enfermería). Se sugiere utilizar un instrumento de evaluación basado en un cuestionario para evaluar su mejoría y la adherencia al tratamiento.
7. En los pacientes con TAG, se sugiere evaluar de forma rutinaria la presencia de diferentes comorbilidades como otros trastornos de ansiedad o depresión.
8. Para la selección del tratamiento del TAG, se sugiere considerar la gravedad del trastorno, la evidencia de efectividad y seguridad, la experiencia previa, las preferencias del paciente, la accesibilidad, el coste y la tolerabilidad.
9. Para explorar las preferencias del paciente con TAG, se sugiere un proceso de toma de decisiones compartida en el que el paciente dialogue conjuntamente con el profesional de la salud que le atiende sobre las opciones de tratamiento, la duración y el contenido del tratamiento, el resultado esperado y los costes.
10. Se sugiere que, cuando sea posible y el paciente lo consienta, se implique a la familia u otras personas importantes para el paciente con TAG en las decisiones de planificación del manejo y en el apoyo a la persona durante su tratamiento.
11. Se sugiere reevaluar de forma activa aquellos tratamientos farmacológicos pautados a largo plazo para confirmar la adecuación de los mismos.
Justificación
El grupo de actualización de la guía (GAG) ha decidido formular una serie de consideraciones prácticas generales porque entiende que no se ha encontrado evidencia científica para responder directamente a la pregunta de investigación. Estas recomendaciones se han formulado para intentar favorecer un adecuado manejo clínico de los pacientes con TAG que acuden a las consultas de AP.
Justificación detallada
El grupo de actualización de la guía (GAG) ha tenido en cuenta las recomendaciones de las GPC actuales de calidad metodológica alta sobre el TAG (63,83), además de su propia experiencia clínica.
El GAG considera importante el abordaje del paciente con TAG de manera integral atendiendo no solo la esfera física, sino también la psíquica y social. Para ello se recomienda que el profesional sanitario conozca y utilice todas las herramientas disponibles para una detección, captación y diagnóstico certeros, así como para un seguimiento adecuado.
Se recomienda una estrategia terapéutica escalonada comenzando con psicoeducación, recomendaciones de hábitos de vida saludables y programas de autoayuda, seguido de tratamiento específico, que no debe limitarse a la prescripción farmacológica, sino que debe incluir los distintos tratamientos psicológicos disponibles.
Asimismo, el médico de AP debe tener en cuenta las comorbilidades del paciente y los distintos tratamientos que éste toma antes de iniciar un nuevo tratamiento, intentando minimizar la polimedicación y las interacciones farmacológicas así como los distintos efectos secundarios.
Además, el GAG recomienda un enfoque participativo por parte del paciente, que debe recibir información detallada sobre la naturaleza y tratamiento de su enfermedad independientemente de su gravedad, debiendo tener un interés activo en el seguimiento de su mejora mediante instrumentos de evaluación como pueden ser los cuestionarios, por ejemplo, GAD-7 o PSWQ-3 (ver Anexo 1) y participar conjuntamente con el profesional de la salud que le atiende en el desarrollo de su plan de tratamiento.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Grande¿Cuál es la magnitud de los efectos indeseables esperados?
Pequeña¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy bajaNo se identificó evidencia científica específica para estas recomendaciones, que han sido elaboradas siguiendo la experiencia del GAG y adaptando las recomendaciones realizadas en la GPC del NICE (63) y la del Real Colegio de Psiquiatras de Australia y Nueva Zelanda (RANZCP) (83).
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervenciónNo se identificó evidencia científica específica para estas recomendaciones.
¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes y reducción de costes insignificanteNo se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
DesconocidoNo se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
AumentaNo se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente síNo se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
SíNo se identificaron estudios que respondieran a la pregunta.
Bibliografía
61. Cordero-Andrés P, González-Blanch C, Umaran-Alfageme O, Muñoz-Navarro R, Ruíz-Rodríguez P, Medrano LA, et al. Tratamiento psicológico de los trastornos emocionales en atención primaria: fundamentos teóricos y empíricos del estudio PsicAP. Ansiedad Estrés. julio de 2017;23(2-3):91-8. DOI: 10.1016/j.anyes.2017.10.004
63. National Institute for Health and Care Excellence (NICE). Generalised anxiety disorder and panic disorder in adults: management. Clinical guideline [CG113] [Internet]. NICE; 2011. Disponible en: https://www.nice.org.uk/guidance/cg113/resources/generalised-anxiety-disorder-and-panic-disorder-in-adults-management-pdf-35109387756997
83. Andrews G, Bell C, Boyce P, Gale C, Lampe L, Marwat O, et al. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the treatment of panic disorder, social anxiety disorder and generalised anxiety disorder. Aust N Z J Psychiatry. 2018;52(12):1109-72. DOI: 10.1177/0004867418799453 DOI: 0004-8674
Tratamiento psicológico
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
La psicoterapia es un proceso interactivo y cooperativo en el que un profesional experto (terapeuta) y el paciente se involucran en un diálogo terapéutico centrado en la resolución de problemas, la autorreflexión y el cambio personal. La psicoterapia implica una relación de trabajo colaborativa entre el terapeuta y el paciente, precisando con frecuencia el uso de técnicas psicológicas específicas, con el propósito de ayudar a los individuos a explorar y comprender sus pensamientos, emociones y comportamientos, promover el bienestar mental, resolver conflictos internos, mejorar el funcionamiento personal y social, y desarrollar estrategias efectivas de afrontamiento de los desafíos de la vida (84,85).
Los tratamientos psicológicos se suelen consideran el tratamiento de elección para el TAG, ya que existen algunas ventajas con respecto al tratamiento farmacológico: producen menos recaídas, tienen mejor relación coste efectividad, menos efectos secundarios y son mejor tolerados por los pacientes (9,86).
Terapia cognitivo conductual
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia cognitivo conductual (TCC)?
Los efectos deseados de la intervención superan a los indeseables. Eso significa que la mayoría de los pacientes deberían recibir la intervención recomendada. LEER MÁS
1. En pacientes con TAG leve o moderado, cuyos síntomas no hayan mejorado después de la intervención educativa que incluya formas de automanejo de la ansiedad y consejos sobre estilos de vida saludable, se sugiere el tratamiento con terapia cognitiva conductual como primera línea de tratamiento psicológico.
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
2. Se sugiere que la modalidad de la terapia cognitiva conductual (individual, grupal, telefónica o computarizada) sea consensuada con el paciente, en un proceso de toma de decisiones compartida, de acuerdo con sus valores y preferencias y con los recursos disponibles, con la finalidad de aumentar la aceptabilidad y adherencia a la misma y disminuir las inequidades en el acceso.
Práctica recomendada basada en la experiencia clínica y el consenso del equipo elaborador. LEER MÁS
3. Siempre que sea posible, se sugiere que inicialmente la periodicidad de las sesiones de terapia cognitiva conductual sea semanal.
4. Inicialmente, se sugiere citar semanalmente al paciente para monitorizar la adherencia, los posibles efectos adversos y para identificar cualquier empeoramiento de los síntomas hasta que haya una respuesta y los síntomas se hayan estabilizado.
5. Se sugiere revisar la respuesta al tratamiento inicial después de 4-6 semanas de terapia cognitiva conductual (si la periodicidad de las sesiones es semanal).
6. Si hay respuesta al tratamiento inicial, al menos parcial, dentro de las 4-6 semanas del inicio del tratamiento, se sugiere continuar con el tratamiento hasta completar 8-12 sesiones y evaluar el progreso.
7. Se sugiere que la finalización del tratamiento se lleve a cabo de una manera planificada y gradual, distanciando las sesiones progresivamente. Por ejemplo, en el caso de sesiones semanales, estas podrían espaciarse cada dos semanas, luego mensualmente y finalmente como sesiones de seguimiento o de prevención de las recaídas.
8. Si no hay respuesta al tratamiento inicial o incluso hay un empeoramiento de los síntomas, dentro de las 4-6 semanas del inicio del tratamiento, se sugiere plantear una modificación del tratamiento consistente en asociar tratamiento farmacológico hasta el control de los síntomas u ofrecer otra terapia psicológica.
Justificación
Se ha formulado una recomendación débil a favor del uso de la TCC en pacientes con TAG leve o moderado cuyos síntomas no hayan mejorado después de la intervención educativa y una recomendación débil a favor de que la modalidad de TCC que se elija (grupal/individual/telefónica/computarizada) esté de acuerdo con los valores y preferencias del paciente y con los recursos disponibles.
El grupo de actualización de la guía (GAG) ha considerado la magnitud de los efectos beneficiosos esperados, el balance beneficio-riesgo, el coste-efectividad y la aceptabilidad de la TCC por parte de los pacientes.
Además, relacionadas con la implementación de estas recomendaciones, se ha formulado una serie de recomendaciones de buena práctica. Se trata de consideraciones clínicas relevantes orientadas a la periodicidad de las sesiones, la monitorización de la adherencia y la respuesta, la continuación y finalización del tratamiento y, por último, la alternativa a la no respuesta, en base a la experiencia en la práctica clínica del GAG y las recomendaciones de las GPC actuales de calidad metodológica alta sobre el TAG (63,83).
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que las distintas modalidades de TCC (individual/grupal/telefónica/computarizada) tienen efectos significativos en la reducción de síntomas, el manejo de las preocupaciones y la mejora del funcionamiento psicológico.
Balance beneficio-riesgo: el grupo de actualización de la guía (GAG) considera que el balance beneficio-riesgo es globalmente favorable para todas las modalidades de TCC ya que los beneficios demostrados superan los posibles riesgos asociados. En todo caso, la decisión tendrá que ser valorada individual y personalizadamente para determinar cuál es la modalidad o la opción más adecuada para cada paciente y su situación específica.
Coste-efectividad: la evidencia señala que la TCC, independientemente de su modalidad, es coste-efectiva frente a la atención habitual.
Aceptabilidad por parte de los pacientes: desde el punto de vista del GAG, la mayoría de los pacientes, una vez informados de los pros y los contras, estarían de acuerdo con el tratamiento.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
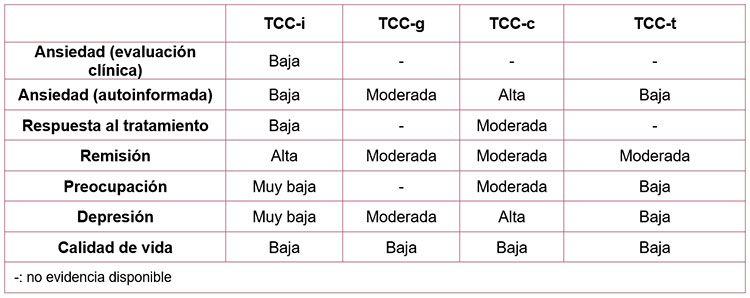
Moderada.Se consideraron un total de 20 ECA (n= 1055) (17,87–105) que comparan la aplicación de TCC con no intervención, lista de espera o control activo (p. ej., un programa computarizado sobre buenos hábitos de salud mental pero no específico de TAG).
Los resultados muestran que el tratamiento con TCC individual (TCC-i) frente a cualquier control en adultos con TAG:
- Reduce los niveles de ansiedad (efecto moderado), sin embargo, no supera el umbral de decisión clínica.
- Aumenta la probabilidad de respuesta (153 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (283 pacientes más por cada 1.000).
- Reduce los niveles de depresión (efecto moderado), sin embargo, no supera el umbral de decisión clínica.
- Reduce los niveles de preocupación (efecto moderado).
- Aumenta los niveles de CVRS, sin embargo, no supera el umbral de decisión clínica.
- No modifica el riesgo de eventos adversos.
Los resultados muestran que el tratamiento con TCC grupal (TCC-g) frente a cualquier control en adultos con TAG:
- Reduce los niveles de ansiedad evaluada por el clínico, sin embargo, no supera el umbral de decisión clínica.
- Reduce la ansiedad autoinformada (efecto grande).
- Aumenta la probabilidad de respuesta (148 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (256 pacientes más por cada 1.000).
- Reduce los niveles de depresión (efecto grande).
- Aumenta los niveles de CVRS (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
Los resultados muestran que el tratamiento con TCC computarizada (TCC-c) frente a cualquier control en adultos con TAG:
- Reduce la ansiedad autoinformada (efecto grande).
- Aumenta la probabilidad de respuesta (332 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (348 pacientes más por cada 1.000).
- Reduce los niveles de depresión (efecto grande).
- Aumenta los niveles de CVRS (efecto moderado), sin embargo, no supera el umbral de decisión clínica.
Los resultados muestran que el tratamiento con TCC por videoconferencia o telefónica (TCC-t) frente a cualquier control en adultos con TAG:
- No modifica los niveles de ansiedad evaluada por el clínico.
- Reduce la ansiedad autoinformada (efecto moderado), sin embargo, no supera el umbral de decisión clínica.
- No modifica la probabilidad de remisión (235 pacientes más por cada 1.000).
- Reduce los niveles de depresión (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
- Aumenta los niveles de CVRS (efecto moderado), sin embargo, no supera el umbral de decisión clínica.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.¿Cuál es la certeza global en la evidencia sobre los efectos?
Moderada.La calidad global de la evidencia fue considerada entre muy baja y alta, en función de la modalidad de TCC, como consecuencia de las limitaciones metodológicas inherentes al diseño de los estudios. Existen limitaciones relacionadas con el riesgo de sesgo de realización debido a la imposibilidad de llevar a cabo el cegamiento de los pacientes y del personal. Existen limitaciones relacionadas con la inconsistencia debido a la presencia de heterogeneidad no explicada.
La calidad de la evidencia por desenlace para cada modalidad de TCC se muestra en la siguiente tabla:
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
¿El balance entre los efectos deseables e indeseables favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de recursos durante el tratamiento con TCC.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.TCC-i vs. TCC-g: Se identificó una única evaluación económica en la que se comparaba la TCC-i con la atención habitual (equivalente a no hacer nada) y la TCC-g con la atención habitual (equivalente a no hacer nada) (109). La intervención fue aplicada por personal médico o no médico especializado en TCC. El análisis fue realizado mediante un modelo tipo árbol de decisión. La TCC-i y la TCC-g resultaron ser más coste-efectivas que la atención habitual. Entre ambas opciones, la TCC-i y la TCC-g realizada por personal no médico es la opción más coste-efectiva.
TCC-c: Se identificaron dos evaluaciones económicas. El primer estudio evaluó la TCC-c con respecto a la lista de espera (equivalente a no hacer nada) mediante un modelo tipo árbol de decisión (110). La TCC-c era asistida por un médico mediante un software. La TCC-c es coste-efectiva con respecto a no hacer nada. Sin embargo, en el modelo no fueron incluidos los costes del software, ya que era gratuito para fines académicos. El segundo estudio evaluó una aplicación móvil de autoayuda para controlar la ansiedad (111). Mediante un modelo tipo árbol de decisión se determinó que la intervención de TCC móvil es más efectiva y menos costosa que las alternativas comparadas.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.El porcentaje acumulado de abandonos en TCC-i, en los ECA considerados, fue del 15,9%, no significativamente diferente del obtenido en los grupos de control (13,5%).
Con respecto a la TCC-c, no se han identificado estudios que evalúen específicamente la aceptabilidad de la TCC-c para el TAG. Sin embargo, en los ECA considerados, el porcentaje de abandonos en el grupo de TCC-c fue del 14,6%, significativamente superior al de los grupos de control (3,6%, p= 0,002). Dos estudios evaluaron la satisfacción de los pacientes con el tratamiento, obteniendo un 87% y 85% de pacientes muy o mayormente satisfechos, respectivamente (112,113). Se considera que TCC-c puede ser menos aceptable para personas con baja alfabetización digital, aunque por otra parte podría ser especialmente útil para personas con dificultades para desplazarse o que vivan en áreas alejadas, por tanto, con dificultad de acceso a la modalidad de TCC presencial, o que prefieran un menor contacto personal.
En relación a la TCC-t, tampoco se han identificado estudios donde se evalúe concretamente la aceptabilidad de la TCC-t. Sin embargo, en los ECA considerados, el porcentaje acumulado de abandonos fue del 22% en el grupo de TCC-t, frente al 13,9% en los grupos de control, diferencia no significativa. Ambos estudios evaluaron la satisfacción del paciente con el cuestionario Client Satisfaction Questionnaire (CSQ), obteniendo una alta satisfacción (27 y 28 puntos, respectivamente, en una escala de 8-32 (114,115).
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
17. Hoyer J, Becker ES, Margraf J. Generalized anxiety disorder and clinical worry episodes in young women. Psychol Med. 2002;32:1227-37. DOI: 10.1017/s0033291702006360
63. National Institute for Health and Care Excellence (NICE). Generalised anxiety disorder and panic disorder in adults: management. Clinical guideline [CG113] [Internet]. NICE; 2011. Disponible en: https://www.nice.org.uk/guidance/cg113/resources/generalised-anxiety-disorder-and-panic-disorder-in-adults-management-pdf-35109387756997
83. Andrews G, Bell C, Boyce P, Gale C, Lampe L, Marwat O, et al. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the treatment of panic disorder, social anxiety disorder and generalised anxiety disorder. Aust N Z J Psychiatry. 2018;52(12):1109-72. DOI: 10.1177/0004867418799453 DOI: 0004-8674
87. Wetherell JL, Ayers CR, Sorrell JT, Thorp SR, Nuevo R, Belding W, et al. Modular psychotherapy for anxiety in older primary care patients. Am J Geriatr Psychiatry. 2009;17(6). DOI: 10.1097/JGP.0b013e3181a31fb5
88. Power KG, Simpson RJ, Swanson V, Wallace LA, Feistner ATC, Sharp D. A controlled comparison of cognitive- behaviour therapy, Diazepam, and placebo, alone and in combination, for the treatment of generalised anxiety disorder. J Anxiety Disord. 1990;4(4). DOI: 10.1016/0887-6185(90)90026-6
89. Power KG, Jerrom DWA, Simpson RJ, Mitchell MJ, Swanson V. A Controlled Comparison of Cognitive—Behaviour Therapy, Diazepam and Placebo in the Management of Generalized Anxiety. Behav Psychother. 1989;17(1). DOI: 10.1017/S0141347300015597
90. Linden M, Zubraegel D, Baer T, Franke U, Schlattmann P. Efficacy of Cognitive Behaviour Therapy in Generalized Anxiety Disorders. Psychother Psychosom. 2005;74(1). DOI: 10.1159/000082025
91. Bakhshani NM, Lashkaripour K, Sadjadi SA. Effectiveness of short term cognitive behavior therapy in patients with generalized anxiety disorder. J Med Sci. 2007;7(7). DOI: 10.3923/jms.2007.1076.1081
92. Barlow DH, Rapee RM, Brown TA. Behavioral treatment of generalized anxiety disorder. Behav Ther. 1992;23(4). DOI: 10.1016/S0005-7894(05)80221-7
93. Borkovec TD, Costello E. Efficacy of Applied Relaxation and Cognitive-Behavioral Therapy in the Treatment of Generalized Anxiety Disorder. J Consult Clin Psychol. 1993;61(4). DOI: 10.1037/0022-006X.61.4.611
94. Butler G, Fennell M, Robson P, Gelder M. Comparison of Behavior Therapy and Cognitive Behavior Therapy in the Treatment of Generalized Anxiety Disorder. J Consult Clin Psychol. 1991; DOI: 10.1037//0022-006x.59.1.167
95. Zinbarg RE, Eun Lee J, Lira Yoon K. Dyadic predictors of outcome in a cognitive-behavioral program for patients with generalized anxiety disorder in committed relationships: A «spoonful of sugar» and a dose of non-hostile criticism may help. Behav Res Ther. 2007;45(4). DOI: 10.1016/j.brat.2006.06.005
96. Ladouceur R, Dugas MJ, Freeston MH, Léger E, Gagnon F, Thibodeau N. Efficacy of a cognitive-behavioral treatment for generalized anxiety disorder: Evaluation in a controlled clinical trial. J Consult Clin Psychol. 2000;68(6). DOI: 10.1037/0022-006X.68.6.957
97. Nordahl HM, Borkovec TD, Hagen R, Kennair LEO, Hjemdal O, Solem S, et al. Metacognitive therapy versus cognitive–behavioural therapy in adults with generalised anxiety disorder. BJPsych Open. 2018;4(5). DOI: 10.1192/bjo.2018.54
98. van der Heiden C, Muris P, van der Molen HT. Randomized controlled trial on the effectiveness of metacognitive therapy and intolerance-of-uncertainty therapy for generalized anxiety disorder. Behav Res Ther. 2012;50(2). DOI: 10.1016/j.brat.2011.12.005
99. Rezvan S, Baghban I, Bahrami F, Abedi M. A comparison of cognitive-behavior therapy with interpersonal and cognitive behavior therapy in the treatment of generalized anxiety disorder. Couns Psychol Q. 2008;21(4). DOI: 10.1080/09515070802602096
100. Dugas MJ, Brillon P, Savard P, Turcotte J, Gaudet A, Ladouceur R, et al. A Randomized Clinical Trial of Cognitive-Behavioral Therapy and Applied Relaxation for Adults With Generalized Anxiety Disorder. Behav Ther. 2010;41(1). DOI: 10.1016/j.beth.2008.12.004
101. Gosselin P, Ladouceur R, Morin CM, Dugas MJ, Baillargeon L. Benzodiazepine discontinuation among adults with GAD: A randomized trial of cognitive-behavioral therapy. J Consult Clin Psychol. 2006;74(5). DOI: 10.1037/0022-006X.74.5.908
102. Stanley MA, Wilson NL, Novy DM, Rhoades HM, Wagener PD, Greisinger AJ, et al. Cognitive behavior therapy for generalized anxiety disorder among older adults in primary care: a randomized clinical trial. JAMA. 8 de abril de 2009;301(14):1460-7. DOI: 10.1001/jama.2009.458
103. Stanley MA, Beck JG, Novy DM, Averill PM, Swann AC, Diefenbach GJ, et al. Cognitive-behavioral treatment of late-life generalized anxiety disorder. J Consult Clin Psychol. 2003;71(2). DOI: 10.1037/0022-006X.71.2.309
104. Stanley MA, Hopko DR, Diefenbach GJ, Bourland SL, Rodriguez H, Wagener P. Cognitive-behavior therapy for late-life generalized anxiety disorder in primary care: Preliminary findings. Am J Geriatr Psychiatry. 2003;11(1). DOI: 10.1097/00019442-200301000-00012
105. Stanley MA, Wilson NL, Amspoker AB, Kraus-Schuman C, Wagener PD, Calleo JS, et al. Lay providers can deliver effective cognitive behavior therapy for older adults with generalized anxiety disorder: A randomized trial. Depress Anxiety. 2014;31(5). DOI: 10.1002/da.22239
106. González-Blanch C, Barrio-Martínez S, Priede A, Martínez-Gómez S, Pérez-García-Abad S, Miras-Aguilar M, et al. Cost-effectiveness of transdiagnostic group cognitive behavioural therapy versus group relaxation therapy for emotional disorders in primary care (PsicAP-Costs2): Protocol for a multicentre randomised controlled trial. Moreno-Peral P, editor. PLOS ONE. 16 de marzo de 2023;18(3):e0283104. DOI: 10.1371/journal.pone.0283104
107. Cano-Vindel A, Muñoz-Navarro R, Moriana JA, Ruiz-Rodríguez P, Medrano LA, González-Blanch C. Transdiagnostic group cognitive behavioural therapy for emotional disorders in primary care: the results of the PsicAP randomized controlled trial. Psychol Med. noviembre de 2022;52(15):3336-48. DOI: 10.1017/S0033291720005498
108. Boletín Oficial del País Vasco. Osakidetza Servicio Vasco de Salud [Internet]. 2018 [citado 27 de octubre de 2022]. Disponible en: https://www.euskadi.eus/bopv2/datos/2018/02/1800712a.pdf
109. Health Quality Ontario. Psychotherapy for Major Depressive Disorder and Generalized Anxiety Disorder: A Health Technology Assessment. Ont Health Technol Assess Ser. 2017;17(15):1-167.
110. National Collaborating Centre for Mental Health (UK). Generalised Anxiety Disorder in Adults: Management in Primary, Secondary and Community Care [Internet]. Leicester (UK): British Psychological Society; 2011 [citado 29 de junio de 2023]. (National Institute for Health and Clinical Excellence: Guidance). Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK83459/ DOI: 978-1-904671-42-8
111. Kumar S, Bell MJ, Juusola JL. Mobile and traditional cognitive behavioral therapy programs for generalized anxiety disorder: A cost-effectiveness analysis. PLoS ONE. 2018;13(1). DOI: 10.1371/journal.pone.0190554
112. Robinson E, Titov N, Andrews G, McIntyre K, Schwencke G, Solley K. Internet treatment for generlized anxiety disorder: A randomized controlled trial comparing clinician vs. technician assistance. PLoS ONE. 2010;5(6). DOI: 10.1371/journal.pone.0010942
113. Titov N, Andrews G, Robinson E, Schwencke G, Johnston L, Solley K, et al. Clinician-assisted Internet-based treatment is effective for generalized anxiety disorder: Randomized controlled trial. Aust N Z J Psychiatry. 2009;43(10). DOI: 10.1080/00048670903179269
114. Brenes GA, Danhauer SC, Lyles MF, Hogan PE, Miller ME. Telephone-delivered cognitive behavioral therapy and telephone-delivered nondirective supportive therapy for rural older adults with generalized anxiety disorder: A randomized clinical trial. JAMA Psychiatry. 2015;72(10). DOI: 10.1001/jamapsychiatry.2015.1154
115. Brenes GA, Miller ME, Williamson JD, McCall WV, Knudson M, Stanley MA. A randomized controlled trial of telephone-delivered cognitive-behavioral therapy for late-life anxiety disorders. Am J Geriatr Psychiatry. 2012;20(8). DOI: 10.1097/JGP.0b013e31822ccd3e
Terapia de relajación
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia de relajación?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. En pacientes con TAG leve o moderado cuyos síntomas no hayan mejorado después de la intervención educativa que incluya formas de automanejo de la ansiedad y consejos sobre estilos de vida saludable, se sugiere ofrecer terapia de relajación como alternativa a la terapia cognitiva conductual.
Justificación
Se ha formulado una recomendación débil a favor del uso de la terapia de relajación como alternativa a la TCC en pacientes con TAG leve o moderado, cuyos síntomas no hayan mejorado después de la intervención educativa.
El grupo de trabajo ha considerado la magnitud de los efectos beneficiosos esperados y el balance beneficio-riesgo.
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que la terapia de relajación reduce de manera significativa los niveles de ansiedad, los niveles de depresión y los niveles de preocupación y aumenta la probabilidad de remisión.
Balance beneficio-riesgo: la evidencia científica señala beneficios claros de la terapia de relajación en el tratamiento del TAG, contribuyendo al bienestar general del paciente, y la posibilidad de aparición de eventos adversos asociados a esta terapia se considera insignificante, por lo tanto, el grupo de actualización de la guía (GAG) ha considerado que el balance beneficio-riesgo es globalmente favorable a esta terapia.
Es importante tener en cuenta que los resultados pueden variar entre individuos y que la terapia de relajación puede no ser adecuada para todas las personas o situaciones. En circunstancias específicas, puede ser necesario un enfoque terapéutico que aborde los síntomas o las preocupaciones de manera más directa. Ante determinadas condiciones médicas, como la hipotensión, puede ser necesario considerar otras opciones terapéuticas. En estos casos, es fundamental evaluar cuidadosamente la idoneidad de la terapia de relajación y explorar alternativas que se adapten mejor a las necesidades y circunstancias específicas del paciente; para ello, se debe considerar la voluntad y capacidad de la persona para participar, preferencias, experiencias pasadas y contraindicaciones antes de seleccionar una estrategia de relajación determinada y determinar si alguna intervención de relajación ha resultado útil en el pasado.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Moderado.Se consideraron un total de cinco ECA (n= 191) (17,92,93,100,117) que comparan la aplicación de terapia de relajación con no intervención o lista de espera.
Los resultados muestran que el tratamiento con relajación frente a cualquier control en adultos con TAG:
- Reduce los niveles de ansiedad (efecto grande).
- Aumenta la probabilidad de remisión (288 pacientes más por cada 1.000).
- Reduce los niveles de preocupación (efecto moderado).
- Reduce los niveles de depresión (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.No se han podido identificar estudios que informen efectos adversos.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia fue considerada muy baja. Esto es consecuencia de las limitaciones metodológicas inherentes al diseño de los estudios. Existen limitaciones relacionadas con el riesgo de sesgo de realización ya que en los estudios es inherente la imposibilidad de llevar a cabo el cegamiento de los pacientes y del personal.
Por desenlace, la calidad de la evidencia fue considerada baja para ansiedad (evaluación clínica y autoinformada), preocupación y depresión postintervención; y muy baja para el desenlace remisión.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
¿El balance entre los efectos deseables e indeseables favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.No se han identificado estudios que evalúen la aceptabilidad de las terapias de relajación.
El porcentaje de abandonos en los ECA considerados fue del 23,8% en el grupo de relajación, frente al 16,2% en los grupos de control, lo que constituye una diferencia no significativa.
¿Es factible la implementación de la opción?
Probablemente sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
17. Hoyer J, Becker ES, Margraf J. Generalized anxiety disorder and clinical worry episodes in young women. Psychol Med. 2002;32:1227-37. DOI: 10.1017/s0033291702006360
92. Barlow DH, Rapee RM, Brown TA. Behavioral treatment of generalized anxiety disorder. Behav Ther. 1992;23(4). DOI: 10.1016/S0005-7894(05)80221-7
93. Borkovec TD, Costello E. Efficacy of Applied Relaxation and Cognitive-Behavioral Therapy in the Treatment of Generalized Anxiety Disorder. J Consult Clin Psychol. 1993;61(4). DOI: 10.1037/0022-006X.61.4.611
100. Dugas MJ, Brillon P, Savard P, Turcotte J, Gaudet A, Ladouceur R, et al. A Randomized Clinical Trial of Cognitive-Behavioral Therapy and Applied Relaxation for Adults With Generalized Anxiety Disorder. Behav Ther. 2010;41(1). DOI: 10.1016/j.beth.2008.12.004
108. Boletín Oficial del País Vasco. Osakidetza Servicio Vasco de Salud [Internet]. 2018 [citado 27 de octubre de 2022]. Disponible en: https://www.euskadi.eus/bopv2/datos/2018/02/1800712a.pdf
116. Hayes-Skelton SA, Roemer L, Orsillo SM, Borkovec TD. A contemporary view of applied relaxation for generalized anxiety disorder. Cogn Behav Ther. 2013;42(4):292-302. DOI: 10.1080/16506073.2013.777106
117. Conrad A, Isaac L, Roth WT. The psychophysiology of generalized anxiety disorder: 2. Effects of applied relaxation. Psychophysiology. 2008;45(3). DOI: 10.1111/j.1469-8986.2007.00644.x
Terapia metacognitiva
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia metacognitiva?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. En pacientes con TAG, se sugiere utilizar la terapia metacognitiva como segunda línea de tratamiento psicológico.
Justificación
Se ha formulado una recomendación débil a favor del uso de la terapia metacognitiva en pacientes con TAG en caso de que no se obtenga respuesta con la TCC o con la terapia de relajación.
El grupo de trabajo ha considerado la magnitud de los efectos beneficiosos esperados, el balance beneficio-riesgo y la viabilidad de la aplicación de la terapia.
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que la terapia metacognitiva tiene efectos entre moderados y grandes sobre las tasas de respuesta y remisión, y los niveles de ansiedad, calidad de vida y el manejo de las preocupaciones.
Balance beneficio-riesgo: la evidencia científica señala beneficios claros de la terapia metacognitiva en el tratamiento del TAG y la posibilidad de aparición de eventos adversos asociados a esta terapia se considera insignificante, por lo tanto, el GAG ha considerado que el balance beneficio-riesgo es globalmente favorable a la terapia metacognitiva. No obstante, a pesar de este balance beneficio-riesgo positivo, esta terapia dispone de menor evidencia que la TCC o la terapia de relajación.
Factibilidad: la terapia metacognitiva no tiene tanta experiencia de uso entre los profesionales como la TCC y la terapia de relajación, lo que conlleva a que esta terapia podría no ser factible de manera general.
Por todo lo anterior, el grupo de actualización de la guía (GAG) ha considerado dejar la terapia metacognitiva como alternativa de tratamiento psicológico de segunda línea para el TAG. En todo caso, la decisión tendrá que ser valorada individual y personalizadamente para determinar cuál es la opción más adecuada para cada paciente y su situación específica.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Moderada.Se consideraron 2 ECA (n= 127) (97,98) que comparan la aplicación de la terapia metacognitiva con lista de espera.
Los resultados muestran que el tratamiento con terapia metacognitiva frente al control (lista de espera) en adultos con TAG:
- Aumenta la probabilidad de respuesta (447 pacientes más por cada 1000).
- Aumenta la probabilidad de remisión (612 pacientes más por cada 1000).
- Reduce los niveles de ansiedad (efecto grande), sin embargo, no supera el umbral de decisión clínica.
- Reduce los niveles de preocupación (efecto grande).
- No modifica los niveles de depresión.
- Aumenta los niveles de CVRS (efecto grande).
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.No se han podido identificar estudios que informen efectos adversos.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Moderada.La calidad global de la evidencia fue considerada moderada. Esto es consecuencia de las limitaciones metodológicas inherentes al diseño de los estudios. Existen limitaciones relacionadas con el riesgo de sesgo de realización ya que en los estudios es inherente la imposibilidad de llevar a cabo el cegamiento de los pacientes y del personal.
Por desenlace, la calidad de la evidencia fue considerada; moderada para el desenlace remisión, respuesta, baja para los desenlaces preocupación, depresión y CVRS; y muy baja para el desenlace ansiedad (autoinformada).
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
¿El balance entre los efectos deseables e indeseables favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron evaluaciones económicas en las que se evalúe la terapia metacognitiva.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.No se han identificado estudios que evalúen específicamente la aceptabilidad de la terapia metacognitiva. El porcentaje de abandonos en los ECA considerados fue del 13,4% en el grupo de terapia metacognitiva, frente al 2,4% en el control, diferencia no significativa (97,98).
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
97. Nordahl HM, Borkovec TD, Hagen R, Kennair LEO, Hjemdal O, Solem S, et al. Metacognitive therapy versus cognitive–behavioural therapy in adults with generalised anxiety disorder. BJPsych Open. 2018;4(5). DOI: 10.1192/bjo.2018.54
98. van der Heiden C, Muris P, van der Molen HT. Randomized controlled trial on the effectiveness of metacognitive therapy and intolerance-of-uncertainty therapy for generalized anxiety disorder. Behav Res Ther. 2012;50(2). DOI: 10.1016/j.brat.2011.12.005
108. Boletín Oficial del País Vasco. Osakidetza Servicio Vasco de Salud [Internet]. 2018 [citado 27 de octubre de 2022]. Disponible en: https://www.euskadi.eus/bopv2/datos/2018/02/1800712a.pdf
118. Wells A. Terapia metacognitiva para la ansiedad y la depresión. Desclée De Brouwer; 2019.
Terapia de aceptación y compromiso
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia de aceptación y compromiso?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. En pacientes con TAG, se sugiere utilizar la terapia de aceptación y compromiso como segunda línea de tratamiento psicológico.
Justificación
Se ha formulado una recomendación débil a favor del uso de la terapia de aceptación y compromiso en pacientes con TAG en caso de que no se obtenga respuesta con la TCC o con la terapia de relajación. No se pudo identificar evidencia que compare de forma directa los efectos de la terapia metacognitiva frente a los de la terapia de aceptación y compromiso para pacientes con TAG, por lo que el grupo de actualización de la guía (GAG) ha decidido recomendar cualquiera de las dos terapias como segunda línea de tratamiento psicológico, sin priorizar ninguna sobre la otra.
El grupo de trabajo ha considerado la magnitud de los efectos beneficiosos esperados y el balance beneficio-riesgo.
Justificación detallada
Magnitud de los efectos esperados: la evidencia indica que la terapia de aceptación y compromiso tiene efectos moderados positivos sobre las tasas de respuesta y remisión, los niveles de ansiedad y el manejo de las preocupaciones. Ninguno de los tres estudios considerados informa resultados sobre eventos adversos.
Balance beneficio-riesgo: debido a la evidencia de beneficios de la terapia de aceptación y compromiso en el tratamiento del TAG y la posibilidad de aparición de eventos adversos asociados a esta terapia, que se considera insignificante, el grupo de actualización de la guía (GAG) ha considerado que el balance beneficio-riesgo es globalmente favorable a la terapia de aceptación y compromiso.
Debido a que la TCC presenta un mayor cuerpo de evidencia que la terapia de aceptación y compromiso, con beneficios probados, se sugiere la elección de la terapia de aceptación y compromiso como segunda línea de tratamiento psicológico. En todo caso, la decisión tendrá que ser valorada individual y personalizadamente para determinar cuál es la opción más adecuada para cada paciente y su situación específica.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Moderada.Se han considerado 3 ECA (n= 176) (119–121), que comparan la aplicación de terapia de aceptación y compromiso con grupo control sin psicoterapia y lista de espera. Uno de los estudios aplica la intervención por internet (121).
Los resultados muestran que el tratamiento con terapia de aceptación y compromiso frente a cualquier control en adultos con TAG:
- Aumenta la probabilidad de respuesta (361 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (541 pacientes más por cada 1.000).
- Reduce los niveles de ansiedad (efecto moderado), sin embargo, no supera el umbral de decisión clínica.
- Reduce los niveles de preocupación (efecto moderado), sin embargo, no supera el umbral de decisión clínica.
- No modifica los niveles de depresión.
- No modifica los niveles de CVRS.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.No se han podido identificar estudios que informen el desenlace tasa de efectos adversos.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Moderada.La calidad global de la evidencia fue considerada moderada, calificación aplicada a la variable respuesta. Existe riesgo de sesgo inherente a la imposibilidad de cegar a los participantes (sesgo de realización), y los tamaños muestrales son pequeños.
Por desenlace, la calidad de la evidencia fue considerada alta para el desenlace probabilidad de remisión; moderada para el desenlace probabilidad de respuesta; baja para los desenlaces nivel de ansiedad (autoinformada), nivel de preocupación y nivel de calidad de vida; y muy baja para el desenlace nivel de depresión.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.No se han identificado estudios que evalúen específicamente la aceptabilidad de la terapia de aceptación y compromiso. El porcentaje de abandonos en los ECA considerados fue del 13,9% en el grupo de terapia de aceptación y compromiso, frente al 17,7% en el control, una diferencia no significativa.
Según el estudio cualitativo realizado para esta GPC, los siguientes factores favorecen la aceptabilidad de los tratamientos psicológicos por parte de los pacientes:
- La accesibilidad de los profesionales en periodos de crisis de ansiedad (aumentando el número de sesiones o acceso telefónico en momentos agudos).
- El recibir sesiones periódicas semanales durante una primera etapa hasta que se consigan manejar los síntomas más importantes.
- La dotación de información y herramientas adaptadas a las particularidades del TAG y a las experiencias personales concretas.
- La existencia de un seguimiento a largo plazo: oportunidad de retomar la relación terapéutica ante recaídas o crisis de ansiedad.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
108. Boletín Oficial del País Vasco. Osakidetza Servicio Vasco de Salud [Internet]. 2018 [citado 27 de octubre de 2022]. Disponible en: https://www.euskadi.eus/bopv2/datos/2018/02/1800712a.pdf
113. Titov N, Andrews G, Robinson E, Schwencke G, Johnston L, Solley K, et al. Clinicianassisted Internet-based treatment is effective for generalized anxiety disorder: Randomized controlled trial. Aust N Z J Psychiatry. 2009;43(10). DOI: 10.1080/00048670903179269
114. Brenes GA, Danhauer SC, Lyles MF, Hogan PE, Miller ME. Telephone-delivered cognitive behavioral therapy and telephone-delivered nondirective supportive therapy for rural older adults with generalized anxiety disorder: A randomized clinical trial. JAMA Psychiatry. 2015;72(10). DOI: 10.1001/jamapsychiatry.2015.1154
119. Zargar F, Farid AAA, Atef-Vahid MK, Afshar H, Maroofi M, Omranifard V. Effect of acceptance-based behavior therapy on severity of symptoms, worry and quality of life in women with generalized anxiety disorder. Iran J Psychiatry Behav Sci. 2012;6(2).
120. Roemer L, Orsillo SM, Salters-Pedneault K. Efficacy of an acceptance-based behavior therapy for generalized anxiety disorder: evaluation in a randomized controlled trial. J Consult Clin Psychol. diciembre de 2008;76(6):1083-9. DOI: 10.1037/a0012720
121. Dahlin M, Andersson G, Magnusson K, Johansson T, Sjögren J, Håkansson A, et al. Internet-delivered acceptance-based behaviour therapy for generalized anxiety disorder: A randomized controlled trial. Behav Res Ther. febrero de 2016;77:86-95. DOI: 10.1016/j.brat.2015.12.007
Terapia psicodinámica
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia psicodinámica?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. En pacientes con TAG, se sugiere no aplicar terapia psicodinámica.
Justificación
Se ha formulado una recomendación débil en contra del uso de la terapia psicodinámica en pacientes con TAG. El grupo de trabajo ha considerado el balance beneficio-riesgo, la calidad de la evidencia y los costes.
Justificación detallada
Balance beneficio-riesgo: la terapia psicodinámica obtiene resultados similares a la TCC solo cuando el paciente presenta alto contacto con el terapeuta, si bien la certeza de la evidencia es baja y limitada.
Costes: la terapia psicodinámica con un alto contacto con el terapeuta, que supone entre 16 y 20 sesiones, representaría un aumento del coste de la atención sanitaria con respecto a la TCC.
En base a lo anterior, el grupo de actualización de la guía (GAG) ha considerado no recomendar esta terapia en el tratamiento del TAG, ya que existen otras con efectos similares que presentan mayor evidencia y que implican costes más reducidos.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideró el estudio de Durham (1994) (n= 85) (124) que compara la terapia psicodinámica con la TCC, y ofrece análisis separadamente para subgrupos con alto o bajo contacto con el terapeuta.
Los resultados muestran que el tratamiento con terapia psicodinámica con alto contacto con el terapeuta frente a TCC en adultos con TAG:
- No modifica los niveles de ansiedad.
- No modifica la probabilidad de respuesta.
- No modifica la probabilidad de remisión.
- No modifica los niveles de CVRS.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.No se han podido identificar estudios que informen efectos adversos.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Baja.La calidad global de la evidencia se considera baja, debido a las limitaciones metodológicas inherentes al diseño de los estudios. Existen limitaciones relacionadas con el riesgo de sesgo de realización ya que en los estudios es inherente la imposibilidad de llevar a cabo el cegamiento de los pacientes y del personal.
Por desenlace, la calidad de la evidencia fue considerada baja para el desenlace remisión, respuesta y calidad de vida; y muy baja para el desenlace ansiedad (evaluación clínica).
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
¿El balance entre los efectos deseables e indeseables favorece a la intervención o a la comparación?
No favorece ni a la intervención ni a la comparación.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Variable.Las personas con TAG han tenido experiencias positivas y negativas con terapias psicológicas. La aceptabilidad a las terapias psicológicas dependía de estas experiencias previas. Cuando la experiencia previa con la terapia era positiva, su aceptabilidad aumentaba (109).
En el ECA incluido, la tasa de abandono fue menor en el grupo de TCC, aunque al límite de la significación estadística (TCC: 12,5% vs. terapia psicodinámica: 31,1%, p= 0,05).
Según el estudio cualitativo realizado para esta GPC, las siguientes características favorecen la aceptabilidad de las psicoterapias por parte de los pacientes:
- La accesibilidad de los profesionales en periodos de crisis de ansiedad (aumentando el número de sesiones o acceso telefónico en momentos agudos).
- El recibir sesiones periódicas semanales durante una primera etapa hasta que se consigan manejar los síntomas más importantes.
- La dotación de información y herramientas adaptadas a las particularidades del TAG y a las experiencias personales concretas.
- La existencia de un seguimiento a largo plazo: oportunidad de retomar la relación terapéutica ante recaídas o crisis de ansiedad.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
108. Boletín Oficial del País Vasco. Osakidetza Servicio Vasco de Salud [Internet]. 2018 [citado 27 de octubre de 2022]. Disponible en: https://www.euskadi.eus/bopv2/datos/2018/02/1800712a.pdf
109. Health Quality Ontario. Psychotherapy for Major Depressive Disorder and Generalized Anxiety Disorder: A Health Technology Assessment. Ont Health Technol Assess Ser. 2017;17(15):1-167.
122. Medina PG, Pérez JMB, Caballero ARM, Vargas EA. Ansiedad y depresión: investigación e intervención [Internet]. Comares; 2012 [citado 29 de junio de 2023]. Disponible en: https://dialnet.unirioja.es/servlet/libro?codigo=831790 DOI: 978-84-9836-999-1
123. Calles Marbán R. Revisión histórica de las teorías psicodinámicas explicativas de los trastornos de ansiedad. Norte Salud Ment. 2017;15(57):127-41.
124. Durham RC, Murphy T, Allan T, Richard K, Treliving LR, Fenton GW. Cognitive therapy, analytic psychotherapy and anxiety management training for generalised anxiety disorder. Br J Psychiatry. 1994;165(SEP.). DOI: 10.1192/bjp.165.3.315
Mindfulness
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del mindfulness?
Debido la baja confianza en la evidencia disponible, no se puede emitir una recomendación sobre el uso del mindfulness para el tratamiento en AP de las personas con TAG.
Justificación
Aunque existen algunos estudios preliminares que sugieren que el mindfulness puede ser beneficioso para reducir la ansiedad en ciertos trastornos, la evidencia científica aún es limitada y no lo respalda de manera sólida como tratamiento principal para el TAG. La investigación en esta área está en sus primeras etapas y se necesitan estudios rigurosos y de mayor tamaño de muestra para determinar la eficacia del mindfulness en este trastorno específico.
El TAG puede manifestarse de diferentes maneras en cada individuo, y las necesidades de tratamiento varían de una persona a otra. Mientras que el mindfulness puede ser beneficioso para algunas personas como complemento a otros enfoques terapéuticos, puede no ser suficiente como única intervención para abordar los síntomas complejos del TAG.
El grupo de actualización de la guía (GAG) considera que, dado que existen opciones de tratamiento efectivas disponibles, se requiere evidencia sólida antes de recomendar el mindfulness como una alternativa principal.
Por último, el grupo se ha basado en la falta actual de regulación de las terapias basadas en mindfulness y de capacitación adecuada de los profesionales sanitarios para utilizarlas.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada es muy baja, procedente de tres ECA (n= 308) con limitaciones metodológicas. Los estudios considerados no informaron los desenlaces probabilidad de respuesta, probabilidad de remisión y tasa de efectos adversos.
Balance beneficio-riesgo: el grupo considera que el balance beneficio-riesgo del mindfulness es variable debido a que los efectos del uso del mindfulness relativos a los desenlaces de ansiedad autoinformada, preocupación y depresión varían entre los estudios considerados desde muy intensos a efectos de dudosa significación clínica.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Pequeño.Se consideraron tres ECA que evalúan distintas variantes de la terapia, programa de reducción del estrés basado en mindfulness (MBSR, del inglés, Mindfulness-Based Stress Reduction) individual (n= 93) (126), MBSR grupal (n= 33) (127) y terapia cognitiva basada en Mindfulness (MBCT, del inglés Mindfulness-Based Cognitive Therapy) grupal (n= 182) (128); y distintos grupos de control, no intervención (127), psicoeducación (126,128) y tratamiento habitual (128).
Los resultados muestran que el tratamiento con Mindfulness frente a cualquier control en adultos con TAG:
- No modifica los niveles de ansiedad evaluada por el clínico.
- Reduce la ansiedad autoinformada (se desconoce el tamaño del efecto).
- No modifica los niveles de preocupación.
- No modifica los niveles de depresión.
- No modifica los niveles de CVRS.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.No se han podido identificar estudios que informen efectos adversos.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia se ha considerado muy baja. Existe riesgo de sesgo inherente a la imposibilidad de cegar a los participantes, y los tamaños muestrales son pequeños.
Por desenlace, la calidad de la evidencia fue considerada baja para el desenlace ansiedad (evaluación clínica) y calidad de vida; y, muy baja para los desenlaces ansiedad (autoinformada), preocupación y depresión.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
¿El balance entre los efectos deseables e indeseables favorece la intervención o la comparación?
Variable.Los efectos favorables varían según el estudio, con efectos muy intensos en el estudio iraní de Asmae et al. (2012) (127) frente a no intervención. Los otros dos estudios muestran una mejoría de la ansiedad autoinformada, aunque con efectos de dudosa significación clínica, y no encontraron efectos sobre la preocupación ni la calidad de vida (119,128).
¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.No se han identificado estudios que evalúen específicamente la aceptabilidad de las terapias basadas en Mindfulness. El porcentaje de abandonos en los ECA considerados fue del 7,1% en los grupos de mindfulness, frente al 12,8% en los controles, una diferencia no significativa.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
108. Boletín Oficial del País Vasco. Osakidetza Servicio Vasco de Salud [Internet]. 2018 [citado 27 de octubre de 2022]. Disponible en: https://www.euskadi.eus/bopv2/datos/2018/02/1800712a.pdf
119. Zargar F, Farid AAA, Atef-Vahid MK, Afshar H, Maroofi M, Omranifard V. Effect of acceptance-based behavior therapy on severity of symptoms, worry and quality of life in women with generalized anxiety disorder. Iran J Psychiatry Behav Sci. 2012;6(2).
125. Kabat-Zinn J. Mindfulness-based interventions in context: Past, present, and future. Clin Psychol Sci Pract. 2003;10(2):144-56. DOI: 10.1093/clipsy.bpg016
126. Hoge EA, Bui E, Marques L, Metcalf CA, Morris LK, Robinaugh DJ, et al. Randomized controlled trial of mindfulness meditation for generalized anxiety disorder: Effects on anxiety and stress reactivity. J Clin Psychiatry. 2013;74(8). DOI: 10.4088/JCP.12m08083
127. Asmaee Majid S, Seghatoleslam T, Homan HA, Akhvast A, Habil H. Effect of mindfulness based stress management on reduction of generalized anxiety disorder. Iran J Public Health. 2012;41(10).
128. Wong SYS, Yip BHK, Mak WWS, Mercer S, Cheung EYL, Ling CYM, et al. Mindfulnessbased cognitive therapy v. group psychoeducation for people with generalised anxiety disorder: Randomised controlled trial. Br J Psychiatry. 2016;209(1). DOI: 10.1192/bjp.bp.115.166124
129. Schlosser M, Sparby T, Vörös S, Jones R, Marchant NL. Unpleasant meditation-related experiences in regular meditators: Prevalence, predictors, and conceptual considerations. PLoS ONE. 2019;14(5). DOI: 10.1371/journal.pone.0216643
130. Cebolla A, Demarzo M, Martins P, Soler J, Garcia-Campayo J. Unwanted effects: Is there a negative side of meditation? A multicentre survey. PLOS ONE. 5 de septiembre de 2017;12(9):e0183137. DOI: 10.1371/journal.pone.0183137
131. Zhang L, Lopes S, Lavelle T, Jones KO, Chen L, Jindal M, et al. Economic Evaluations ofMindfulness-Based Interventions: a Systematic Review. Mindfulness. octubre de 2022;13(10):2359-78. DOI: 10.1007/s12671-022-01960-1
Tratamiento farmacológico (Antidepresivos)
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Inhibidores selectivos de la recaptación de serotonina
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de los inhibidores selectivos de la recaptación de serotonina (ISRS) frente al placebo?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. En pacientes con TAG de gravedad moderada cuyos síntomas no hayan mejorado después de la intervención educativa que incluya formas de automanejo de la ansiedad y consejos sobre estilos de vida saludable, se sugiere la elección de los inhibidores selectivos de la recaptación de serotonina como primera línea de tratamiento farmacológico.
Práctica recomendada basada en la experiencia clínica y el consenso del equipo elaborador. LEER MÁS
2. En pacientes con TAG grave se recomienda la prescripción de inhibidores selectivos de la recaptación de serotonina, en espera de ser valorado por el servicio de Salud Mental.
3. En la prescripción de antidepresivos debe considerarse: la edad, la tolerancia, los efectos secundarios, la posibilidad de embarazo, el tratamiento previo recibido, la existencia de comorbilidades, el posible riesgo de sobredosis ocasional, las posibles interacciones con otros medicamentos que se estén recibiendo, el consumo concomitante de tóxicos y el coste a igual efectividad.
4. No hay suficiente evidencia para recomendar un antidepresivo en particular frente a los demás. Por tanto, se sugiere que la elección se haga en un proceso de toma de decisiones compartida entre el paciente y el profesional de la salud que le atiende, teniendo en cuenta el éxito previo con el paciente individual, la preferencia del paciente y el juicio del profesional (que incluya su experiencia previa con el medicamento).
5. Para reducir la probabilidad y la gravedad de los efectos secundarios, se sugiere comenzar el tratamiento con antidepresivos a una dosis baja (aproximadamente la mitad de la dosis inicial administrada a pacientes con depresión) y valorar su incremento gradual (aumentar según la tolerabilidad, dentro del rango de dosis aprobado) con el fin de lograr el efecto terapéutico.
6. Durante el embarazo, se debe considerar:
- Si las ventajas potenciales para la madre debidas a los antidepresivos prescritos superan los posibles riesgos para el feto.
- Usar la mínima dosis eficaz del fármaco y por el menor tiempo posible para disminuir el riesgo potencial de efectos adversos neonatales.
7. En la prescripción de antidepresivos en pacientes con TAG, se recomienda ofrecer información detallada sobre:
- Los objetivos terapéuticos, la duración del tratamiento y los riesgos de la interrupción brusca del mismo.
- La no inmediatez del efecto y la necesidad de cumplimiento del tratamiento.
- Los posibles efectos adversos y advertir que estos generalmente ocurren pronto en el tratamiento, incluso antes de empezar a notar los efectos beneficiosos.
8. Inicialmente, se sugiere citar semanalmente al paciente para monitorizar la adherencia, los efectos adversos y para identificar cualquier empeoramiento de los síntomas hasta que haya una respuesta y los síntomas se hayan estabilizado.
9. Si un inhibidor selectivo de la recaptación de serotonina es efectivo en el tratamiento de un paciente con TAG, pero no se tolera, se sugiere cambiar a otro inhibidor selectivo de la recaptación de serotonina, salvo que se hayan producido reacciones adversas graves o de clase. Si tampoco se tolera el segundo, se sugiere cambiar a un inhibidor de la recaptación de serotonina y noradrenalina.
10. Se sugiere revisar la respuesta inicial después de 4-6 semanas de tratamiento y no aumentar la dosis antes de dicho periodo.
11. Si se produce remisión de los síntomas dentro de las 4-6 semanas del inicio del tratamiento, se sugiere continuar con el mismo aproximadamente de 6 a 12 meses y evaluar el progreso.
12. Si se produce una respuesta parcial al tratamiento inicial dentro de las 4-6 semanas del inicio del tratamiento, se sugiere valorar aumentar la dosis del tratamiento dentro del rango terapéutico y monitorizar el progreso.
13. Cuando se indique la retirada de la medicación, se recomienda que sea de manera progresiva, con reducción de la dosis durante semanas o meses.
14. Si no hay respuesta al tratamiento inicial dentro de las 4-6 semanas del inicio del tratamiento, tras verificar el cumplimiento del mismo, confirmar el diagnóstico y reevaluar la existencia de posibles comorbilidades, se sugiere plantear una modificación del mismo consistente en: añadir terapia psicológica y/o aumentar la dosis dentro del rango de dosis aprobado, o bien cambiar a otro fármaco con diferente mecanismo de acción.
15. Si se produce un empeoramiento de los síntomas dentro de las 4-6 semanas del inicio del tratamiento, se sugiere cambiar a otro fármaco con diferente mecanismo de acción.
Justificación
Se ha formulado una recomendación débil a favor del uso de los ISRS como primera línea de tratamiento farmacológico en pacientes con TAG moderado, cuyos síntomas no hayan mejorado después de la intervención educativa.
El grupo de actualización de la guía (GAG) ha tenido en cuenta la magnitud de los efectos beneficiosos esperados, la calidad de la evidencia, el balance beneficio-riesgo junto con el coste de estos fármacos y la aceptabilidad general de estos fármacos por parte de los pacientes.
Además, relacionadas con la implementación de estas recomendaciones, se han formulado una serie de recomendaciones de buena práctica. Se trata de consideraciones clínicas relevantes orientadas a la estrategia en caso de TAG grave, las consideraciones para la prescripción, la no preferencia de fármacos individuales dentro de la clase y la dosificación, las consideraciones en caso de embarazo, la información que se debe ofrecer al paciente, la alternativa en caso de no tolerancia al tratamiento inicial, la estrategia en caso de TAG grave, la monitorización de la adherencia y la respuesta, la continuación y finalización del tratamiento y, por último, la alternativa a la no respuesta, en base a la experiencia en la práctica clínica del GAG y las recomendaciones de las GPC actuales de calidad metodológica alta sobre el TAG (63,83).
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que los ISRS tienen efectos significativos en la reducción de los niveles de ansiedad, el aumento de la probabilidad de respuesta y la probabilidad de remisión, así como en el aumento del nivel de calidad de vida.
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de 15 ECA (n= 5737) (132–146), es moderada.
Balance beneficio-riesgo: la evidencia científica señala beneficios claros de los ISRS en el tratamiento del TAG.
Por otro lado, si bien los ISRS no están exentos de efectos secundarios, estos son bien conocidos y algunos se pueden reducir disminuyendo la dosis de inicio y permaneciendo vigilantes, ofreciendo la información necesaria al paciente para que los detecte de forma temprana. Por consiguiente, el grupo de actualización de la guía (GAG) ha considerado que el balance beneficio-riesgo es globalmente favorable a los ISRS.
Uso de recursos y costes: el coste del tratamiento con ISRS, teniendo en cuenta únicamente el coste de los fármacos, se considera insignificante.
Aceptabilidad: los ISRS tienen un perfil de seguridad bien establecido y son ampliamente utilizados en AP, por lo que existe gran experiencia de uso. Por consiguiente, desde el punto de vista del GAG, la mayoría de los pacientes, una vez informados de los pros y los contras, estarían de acuerdo con el tratamiento.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Moderada.Se consideraron 15 ECA con un total de 5737 personas con TAG, 3266 tratados con algún ISRS, y 2471 tratados con placebo (132–146). De los 15 ECA, 6 ECA (n= 1.990) evalúan el efecto del escitalopram (136–138,141–143), 4 ECA (n= 1.600) el de la paroxetina (132,138–140), 3 ECA (n= 1.066) el de la sertralina (133–135) y 3 el de la vilazodona (n= 1.475) (144–146).
Los resultados muestran que el tratamiento con ISRS frente al placebo en adultos con TAG:
- Reduce los niveles de ansiedad (efecto pequeño).
- En el caso de la paroxetina, sertralina y escitalopram, el efecto no supera el umbral de decisión clínica.
- Aumenta la probabilidad de respuesta (136 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (141 pacientes más por cada 1.000).
- Incrementa la CVRS (efecto moderado).
- En el caso de la sertralina y escitalopram, el efecto no supera el umbral de decisión clínica.
- Aumenta el riesgo de eventos adversos (185 pacientes más por cada 1.000).
- Reduce el riesgo de eventos adversos sexuales (21 pacientes menos por cada 1.000).
- En el caso de la paroxetina aumenta el riesgo en 150 pacientes más por cada 1.000).
En el análisis de subgrupo se observaron diferencias en los desenlaces considerados claves entre los pacientes que recibieron diferentes dosis de:
Vilazodona:
Niveles de ansiedad
- 20 mg: no efecto
- 40 mg: no efecto
- 20-40 mg: efecto pequeño
Probabilidad de respuesta
- 20 mg: no efecto
- 40 mg: 139 pacientes más por cada 1.000
- 20-40 mg: 134 pacientes más por cada 1.000
Riesgo de eventos adversos
- 20 mg: 94 pacientes más por cada 1.000
- 40 mg: no efecto
- 20-40 mg: 186 pacientes más por cada 1.000
Paroxetina:
Probabilidad de remisión
- 20 mg: 113 pacientes más por cada 1.000
- 40 mg: 330 pacientes más por cada 1.000
- 20-50 mg: 134 pacientes más por cada 1.000
Riesgo de eventos adversos (no se especifican cuáles)
- 20 mg: 136 pacientes más por cada 1.000
- 40 mg: 112 pacientes más por cada 1.000
- 20-50 mg: 704 pacientes más por cada 1.000
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Pequeña.¿Cuál es la certeza global en la evidencia sobre los efectos?
Moderada.La calidad global de la evidencia fue considerada moderada. Esto se debe a que la inconsistencia observada entre estudios para alguno de los desenlaces considerados no ha podido ser explicada por los subgrupos establecidos (fármacos y dosis) o han mostrado a su vez heterogeneidad. Además de esto, el intervalo de confianza (IC) cruza el umbral de decisión clínica (se puede tomar una decisión clínica diferente con respecto a la intervención dependiendo de si se considera el límite inferior o superior) en las variable ansiedad (6 puntos en la Escala de Ansiedad de Hamilton) y CVRS (6,8 puntos en el cuestionario sobre Calidad de Vida, Satisfacción y Placer, en su versión corta).
Por desenlace, la calidad de la evidencia fue considerada moderada para ansiedad, respuesta, calidad de vida y eventos adversos, y alta para remisión.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes y reducción de costes insignificante.No se encontró evidencia sobre el coste de los ISRS en comparación con placebo en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de los recursos durante el tratamiento con ISRS en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.De acuerdo a la única evaluación económica identificada, la sertralina (ISRS) es más efectiva en términos de años de vida ajustados por calidad (AVAC) y menos costosa que placebo en Reino Unido (147).
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.Según la revisión de estudios cualitativos realizada, la aceptabilidad de los tratamientos farmacológicos, entre ellos los ISRS, es variable entre las personas con TAG por cambios en la percepción de su efectividad o por la presencia de efectos secundarios (148).
Por otro lado, en los ECA considerados, la tasa de abandono prematuro del tratamiento con ISRS debido a efectos adversos durante el periodo de tratamiento analizado, que varió entre las 8 y las 12 semanas, es significativamente mayor que la obtenida en el grupo placebo (40 pacientes más por cada 1.000; riesgo relativo (RR)=1,92; IC95%: 1,49, 2,47; I2= 0%; p= 0,80; k= 10; n= 3.429) (132,134–136,138–140,142,143). Las tasas de abandono prematuro del tratamiento debido a efectos adversos por fármaco son las siguientes:
- Vilazodona: 14,1%, significativamente mayor que la producida en los grupos de control (3,9%) (P< 0,01) (144–146).
- Paroxetina: 9,8%, significativamente mayor que la producida en los grupos de control (4,3%) (49 pacientes más por cada 1.000; RR= 2,14; IC95%: 1,43, 3,19; I2= 0%; P= 0,79; k= 4; n= 1.603) (132,138–140).
- Sertralina: no se obtuvieron tasas diferenciales de abandono de la sertralina frente al placebo (134,135).
- Escitalopram: significativamente mayor que la producida en los grupos de control (32 pacientes más por cada 1.000; RR= 1,84; IC95%: 1,07, 3,17; I2= 0%; P= 0,81; k= 4; n= 1.254) (136,138,142,143).
Por otro lado, la presencia de efectos adversos como la disminución del deseo sexual, la dificultad para llegar al orgasmo o la disfunción eréctil (132,134,135,137–143) puede llegar a ser difícilmente aceptable para algunos pacientes.
¿Es factible la implementación de la opción?
Sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
63. National Institute for Health and Care Excellence (NICE). Generalised anxiety disorder and panic disorder in adults: management. Clinical guideline [CG113] [Internet]. NICE; 2011. Disponible en: https://www.nice.org.uk/guidance/cg113/resources/generalised-anxiety-disorder-and-panic-disorder-in-adults-management-pdf-35109387756997
83. Andrews G, Bell C, Boyce P, Gale C, Lampe L, Marwat O, et al. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the treatment of panic disorder, social anxiety disorder and generalised anxiety disorder. Aust N Z J Psychiatry. 2018;52(12):1109-72. DOI: 10.1177/0004867418799453 DOI: 0004-8674
132. Rickels K, Zaninelli R, McCafferty J, Bellew K, Iyengar M, Sheehan D. Paroxetine Treatment of Generalized Anxiety Disorder: A Double-Blind, Placebo-Controlled Study. Am J Psychiatry. 2003;160(4):749-56. DOI: 10.1176/appi.ajp.160.4.749
133. Dahl AA, Ravindran A, Allgulander C, Kutcher SP, Austin C, Burt T. Sertraline in generalized anxiety disorder: Efficacy in treating the psychic and somatic anxiety factors. Acta Psychiatr Scand. 2005;111(6):429-35. DOI: 10.1111/j.1600-0447.2005.00529.x
134. Brawman-Mintzer O, Knapp RG, Rynn M, Carter RE, Rickels K. Sertraline treatment for generalized anxiety disorder: A randomized, double-blind, placebo-controlled study. J Clin Psychiatry. 2006;67(6):874-81. DOI: 10.4088/jcp.v67n0603
135. Allgulander C, Dahl AA, Austin C, Morris PLP, Sogaard JA, Fayyad R, et al. Efficacy of sertraline in a 12-week trial for generalized anxiety disorder. Am J Psychiatry. 2004;161(9):1642-9. DOI: 10.1176/appi.ajp.161.9.1642
136. Stein D, Ahokas A, Márquez M, Höschl C, Oh K, Jarema M, et al. Agomelatine in generalized anxiety disorder: an active comparator and placebo-controlled study. J Clin Psychiatry. septiembre de 2014;75(4):362-8. DOI: 10.4088/JCP.13m08433
137. Davidson JRT, Bose A, Korotzer A, Zheng H. Escitalopram in the treatment of generalized anxiety disorder: Double-blind, placebo controlled, flexible-dose study. Depress Anxiety. 2004;19(4):234-40. DOI: 10.1002/da.10146
138. Baldwin DS, Huusom AKT, Mæhlum E. Escitalopram and paroxetine in the treatment of generalised anxiety disorder. Br J Psychiatry. 2006;189(3):264-72. DOI: 10.1192/bjp.bp.105.012799
139. Pollack M, Zaninelli R, Goddard A, McCafferty J, Bellew K, Burnham, DBMK I. Paroxetine in the treatment of generalized anxiety disorder: Results of a placebo-controlled, flexible-dosage trial. J Clin Psychiatry. 2001;62(5):350-7. DOI: 10.4088/jcp.v62n0508
140. Bandelow B, Chouinard G, Bobes J, Ahokas A, Eggens I, Liu S, et al. Extended-release quetiapine fumarate (quetiapine XR): A once-daily monotherapy effective in generalized anxiety disorder. Data from a randomized, double-blind, placebo-and active-controlled study. Int J Neuropsychopharmacol. 2010;13(3):305-20. DOI: 10.1017/S1461145709990423
141. Merideth C, Cutler AJ, She F, Eriksson H. Efficacy and tolerability of extended release quetiapine fumarate monotherapy in the acute treatment of generalized anxiety disorder: A randomized, placebo controlled and active-controlled study. Vol. 27, International Clinical Psychopharmacology. 2012. p. 40-54. DOI: 10.1097/YIC.0b013e32834d9f49
142. Lenze EJ, Rollman BL, Shear MK, Dew MA, Pollock BG, Ciliberti C, et al. Escitalopram for older adults with generalized anxiety disorder: A randomized controlled trial. JAMA – J Am Med Assoc. 2009;301(3):295-303. DOI: 10.1001/jama.2008.977
143. Bose A, Korotzer A, Gommoll C, Li D. Randomized placebo-controlled trial of escitalopram and venlafaxine XR in the treatment of generalized anxiety disorder. Depress Anxiety. 2008;25(10):854-61. DOI: 10.1002/da.20355
144. Durgam S, Gommoll C, Forero G, Nunez R, Tang X, Mathews M, et al. Efficacy and Safety of Vilazodone in Patients With Generalized Anxiety Disorder. Vol. 77, The Journal of Clinical Psychiatry. 2016. p. 1687-94. DOI: 10.4088/JCP.15m09885
145. Gommoll C, Forero G, Mathews M, Nunez R, Tang X, Durgam S, et al. Vilazodone in patients with generalized anxiety disorder: A double-blind, randomized, placebo-controlled, flexible-dose study. Vol. 30, International Clinical Psychopharmacology. 2015. p. 297-306. DOI: 10.1097/YIC.0000000000000096
146. Gommoll C, Durgam S, Mathews M, Forero G, Nunez R, Tang X, et al. A double-blind, randomized, placebo-controlled, fixed-dose phase iii study of vilazodone in patients with generalized anxiety disorder. En: Depression and Anxiety. 2015. p. 451-9. DOI: 10.1002/da.22365
147. Mavranezouli I, Meader N, Cape J, Kendall T. The cost effectiveness of pharmacological treatments for generalized anxiety disorder. PharmacoEconomics. 2013;31(4):317-33. DOI: 10.1007/s40273-013-0031-z
148. Bosman RC, Huijbregts KM, Verhaak PF, Ruhé HG, van Marwijk HW, van Balkom AJ, et al. Long-term antidepressant use: a qualitative study on perspectives of patients and GPs in primary care. Br J Gen Pract. octubre de 2016;66(651):e708-19. DOI: 10.3399/bjgp16X686641
Inhibidores de la recaptación de serotonina y noradrenalina
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de los inhibidores de la recaptación de serotonina y noradrenalina (IRSN) frente al placebo?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Se sugiere el uso de los inhibidores selectivos de la recaptación de serotonina y noradrenalina (venlafaxina de liberación prolongada y duloxetina) en el tratamiento de primera línea de las personas con TAG como alternativa a los inhibidores selectivos de la recaptación de serotonina.
Práctica recomendada basada en la experiencia clínica y el consenso del equipo elaborador. LEER MÁS
2. Si un inhibidor selectivo de la recaptación de serotonina y noradrenalina es efectivo en el tratamiento del paciente con TAG, pero no se tolera, se sugiere cambiar a otro inhibidor de la recaptación de serotonina y noradrenalina, salvo que se hayan producido reacciones adversas graves o de clase. Si tampoco se tolera el segundo, se sugiere cambiar a un inhibidor selectivo de la recaptación de serotonina.
Las recomendaciones de BUENA PRÁCTICA CLÍNICA 3-8 y 10-13 formuladas para los inhibidores selectivos de la recaptación de serotonina son también aplicables para los inhibidores selectivos de la recaptación de serotonina y noradrenalina.
Justificación
Se ha formulado una recomendación débil a favor del uso de los IRSN como alternativa a los ISRS en pacientes con TAG moderado cuyos síntomas no hayan mejorado después de la intervención educativa.
La recomendación se ha basado en la magnitud de los efectos beneficiosos esperados, la calidad de la evidencia, el balance beneficio-riesgo favorable junto con el bajo coste de estos fármacos y la aceptabilidad general de los mismos por parte de los pacientes.
Además, con el objetivo de complementar estas recomendaciones, se ha formulado una recomendación de buena práctica orientada a la alternativa en caso de no tolerancia al tratamiento inicial. La serie de recomendaciones de BPC, que aplican tanto a los ISRS como a los IRSN, son consideraciones para la prescripción, la no preferencia de fármacos individuales dentro de la clase y la dosificación, las consideraciones en caso de embarazo, la información que se debe ofrecer al paciente, la estrategia en caso de TAG grave, la monitorización de la adherencia y la respuesta, la continuación y finalización del tratamiento y, por último, la alternativa a la no respuesta. Para ello, se ha tenido en cuenta la experiencia en la práctica clínica del grupo de actualización de la guía (GAG) y las recomendaciones de las GPC actuales de calidad metodológica alta sobre el TAG (63,83).
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que los IRSN muestran efectos significativos en el aumento de la probabilidad de respuesta y la probabilidad de remisión y un efecto pequeño sobre los niveles de ansiedad y los niveles de calidad de vida.
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de 19 ECA (n= 7.809) (143,149–166), es moderada.
Balance beneficio-riesgo: la evidencia científica señala beneficios claros de los IRSN en el tratamiento del TAG. Por otro lado, si bien los IRSN no están exentos de efectos secundarios, estos son bien conocidos y algunos se pueden reducir disminuyendo la dosis de inicio y permaneciendo vigilantes, ofreciendo la información necesaria al paciente para que los detecte de forma temprana. Por consiguiente, el grupo de actualización de la guía (GAG) ha considerado que el balance beneficio-riesgo es globalmente favorable a los IRSN.
Uso de recursos y costes: el coste del tratamiento con IRSN, teniendo en cuenta únicamente el coste de los fármacos, se considera insignificante.
Aceptabilidad: los IRSN tienen un perfil de seguridad bien establecido y son ampliamente utilizados en AP, por lo que existe gran experiencia de uso. Por consiguiente, desde el punto de vista del GAG, la mayoría de los pacientes, una vez informados de los pros y los contras, estarían de acuerdo con el tratamiento.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
ModeradaSe consideraron 19 ECA con un total de 7.809 personas con TAG, 4.523 de ellas tratadas con algún IRSN y 3.286 con placebo (143,149–166). Catorce de los ensayos (n= 4.223) (143,149,150,153,154,156,157,159–162,164–166) evalúan la venlafaxina y 8 la duloxetina (n= 3.586) (149–151,154,155,158,163,167).
Los resultados muestran que, en adultos con TAG, el tratamiento con IRSN frente al placebo:
- Reduce los niveles de ansiedad (efecto pequeño).
- En el caso de la duloxetina, no supera el umbral de decisión clínica.
- Aumenta la probabilidad de respuesta (164 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (134 pacientes más por cada 1.000).
- Incrementa los niveles de CVRS (efecto pequeño).
- En el caso de la duloxetina, no supera el umbral de decisión clínica.
- Aumenta el riesgo de eventos adversos (222 pacientes más por cada 1.000).
- En el caso de la venlanfaxina, aumenta el riesgo de eventos adversos sexuales (120 pacientes más por cada 1000).
En el análisis de subgrupo no se observaron diferencias en los desenlaces considerados claves entre los pacientes que recibieron diferentes dosis de duloxetina, pero sí en el caso de la venlafaxina como se muestra a continuación:
- Niveles de ansiedad
- 75 mg: efecto pequeño
- 75-225 mg: efecto pequeño
- Probabilidad de respuesta
- 75 mg: 143 pacientes más por cada 1.000
- 150 mg: 105 pacientes más por cada 1.000
- 75-225 mg: 162 pacientes más por cada 1.000
- Riesgo de eventos adversos
- 75 mg: 284 pacientes más por cada 1.000
- 150 mg: 275 pacientes más por cada 1.000
- 225 mg: 248 pacientes más por cada 1.000
- 75-225 mg: 295 pacientes más por cada 1.000
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Moderada¿Cuál es la certeza global en la evidencia sobre los efectos?
ModeradaLa calidad global de la evidencia fue considerada moderada, debido a que en el desenlace CVRS, el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información, 367 participantes en cada grupo).
Por desenlace, la calidad de la evidencia fue considerada moderada para ansiedad, respuesta, calidad de vida y eventos adversos, y alta para remisión.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes y reducción de costes insignificante.No se encontró evidencia sobre el coste de los IRSN en comparación con placebo en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de recursos durante el tratamiento con IRSN en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.En la única evaluación económica identificada en la que se evalúa los IRSN además de otros medicamentos frente a placebo (147), se encontró que los IRSN son más efectivos en términos de AVAC y menos costosos que el placebo en Reino Unido.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.Según la revisión de estudios cualitativos realizada, la aceptabilidad de los tratamientos farmacológicos, entre ellos los IRSN, es variable entre las personas con TAG por cambios en la percepción de su efectividad o por la presencia de efectos secundarios (148).
Por otro lado, en los ECA considerados, la tasa de abandono de los IRSN debido a efectos adversos durante el periodo de tratamiento de 12 semanas analizado es del 13,4%, significativamente mayor que la obtenida en los grupos de control (6,4%) (P< 0,01) (143,149–156,163,164,166).
¿Es factible la implementación de la opción?
Probablemente sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
63. National Institute for Health and Care Excellence (NICE). Generalised anxiety disorder and panic disorder in adults: management. Clinical guideline [CG113] [Internet]. NICE; 2011. Disponible en: https://www.nice.org.uk/guidance/cg113/resources/generalised-anxiety-disorder-and-panic-disorder-in-adults-management-pdf-35109387756997
83. Andrews G, Bell C, Boyce P, Gale C, Lampe L, Marwat O, et al. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the treatment of panic disorder, social anxiety disorder and generalised anxiety disorder. Aust N Z J Psychiatry. 2018;52(12):1109-72. DOI: 10.1177/0004867418799453 DOI: 0004-8674
143. Bose A, Korotzer A, Gommoll C, Li D. Randomized placebo-controlled trial of escitalopram and venlafaxine XR in the treatment of generalized anxiety disorder. Depress Anxiety. 2008;25(10):854-61. DOI: 10.1002/da.20355
147. Mavranezouli I, Meader N, Cape J, Kendall T. The cost effectiveness of pharmacological treatments for generalized anxiety disorder. PharmacoEconomics. 2013;31(4):317-33. DOI: 10.1007/s40273-013-0031-z
148. Bosman RC, Huijbregts KM, Verhaak PF, Ruhé HG, van Marwijk HW, van Balkom AJ, et al. Long-term antidepressant use: a qualitative study on perspectives of patients and GPs in primary care. Br J Gen Pract. octubre de 2016;66(651):e708-19. DOI: 10.3399/bjgp16X686641
149. Nicolini H, Bakish D, Duenas H, Spann M, Erickson J, Hallberg C, et al. Improvement of psychic and somatic symptoms in adult patients with generalized anxiety disorder: Examination from a duloxetine, venlafaxine extended-release and placebo-controlled trial. Psychol Med. 2009;39(2):267-76. DOI: 10.1017/S0033291708003401
150. Hartford J, Kornstein S, Liebowitz M, Pigott T, Russell J, Detke M, et al. Duloxetine as an SNRI treatment for generalized anxiety disorder: Results from a placebo and active-controlled trial. Int Clin Psychopharmacol. 2007;22(3):167-74. DOI: 10.1097/YIC.0b013e32807fb1b2
151. Alaka K, Noble W, Montejo A, Duenas H, Munshi A, Lenox-Smith A, et al. Efficacy and Safety of Duloxetine in the Treatment of Older Adult Patients With Generalized Anxiety Disorder: a Randomized, Double-Blind, Placebo-Controlled Trial. Int J Geriatr Psychiatry. 2014;29(9):978-86. DOI: 10.1002/gps.4088
152. Mahableshwarkar AR, Jacobsen PL, Serenko M, Chen Y. A randomized, double-blind, fixed-dose study comparing the efficacy and tolerability of vortioxetine 2.5 and 10mg in acute treatment of adults with generalized anxiety disorder. Hum Psychopharmacol. 2014;29:64-72. DOI: 10.1002/hup.2371
153. Kasper S, Herman B, Nivoli G, Ameringen MV, Petralia A, Mandel FS, et al. Efficacy of pregabalin and venlafaxine-XR in generalized anxiety disorder: results of a double-blind. Int Clin Psychopharmacol. 2009;24(2):87-96. DOI: 10.1097/YIC.0b013e32831d7980
154. Allgulander C, Nutt D, Detke M, Erickson J, Spann M, Walker D, et al. A non-inferiority comparison of duloxetine and venlafaxine in the treatment of adult patients with generalized anxiety disorder. J Psychopharmacol (Oxf). 2008;22(4):417-25. DOI: 10.1177/0269881108091588
155. Rynn M, Russell J, Erickson J, Detke MJ, Ball S, Dinkel J, et al. Efficacy and safety of duloxetine in the treatment of generalized anxiety disorder: A flexible-dose, progressive-titration, placebo-controlled trial. Depress Anxiety. 2008;25(3):182-9. DOI: 10.1002/da.20271
156. Hackett D, Haudiquet V, Salinas E. A method for controlling for a high placebo response rate in a comparison of venlafaxine XR and diazepam in the short-term treatment of patients with generalised anxiety disorder. Eur Psychiatry. 2003;18(4):182-7. DOI: 10.1016/s0924-9338(03)00046-4
157. Montgomery SA, Tobias K, Zornberg GL, Kasper S, Pande AC. Efficacy and safety of pregabalin in the treatment of generalized anxiety disorder: A 6-week, multicenter, randomized, double-blind, placebo-controlled comparison of pregabalin and venlafaxine. Vol. 67, Journal of Clinical Psychiatry. 2006. p. 771-82. DOI: 10.4088/JCP.v67n0511
158. Koponen H, Allgulander C, Erickson J, Dunayevich E, Pritchett Y, Detke MJ, et al. Efficacy of duloxetine for the treatment of generalized anxiety disorder: implications for primary care physicians. Prim Care Companion J Clin Psychiatry. 2007;9(2):100-7. DOI: 10.4088/pcc.v09n0203
159. Lenox-Smith AJ, Reynolds A. A double-blind, randomised, placebo controlled study of venlafaxine XL in patients with generalised anxiety disorder in primary care. Br J Gen Pract J R Coll Gen Pract. 2003;53(495):772-7.
160. Allgulander C, Hackett D, Salinas E. Venlafaxine extended release (ER) in the treatment of generalised anxiety disorder: twenty-four-week placebo-controlled dose-ranging study. Br J Psychiatry J Ment Sci. julio de 2001;179:15-22. DOI: 10.1192/bjp.179.1.15
161. Gelenberg AJ, Lydiard RB, Rudolph RL, Aguiar L, Haskins JT, Salinas E. Efficacy of venlafaxine extended-release capsules in nondepressed outpatients with generalized anxiety disorder: A 6-month randomized controlled trial. JAMA. junio de 2000;283(23):3082-8. DOI: 10.1001/jama.283.23.3082
162. Nimatoudis I, Zissis NP, Kogeorgos J, Theodoropoulou S, Vidalis A, Kaprinis G. Remission rates with venlafaxine extended release in Greek outpatients with generalized anxiety disorder. A double-blind, randomized, placebo controlled study. Int Clin Psychopharmacol. noviembre de 2004;19(6):331-6. DOI: 10.1097/00004850-200411000-00003
163. Wu WY, Wang G, Ball SG, Desaiah D, Ang QQ. Duloxetine versus placebo in the treatment of patients with generalized anxiety disorder in China. Chin Med J (Engl). 2011;124(20):3260-8.
164. Davidson J, DuPont R, Hedges D, Haskins J. Efficacy, safety, and tolerability of venlafaxine extended release and buspirone in outpatients with generalized anxiety disorder. J Clin Psychiatry. 1999;60(8):528-35. DOI: 10.4088/jcp.v60n0805
165. Rickels K, Mangano R, Khan A. A double-blind, placebo-controlled study of a flexible dose of venlafaxine ER in adult outpatients with generalized social anxiety disorder. J Clin Psychopharmacol. octubre de 2004;24(5):488-96. DOI: 10.1097/01.jcp.0000138764.31106.60
166. Rickels K, Pollack MH, Sheehan DV, Haskins JT. Efficacy of extended-release Venlafaxine in nondepressed outpatients with generalized anxiety disorder. 2000.
167. Mahableshwarkar AR, Jacobsen PL, Chen Y, Simon JS. A randomised, double-blind, placebo-controlled, duloxetine-referenced study of the efficacy and tolerability of vortioxetine in the acute treatment of adults with generalised anxiety disorder. Int J Clin Pract. 2014;68(1):49-59. DOI: 10.1111/ijcp.12328
Otros antidepresivos
Agomelatina
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de los inhibidores de la recaptación de serotonina y noradrenalina (IRSN) frente al placebo?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Se sugiere no usar el antidepresivo agomelatina para el tratamiento de las personas con TAG.
Justificación
Se ha formulado una recomendación débil en contra del uso de la agomelatina en pacientes con TAG. El grupo de trabajo ha considerado la mayor evidencia disponible de efectividad sobre otros antidepresivos de primera línea, las consideraciones de seguridad y el coste del fármaco.
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que la agomelatina muestra un efecto grande sobre los niveles de ansiedad y clínicamente significativos sobre las tasas de respuesta de respuesta y remisión. Sin embargo, los ISRS y IRSN tienen una base de evidencia más robusta y se ha demostrado que son efectivos en el tratamiento del TAG. Estos medicamentos tienen perfiles de seguridad bien establecidos y son más conocidos por los médicos de AP.
Aunque la agomelatina se considera generalmente bien tolerada, tiene ciertas consideraciones de seguridad que deben tenerse en cuenta. Puede aumentar el riesgo de daño hepático, por lo que se requiere monitoreo regular de la función hepática durante el tratamiento. Además, tiene interacciones farmacológicas significativas con otros medicamentos, lo que puede limitar su uso en pacientes polimedicados. Estas consideraciones pueden complicar su uso en el entorno de AP, donde la monitorización y el manejo de las interacciones pueden ser más desafiantes.
Uso de recursos y costes: el coste de la agomelatina puede ser significativamente más alto en comparación con otros antidepresivos más comunes.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
ModeradaSe consideraron 3 ECA con un total de 801 personas con TAG; 131 tratados con 10 mg/d de agomelatina, 139 con 5 mg/d y 202 con una dosis flexible entre 25 y 50 mg/d, mientras que 329 pacientes recibieron placebo (136,168,169). La duración del tratamiento fue de 12 semanas.
Los resultados muestran que el tratamiento con agomelatina frente al placebo en adultos con TAG:
- Reduce los niveles de ansiedad (efecto grande).
- Aumenta la probabilidad de respuesta (305 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (195 pacientes más por cada 1.000).
- No aumenta el riesgo de eventos adversos.
Los resultados del análisis por subgrupo mostraron que el tratamiento con diferentes dosis de agomelatina afecta a algunos desenlaces considerados claves como se muestra a continuación:
- Niveles de ansiedad:
- 10 mg: efecto grande.
- 25 mg: efecto grande.
- 25-50 mg: efecto moderado.
- Probabilidad de respuesta:
- 10 mg: 286 pacientes más por cada 1.000.
- 25 mg: 475 pacientes más por cada 1.000.
- 25-50 mg: 244 pacientes más por cada 1.000.
- Probabilidad de remisión:
- 10 mg: 125 pacientes más por cada 1.000.
- 25 mg: 270 pacientes más por cada 1.000.
- 25-50 mg: 190 pacientes más por cada 1.000.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Moderada¿Cuál es la certeza global en la evidencia sobre los efectos?
Moderada.La calidad global de la evidencia fue considerada moderada. Si bien se parte de estudios con bajo riesgo de sesgos, para alguno de los desenlaces dicotómicos considerados (respuesta, remisión y eventos adversos) el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información; respuesta: 641; remisión: 1.257; y eventos adversos: 263 participantes en cada grupo, respectivamente).
Por desenlace, la calidad de la evidencia fue considerada moderada para ansiedad, remisión y eventos adversos, y baja para la respuesta.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se encontró evidencia sobre el coste de agomelatina en comparación con placebo en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de los recursos durante el tratamiento con agomelatina en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron evaluaciones económicas en las que se comparara agomelatina con placebo o cuidados habituales.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.En los ECA considerados no se obtuvieron tasas diferenciales de abandono de la agomelatina frente al placebo durante el periodo de tratamiento de 12 semanas analizado (136,168,169).
¿Es factible la implementación de la opción?
Probablemente sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
136. Stein D, Ahokas A, Márquez M, Höschl C, Oh K, Jarema M, et al. Agomelatine in generalized anxiety disorder: an active comparator and placebo-controlled study. J Clin Psychiatry. septiembre de 2014;75(4):362-8. DOI: 10.4088/JCP.13m08433
168. Stein DJ, Ahokas AA, De Bodinat C. Efficacy of agomelatine in generalized anxiety disorder: A randomized, double-blind, placebo-controlled study. J Clin Psychopharmacol. 2008;28(5):561-6. DOI: 10.1097/JCP.0b013e318184ff5b
169. Stein DJ, Ahokas A, Jarema M, Avedisova AS, Vavrusova L, Chaban O, et al. Efficacy and safety of agomelatine (10 or 25 mg/day) in non-depressed out-patients with generalized anxiety disorder: A 12-week, double-blind, placebo-controlled study. Eur Neuropsychopharmacol. 2017;27(5):526-37. DOI: 10.1016/j.euroneuro.2017.02.007
Otros antidepresivos
Vortioxetina
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la vortioxetina frente al placebo?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Se sugiere no utilizar el antidepresivo vortioxetina en el tratamiento de las personas con TAG.
Justificación
Se ha formulado una recomendación débil en contra del uso de la vortioxetina en pacientes con TAG. El grupo de trabajo ha considerado el balance beneficio-riesgo y el coste no despreciable del fármaco.
Justificación detallada
Balance beneficio-riesgo: la evidencia científica no señala beneficios del tratamiento con vortioxetina y podría estar asociado a la aparición de eventos adversos, por lo tanto, el grupo de actualización de la guía (GAG) ha considerado que el balance beneficio-riesgo es globalmente desfavorable al uso de este fármaco.
Uso de recursos y costes: el coste de la vortioxetina es significativamente más alto que el de otros antidepresivos más comunes.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideraron 4 ECA con un total de un total de 1.687 personas con TAG; 308 tratadas con 2,5 mg de vortioxetina, 458 tratados con 5 mg y 308 con 10 mg, mientras que 613 recibieron placebo (152,167,170,171). La duración del tratamiento fue de 8 semanas.
Los resultados muestran que el tratamiento con vortioxetina frente al placebo en adultos con TAG:
- No modifica los niveles de ansiedad.
- No modifica la probabilidad de respuesta.
- No modifica la probabilidad de remisión.
- Aumenta el riesgo de eventos adversos (69 pacientes más por cada 1.000).
No se han realizado análisis por subgrupo del tratamiento con diferentes dosis de vortioxetina por falta de evidencia.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Pequeña.¿Cuál es la certeza global en la evidencia sobre los efectos?
Moderada.La calidad global de la evidencia fue considerada moderada, debido a que, en los desenlaces clave, respuesta y remisión, el IC cruza el umbral de decisión clínica entre recomendar y no recomendar el tratamiento (5 y 8 puntos porcentuales, respectivamente).
Por desenlace, la calidad de la evidencia fue considerada alta para ansiedad y eventos adversos; moderada para la respuesta, y baja para la remisión.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la comparación.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se encontró evidencia sobre el coste de vortioxetina en comparación con placebo en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidosNo se encontró evidencia sobre el uso de los recursos durante el tratamiento con vortioxetina en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron evaluaciones económicas en las que se comparara vortioxetina con placebo o cuidados habituales.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.En los ECA considerados, la tasa de abandono de la vortioxetina debido a efectos adversos durante el periodo de tratamiento analizado, que varió entre los 28 días y las 12 semanas, es del 5,2%, significativamente mayor que la obtenida en los grupos de control (3,3%) (P< 0,01) (152,167,170,171).
¿Es factible la implementación de la opción?
Probablemente sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
152. Mahableshwarkar AR, Jacobsen PL, Serenko M, Chen Y. A randomized, double-blind, fixed-dose study comparing the efficacy and tolerability of vortioxetine 2.5 and 10mg in acute treatment of adults with generalized anxiety disorder. Hum Psychopharmacol. 2014;29:64-72. DOI: 10.1002/hup.2371
167. Mahableshwarkar AR, Jacobsen PL, Chen Y, Simon JS. A randomised, double-blind, placebo-controlled, duloxetine-referenced study of the efficacy and tolerability of vortioxetine in the acute treatment of adults with generalised anxiety disorder. Int J Clin Pract. 2014;68(1):49-59. DOI: 10.1111/ijcp.12328
170. Bidzan L, Mahableshwarkar AR, Jacobsen P, Yan M, Sheehan DV. Vortioxetine (Lu AA21004) in generalized anxiety disorder: Results of an 8-week, multinational, randomized, double-blind, placebo-controlled clinical trial. Eur Neuropsychopharmacol. 2012;22(12):847-57. DOI: 10.1016/j.euroneuro.2012.07.012
171. Rothschild AJ, Mahableshwarkar AR, Jacobsen P, Yan M, Sheehan DV. Vortioxetine (Lu AA21004) 5mg in generalized anxiety disorder: Results of an 8-week randomized, double-blind, placebo-controlled clinical trial in the United States. Eur Neuropsychopharmacol. 2012;22(12):858-66. DOI: 10.1016/j.euroneuro.2012.07.011
Tratamiento farmacológico (Ansiolíticos)
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Benzodiacepinas
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de las BZD frente al placebo?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Se sugiere no usar benzodiacepinas para el tratamiento del TAG, excepto como medida a corto plazo (≤ 4 semanas) durante las crisis y solo cuando sea crucial el control rápido de los síntomas mientras se espera a la respuesta al tratamiento con antidepresivos y/o psicológico.
2. En caso de ser necesario el uso de benzodiacepinas en pacientes con TAG, se sugiere prescribir aquellas de vida media larga por su menor potencial adictivo.
3. Se sugiere no utilizar benzodiacepinas en pacientes ancianos con TAG.
Justificación
Se ha formulado una recomendación débil en contra del uso de las BZD para el tratamiento del TAG. El grupo de actualización de la guía (GAG) ha considerado los efectos secundarios significativos, el alto riesgo de desarrollo de tolerancia, de dependencia física y psíquica y de abuso, así como los síntomas de abstinencia con su retirada, la disponibilidad de alternativas más seguras y efectivas, y su escasa percepción de beneficio en la práctica clínica.
La recomendación de su uso excepcional como solución temporal a corto plazo en caso de crisis y únicamente cuando sea fundamental controlar los síntomas de forma rápida hasta el inicio del efecto terapéutico de los antidepresivos y/o el tratamiento psicológico, se justifica por la rápida acción ansiolítica de las BZD y porque, en algunos casos, puede llevar tiempo obtener una respuesta terapéutica adecuada con antidepresivos y/o terapia psicológica. En situaciones de crisis agudas, donde los síntomas son severos y debilitantes, el uso de BZD puede ser necesario como medida temporal para proporcionar un control rápido de los síntomas y reducir el malestar del paciente mientras se espera a que el tratamiento principal alcance su plena eficacia.
Al limitar el uso de BZD a un período de ≤4 semanas y solo en situaciones cruciales, se busca minimizar los riesgos asociados con su uso a largo plazo, como la dependencia y los efectos adversos. Es fundamental que el uso de BZD sea cuidadosamente supervisado por un médico, quien evaluará el beneficio potencial y sopesará los riesgos en cada caso individual. Además, en general, se recomienda priorizar la prescripción de aquellas BZD de vida media más larga ya que tienen un menor potencial adictivo. Asimismo, se debe monitorizar la adecuada adherencia al plan de tratamiento, incluyendo sus limitaciones, con el fin de reducir el tiempo y la cantidad de consumo de BZD. Asimismo, es importante tener en cuenta que este grupo de medicamentos se encuentra incluido en la lista PRISCUS y criterios STOPP-START y de Beers (medicación potencialmente inadecuada en ancianos) ya que puede producir efectos adversos graves como aumento del riesgo de caídas, prolongación del tiempo de reacción, deterioro cognitivo o depresión en este grupo de población (172).
Es importante informar y asesorar a los pacientes sobre los riesgos asociados con el uso de las BZD, sobre la naturaleza a corto plazo del tratamiento con ellas y la importancia de seguir el plan de tratamiento integral para abordar el TAG a largo plazo.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de 21 ECA (n= 2.193) (88,156,173–191), es baja. Esto es debido a que los estudios presentan cierta inconsistencia para alguno de los enlaces considerados que no pudieron ser explicados por los análisis de subgrupos establecidos (tipo de benzodiacepina y/o dosis). Las variables remisión, preocupación, nivel de depresión y calidad de vida no fueron informadas en ninguno de los estudios.
Balance beneficio-riesgo: debido al alto riesgo de desarrollo de tolerancia y dependencia física y psíquica de las BZD, el grupo de actualización de la guía (GAG) ha considerado que los beneficios del tratamiento señalados por la evidencia científica en términos de reducción de los niveles de ansiedad y aumento de la probabilidad de respuesta probablemente no superan los efectos indeseables.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
PequeñaSe consideraron 21 ECA entre los que se reclutó a un total de 2.193 personas con TAG; 1.148 tratados con BZD y 1.045 con placebo (88,156,173–191). De los 21 estudios, 10 evalúan el efecto del diazepam (88,156,173,176,180,182,183,186,187,191), 5 el del alprazolam (174,175,178,184,185), otros cinco el lorazepam (177,179,188–190) y, por último, 3 el bromazepam (179–181).
Los resultados muestran que el tratamiento con BZD frente al placebo en adultos con TAG:
- Reduce los niveles de ansiedad (efecto pequeño).
- En el caso del lorazepam, el efecto es moderado.
- Aumenta la probabilidad de respuesta (190 pacientes más por cada 1.000).
- En el caso de alprazolam, no se obtiene cambio en la probabilidad de respuesta.
- Aumenta el riesgo de eventos adversos (164 pacientes más por cada 1.000).
- En el caso de diazepam, aumenta en 285 pacientes más por cada 1.000.
- En el caso de lorazepam, aumenta en 281 pacientes más por cada 1.000.
- En el caso de bromazepam, aumenta en 319 pacientes más por cada 1.000.
- En el caso de alprazolam, no se obtiene cambio en el riesgo de eventos adversos.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Moderada.¿Cuál es la certeza global en la evidencia sobre los efectos?
BajaLa calidad global de la evidencia fue considerada baja. Se presentó cierta inconsistencia entre estudios para alguno de los desenlaces considerados que en ocasiones no pudo ser explicada por alguno de los subgrupos establecidos (tipo de benzodiacepina y/o dosis). Adicionalmente, en algún desenlace clave, el IC cruza el umbral de decisión clínica entre recomendar y no recomendar el tratamiento (ansiedad: 6 puntos en la Escala de Ansiedad de Hamilton) y/o el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información, respuesta: 641 participantes en cada grupo).
Por desenlace, la calidad de la evidencia fue considerada baja para ansiedad, respuesta y eventos adversos.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la comparación.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes y reducción de costes insignificante.No se encontró evidencia sobre el coste de las BZD en comparación con placebo en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de los recursos durante el tratamiento con BZD en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron evaluaciones económicas en las que se comparasen BZD con placebo o cuidados habituales.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.Según la revisión de estudios cualitativos realizada, la aceptabilidad de los tratamientos farmacológicos, entre ellos las BZD, es variable entre las personas con TAG por cambios en la percepción de su efectividad o por la presencia de efectos secundarios (196).
¿Es factible la implementación de la opción?
Sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
88. Power KG, Simpson RJ, Swanson V, Wallace LA, Feistner ATC, Sharp D. A controlled comparison of cognitive- behaviour therapy, Diazepam, and placebo, alone and in combination, for the treatment of generalised anxiety disorder. J Anxiety Disord. 1990;4(4). DOI: 10.1016/0887-6185(90)90026-6
156. Hackett D, Haudiquet V, Salinas E. A method for controlling for a high placebo response rate in a comparison of venlafaxine XR and diazepam in the short-term treatment of patients with generalised anxiety disorder. Eur Psychiatry. 2003;18(4):182-7. DOI: 10.1016/s0924-9338(03)00046-4
172. O’Mahony D, Cherubini A, Guiteras AR, Denkinger M, Beuscart JB, Onder G, et al. STOPP/START criteria for potentially inappropriate prescribing in older people: version 3. Eur Geriatr Med. 31 de mayo de 2023;14(4):625-32. DOI: 10.1007/s41999-023-00777-y
173. Rickels K, DeMartinis N, Aufdembrinke B. A double-blind, placebo-controlled trial of abecarnil and diazepam in the treatment of patients with generalized anxiety disorder. J Clin Psychopharmacol. 2000;20(1):12-8. DOI: 10.1097/00004714-200002000-00004
174. Brown GG, Ostrowitzki S, Stein MB, von Kienlin M, Liu TT, Simmons A, et al. Temporal profile of brain response to alprazolam in patients with generalized anxiety disorder. Psychiatry Res – Neuroimaging. 2015;233(3):394-401. DOI: 10.1016/j.pscychresns.2015.06.016
175. McLeod D, Hoehn-Saric R, Porges S, Zimmerli W. Effects of alprazolam and imipramine on parasympathetic cardiac control in patients with generalized anxiety disorder. Psychopharmacology (Berl). 1992;107(4):535-40. DOI: 10.1007/BF02245268
176. Rickels K, Schweizer E, DeMartinis N, Mandos L, Mercer C. Gepirone and diazepam in generalized anxiety disorder: a placebo-controlled trial. J Clin Psychopharmacol. 1997;17(4):272-7. DOI: 10.1097/00004714-199708000-00006
177. Cutler N, Sramek J, Keppel Hesselink J, Krol A, Roeschen J, Rickels K, et al. A double-blind, placebo-controlled study comparing the efficacy and safety of ipsapirone versus lorazepam in patients with generalized anxiety disorder: A prospective multicenter trial. J Clin Psychopharmacol. 1993;13(6):429-37. DOI: 10.1097/00004714-199312000-00009
178. Enkelmann R. Alprazolam versus buspirone in the treatment of outpatients with generalized anxiety disorder. Psychopharmacology (Berl). 1991;105:428. DOI: 10.1007/BF02244440
179. Fontaine R, Mercier P, Beaudry P, Annable L, Chouinard G. Bromazepam and lorazepam in generalized anxiety: a placebo‐controlled study with measurement of drug plasma concentrations. Acta Psychiatr Scand. 1986;74(5):451-8. DOI: 10.1111/j.1600-0447.1986.tb06268.x
180. Fontaine R, Annable L, Chouinard G, Ogilvie R. Bromazepam and Diazepam in Generalized Anxiety. J Clin Psychopharmacol. 1983;3(2):80-7. DOI: 10.1097/00004714-198304000-00005
181. Kragh-Sorensen P, P. Holm, C. Fynboe, E. Schaumburg, B. Andersen, P. Bech, et al. Bromazepam in generalized anxiety – Randomized, multi-practice comparisons with both chlorprothixene and placebo. Psychopharmacology (Berl). 1990;100(3):383-6. DOI: 10.1007/BF02244611
182. Pecknold J, Matas M, Howarth B, Ross C, Swinson R, Vezeau C, et al. Evaluation of buspirone as an antianxiety agent: Buspirone and diazepam versus placebo. Can J Psychiatry. 1989;34(8):766-71. DOI: 10.1177/070674378903400804
183. Fontaine R, Beaudry P, Beauclair L, Chouinard G. Comparison of withdrawal of buspirone and diazepam: a placebo controlled study. Prog Neuropsychopharmacol Biol Psychiatry. 1987;11(2-3):189-97. DOI: 10.1016/0278-5846(87)90059-5
184. Möller HJ, Volz HP, Reimann IW, Stoll KD. Opipramol for the treatment of generalized anxiety disorder: A placebo-controlled trial including an alprazolam-treated group. J Clin Psychopharmacol. 2001;21(1):59-65. DOI: 10.1097/00004714-200102000-00011
185. Rickels K, Pollack MH, Feltner DE, Lydiard RB, Zimbroff DL, Bielski RJ, et al. Pregabalin for treatment of generalized anxiety disorder: a 4-week, multicenter, double-blind, placebo-controlled trial of pregabalin and alprazolam. Arch Gen Psychiatry. 2005;62(9):1022-30. DOI: 10.1001/archpsyc.62.9.1022
186. Pourmotabbed T, Mcleod DR, Hoehn-Saric R, Hipsley P, Greenblatt DJ. Treatment, Discontinuation, and Psychomotor Effects of Diazepam in Women With Generalized Anxiety Disorder. J Clin Psychopharmacol. 1996;16(3):202-7. DOI: 10.1097/00004714-199606000-00002
187. Ross C, Matas M. A clinical trial of buspirone and diazepam in the treatment of generalized anxiety disorder. Can J Psychiatry. 1987;32(5):351-5. DOI: 10.1177/070674378703200505
188. Feltner D, Crockatt J, Dubovsky S, Cohn C, Shrivastava R, Targum S, et al. A randomized, double-blind, placebo-controlled, fixed-dose, multicenter study of pregabalin in patients with generalized anxiety disorder. J Clin Psychopharmacol. 2003;23(3):240-9. DOI: 10.1097/01.jcp.0000084032.22282.ff
189. Fresquet A, Sust M, Lloret A, Murphy MF, Carter FJ, Campbell GM, et al. Efficacy and safety of lesopitron in outpatients with generalized anxiety disorder. Ann Pharmacother. 2000;34(2):147-53. DOI: 10.1345/aph.19041
190. Pande AC, Crockatt JG, Feltner DE, Janney C a, Smith WT, Weisler R, et al. Pregabalin in Generalized Anxiety Disorder: A Placebo-Controlled Trial. Am J Psychiatry. 2003;160:533-40. DOI: 10.1176/appi.ajp.160.3.533
191. Ansseau M, Olié JP, von Frenckell R, Jourdain G, Stehle B, Guillet P. Controlled comparison of the efficacy and safety of four doses of suriclone, diazepam, and placebo in generalized anxiety disorder. Psychopharmacology (Berl). 1991;104:439-43. DOI: 10.1007/BF02245646
192. Schmitt R, Gazalle FK, Lima MSD, Cunha A, Souza J, Kapczinski F, et al. The efficacy of antidepressants for generalized anxiety disorder : a systematic review and meta-analyse. Rev Bras Psiquiatr. 2005;27(1516-4446 (Print)):18-24. DOI: 10.1590/S0101-81082009000300007
193. Crowe SF, Stranks EK. The Residual Medium and Long-term Cognitive Effects of Benzodiazepine Use: An Updated Meta-analysis. Arch Clin Neuropsychol. 1 de noviembre de 2018;33(7):901-11. DOI: 10.1093/arclin/acx120
194. Dubovsky SL, Marshall D. Benzodiazepines Remain Important Therapeutic Options in Psychiatric Practice. Psychother Psychosom. 2022;91(5):307-34. DOI: 10.1159/000524400
195. Edinoff AN, Nix CA, Hollier J, Sagrera CE, Delacroix BM, Abubakar T, et al. Benzodiazepines: Uses, Dangers, and Clinical Considerations. Neurol Int. 10 de noviembre de 2021;13(4):594-607. DOI: 10.3390/neurolint13040059
196. Cook JM, Marshall R, Masci C, Coyne JC. Physicians’ Perspectives on Prescribing Benzodiazepines for Older Adults: A Qualitative Study. J Gen Intern Med. marzo de 2007;22(3):303-7. DOI: 10.1007/s11606-006-0021-3
Buspirona
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la buspirona frente al placebo?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Se sugiere no usar la buspirona para el tratamiento de las personas con TAG.
Justificación
Se ha formulado una recomendación débil en contra del uso de la buspirona en pacientes con TAG. El grupo de actualización de la guía (GAG) ha tenido en cuenta el balance beneficio-riesgo no favorable al uso de este fármaco junto con la no comercialización de este fármaco en España.
Justificación detallada
Balance beneficio-riesgo: la evidencia científica no señala beneficios de la buspirona en el tratamiento del TAG respecto al placebo en cuanto a los niveles de ansiedad, la probabilidad de respuesta y la tasa de eventos adversos, no obstante, la certeza sobre estos efectos se valoró como muy baja. Las variables remisión, preocupación, nivel de depresión y calidad de vida no se informaron en ninguno de los estudios considerados. Por lo tanto, el grupo de actualización de la guía (GAG) ha considerado que el balance entre los efectos deseables e indeseables no favorece a la buspirona.
Factibilidad: La buspirona no es aplicable a este contexto dado que no se comercializa en España.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideraron 7 ECA, entre los cuales se reclutó un total de 581 personas con TAG; 291 tratados con buspirona (entre 10 mg/d y 40 mg/d) y 290 con placebo (164,178,182,183,187,198,199). La duración del tratamiento osciló entre las 4 y las 8 semanas.
Los resultados muestran que el tratamiento con buspirona frente al placebo en adultos con TAG:
- No modifica los niveles de ansiedad.
- No modifica la probabilidad de respuesta.
- No modifica el riesgo de eventos adversos.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia fue considerada muy baja. Se presentó cierta inconsistencia entre estudios para alguno de los desenlaces considerados que en ocasiones no pudo ser explicada por alguno de los subgrupos establecidos (diferentes dosis empleadas). Adicionalmente, en algún desenlace clave, el IC cruza el umbral de decisión clínica entre recomendar y no recomendar el tratamiento (eventos adversos: 12 puntos porcentuales) y/o el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información; ansiedad: 348; respuesta: 641 participantes en cada grupo, respectivamente).
Por desenlace, la calidad de la evidencia fue considerada muy baja para ansiedad, respuesta y eventos adversos.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
No favorece ni a la intervención ni a la comparación.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se aportan datos debido a que la buspirona no está comercializada en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de los recursos durante el tratamiento con buspirona en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron evaluaciones económicas en las que se comparasen buspirona con placebo o cuidados habituales.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.En los ECA considerados, las tasas de abandono de la buspirona debido a efectos adversos durante el periodo de tratamiento analizado, que varió entre las 4 y 8 semanas, parecen equiparables a las del placebo (164,178,182,183,187,198,199).
¿Es factible la implementación de la opción?
No.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
164. Davidson J, DuPont R, Hedges D, Haskins J. Efficacy, safety, and tolerability of venlafaxine extended release and buspirone in outpatients with generalized anxiety disorder. J Clin Psychiatry. 1999;60(8):528-35. DOI: 10.4088/jcp.v60n0805
178. Enkelmann R. Alprazolam versus buspirone in the treatment of outpatients with generalized anxiety disorder. Psychopharmacology (Berl). 1991;105:428. DOI: 10.1007/BF02244440
182. Pecknold J, Matas M, Howarth B, Ross C, Swinson R, Vezeau C, et al. Evaluation of buspirone as an antianxiety agent: Buspirone and diazepam versus placebo. Can J Psychiatry. 1989;34(8):766-71. DOI: 10.1177/070674378903400804
183. Fontaine R, Beaudry P, Beauclair L, Chouinard G. Comparison of withdrawal of buspirone and diazepam: a placebo controlled study. Prog Neuropsychopharmacol Biol Psychiatry. 1987;11(2-3):189-97. DOI: 10.1016/0278-5846(87)90059-5
187. Ross C, Matas M. A clinical trial of buspirone and diazepam in the treatment of generalized anxiety disorder. Can J Psychiatry. 1987;32(5):351-5. DOI: 10.1177/070674378703200505
197. Loane C, Politis M. Buspirone: What is it all about? Brain Res. junio de 2012;1461:111-8. DOI: 10.1016/j.brainres.2012.04.032
198. Delle Chiaie R, Pancheri P, Casacchia M, Stratta P, Kotzalidis GD, Zibellini M. Assessment of the efficacy of buspirone in patients affected by generalized anxiety disorder, shifting to buspirone from prior treatment with lorazepam: a placebo-controlled, double-blind study. J Clin Psychopharmacol. febrero de 1995;15(1):12-9. DOI: 10.1097/00004714-199502000-00003
199. Lader M, Scotto JC. A multicentre double-blind comparison of hydroxyzine, buspirone and placebo in patients with generalized anxiety disorder. Psychopharmacology (Berl). octubre de 1998;139(4):402-6. DOI: 10.1007/s002130050731
Tratamiento farmacológico (otros fármacos)
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Pregabalina
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la pregabalina frente al placebo?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Si la persona con TAG no tolera los inhibidores selectivos de la recaptación de serotonina ni los inhibidores selectivos de la recaptación de serotonina y noradrenalina, se sugiere ofrecer pregabalina, especialmente en aquellas con dolor neuropático, como segunda línea de tratamiento.
Práctica recomendada basada en la experiencia clínica y el consenso del equipo elaborador. LEER MÁS
2. Se sugiere evitar la prescripción de pregabalina en pacientes con antecedentes o riesgo elevado de abuso de sustancias.
Justificación
Se ha formulado una recomendación débil a favor del uso de la pregabalina en pacientes con TAG que no toleran los ISRS y los IRSN. El grupo de trabajo ha considerado la calidad global de la evidencia y el balance beneficio-riesgo. Por otro lado, ha considerado que, debido a su mecanismo de acción único, la pregabalina puede ser útil para aquellos que no toleran los ISRS y los IRSN. Asimismo, se ha considerado que su uso indebido puede producir dependencia y motivar conductas de abuso y tráfico ilegal, sobre todo, en pacientes con antecedentes de toxicomanía.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de 6 ECA (n= 1.667), es moderada. Las variables probabilidad de remisión y nivel de preocupación no fueron informadas en ninguno de los estudios.
Balance beneficio-riesgo: de acuerdo a los resultados, el uso de la pregabalina presenta beneficios en el tratamiento del TAG respecto a los niveles de ansiedad y la probabilidad de respuesta, sin aumentar el riesgo de eventos adversos graves. Por tanto, el grupo de actualización de la guía (GAG) ha considerado que el balance beneficio-riesgo es globalmente favorable a este fármaco.
La pregabalina tiene indicación en ficha técnica para el tratamiento del dolor neuropático periférico y central en adultos, por tanto, el grupo considera que en estos pacientes se puede obtener doble beneficio utilizando este medicamento, evitando así duplicidades en el tratamiento global del paciente con TAG y dolor neuropático.
La pregabalina presenta un bajo potencial adictivo a dosis terapéuticas pero en ocasiones pueden ser consumidas a dosis más altas de las recomendadas o utilizando vías de consumo no recomendadas, para producir efectos sedantes y psicodélicos. Este uso indebido puede producir dependencia y motivar conductas de abuso y tráfico ilegal, sobre todo, en pacientes con antecedentes de toxicomanía. Por este motivo se ha formulado una recomendación de buena práctica a favor de evitar su uso en aquellos pacientes con antecedentes o riesgo elevado de abuso de sustancias.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Moderada.Se consideraron 6 ECA con un total de 1.667personas con TAG; 139 fueron tratadas con 150 mg/d de pregabalina, 78 con 200 mg/d, 91 con 300 mg/d, 186 con 400 mg/d, 175 con 450 mg/d, 334 con 600 mg/d y 121 con una pauta flexible entre 300 y 600 mg/d, mientras que 643 recibieron placebo (153,157,185,188,190,200). La duración del tratamiento osciló entre las 4 y 6 semanas.
Los resultados muestran que el tratamiento con pregabalina frente al placebo en adultos con TAG:
- Reduce los niveles de ansiedad (efecto pequeño).
- Aumenta la probabilidad de respuesta (159 pacientes más por cada 1.000).
- No modifica los niveles de CVRS.
- Aumenta el riesgo de eventos adversos (136 pacientes más por cada 1.000).
- No modifica el riesgo de eventos adversos graves.
Los resultados del análisis por subgrupo mostraron que el tratamiento con diferentes dosis de pregabalina no afecta en general a los desenlaces considerados claves.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Pequeña¿Cuál es la certeza global en la evidencia sobre los efectos?
Moderada.La calidad global de la evidencia fue considerada moderada, debido a que, en algún desenlace clave, el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información; CVRS: 367; y eventos adversos: 263 participantes en cada grupo, respectivamente).
Por desenlace, la calidad de la evidencia fue considerada moderada para ansiedad y respuesta, y baja para eventos adversos, eventos adversos graves y calidad de vida.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
¿El balance entre los efectos deseables e indeseables esperados favorece a la intervención o la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se encontró evidencia sobre el coste de pregabalina en comparación con placebo en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de recursos de pregabalina en comparación con placebo en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
No favorece ni a la intervención ni a la comparación.En la única evaluación económica identificada en la que se evalúa pregabalina además de otros medicamentos frente a placebo (147), se encontró que la pregabalina es más efectiva en términos de AVAC y más costosa que el placebo en Reino Unido.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.En los ECA considerados, las tasas de abandono de la pregabalina debido a efectos adversos durante el periodo de tratamiento analizado, que varió entre las 4 a 6 semanas, parecen equiparables a las del placebo (153,157,185,188,190,200).
¿Es factible la implementación de la opción?
SíNo se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
147. Mavranezouli I, Meader N, Cape J, Kendall T. The cost effectiveness of pharmacological treatments for generalized anxiety disorder. PharmacoEconomics. 2013;31(4):317-33. DOI: 10.1007/s40273-013-0031-z
153. Kasper S, Herman B, Nivoli G, Ameringen MV, Petralia A, Mandel FS, et al. Efficacy of pregabalin and venlafaxine-XR in generalized anxiety disorder: results of a double-blind. Int Clin Psychopharmacol. 2009;24(2):87-96. DOI: 10.1097/YIC.0b013e32831d7980
157. Montgomery SA, Tobias K, Zornberg GL, Kasper S, Pande AC. Efficacy and safety of pregabalin in the treatment of generalized anxiety disorder: A 6-week, multicenter, randomized, double-blind, placebo-controlled comparison of pregabalin and venlafaxine. Vol. 67, Journal of Clinical Psychiatry. 2006. p. 771-82. DOI: 10.4088/JCP.v67n0511
185. Rickels K, Pollack MH, Feltner DE, Lydiard RB, Zimbroff DL, Bielski RJ, et al. Pregabalin for treatment of generalized anxiety disorder: a 4-week, multicenter, double-blind, placebo-controlled trial of pregabalin and alprazolam. Arch Gen Psychiatry. 2005;62(9):1022-30. DOI: 10.1001/archpsyc.62.9.1022
188. Feltner D, Crockatt J, Dubovsky S, Cohn C, Shrivastava R, Targum S, et al. A randomized, double-blind, placebo-controlled, fixed-dose, multicenter study of pregabalin in patients with generalized anxiety disorder. J Clin Psychopharmacol. 2003;23(3):240-9. DOI: 10.1097/01.jcp.0000084032.22282.ff
190. Pande AC, Crockatt JG, Feltner DE, Janney C a, Smith WT, Weisler R, et al. Pregabalin in Generalized Anxiety Disorder: A Placebo-Controlled Trial. Am J Psychiatry. 2003;160:533-40. DOI: 10.1176/appi.ajp.160.3.533
200. Pohl RB, Feltner DE, Fieve RR, Pande AC. Efficacy of pregabalin in the treatment of generalized anxiety disorder: Double-blind, placebo-controlled comparison of BID versus TID dosing. J Clin Psychopharmacol. 2005;25(2):151-8. DOI: 10.1097/01.jcp.0000155820.74832.b0
Quetiapina
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la quetiapina frente al placebo?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
En personas con TAG refractario con ansiedad alta y riesgo de abuso de benzodiacepinas o de deterioro cognitivo, se sugiere el uso de la quetiapina como alternativa a las benzodiacepinas.
Práctica recomendada basada en la experiencia clínica y el consenso del equipo elaborador. LEER MÁS
En el contexto de AP, se sugiere no superar la dosis de 50 mg/d de quetiapina, derivando a servicio de Salud Mental en caso de no lograr el control del paciente con estas dosis.
Justificación
Se ha formulado una recomendación débil a favor del uso de la quetiapina como alternativa a las BZD en pacientes con TAG riesgo de abuso de BZD o de deterioro cognitivo. El grupo de trabajo ha considerado la calidad de la evidencia y el balance beneficio-riesgo.
Además, con el objetivo de complementar esta recomendación, se ha formulado una recomendación de buena práctica en cuanto a la dosis máxima de quetiapina a utilizar en AP, en base a que se trata de un fármaco con efecto antipsicótico y con potencial riesgo de efectos adversos graves así como múltiples interacciones farmacológicas. Requiere por tanto una estrecha supervisión por parte de médicos expertos en su uso. A dosis bajas no tiene efecto antipsicótico y disminuyen los efectos secundarios.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de 3 ECA (n= 1.706), es alta. La variable nivel de preocupación no fue informada en ninguno de los estudios.
Balance beneficio-riesgo: la evidencia científica señala beneficios de la quetiapina en el tratamiento del TAG, con mejora en el nivel de ansiedad y la probabilidad de respuesta y de remisión, sin embargo, también señala un aumento en el riesgo de aparición de eventos adversos.
El grupo de actualización de la guía (GAG) ha considerado que el uso de quetiapina puede ser útil en AP en aquellos pacientes con riesgo de abuso de sustancias o de padecer deterioro cognitivo, como alternativa a las BZD y a dosis bajas, ya que, en estos casos, los efectos beneficiosos superan los riesgos.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Pequeña.Se consideraron 3 ECA con un total de 1.706 personas con TAG; 221 tratadas con 50 mg de quetiapina; 646 tratadas con 150 mg y 207 con 300 mg, mientras que 632 recibieron placebo (140,141,201). La duración del tratamiento fue de 8 semanas.
Los resultados muestran que el tratamiento con quetiapina frente al placebo en adultos con TAG:
- Reduce los niveles de ansiedad (efecto pequeño).
- Aumenta la probabilidad de respuesta (113 pacientes más por cada 1.000).
- Aumenta la probabilidad de remisión (71 pacientes más por cada 1.000).
- No modifica los niveles de calidad de vida.
- Aumenta el riesgo de eventos adversos (132 pacientes más por cada 1.000).
Los resultados del análisis por subgrupo mostraron que el tratamiento con diferentes dosis de quetiapina afecta a los desenlaces considerados claves como se muestra a continuación:
Niveles de ansiedad:
- 50 mg: efecto pequeño.
- 150 mg: efecto pequeño.
- 300 mg: efecto pequeño.
Probabilidad de respuesta:
- 50 mg: 103 pacientes más por cada 1.000.
- 150 mg: 162 pacientes más por cada 1.000.
- 300 mg: no efecto.
Probabilidad de remisión:
- 50 mg: 68 pacientes más por cada 1.000.
- 150 mg: 115 pacientes más por cada 1.000.
- 300 mg: no efecto.
Riesgo de eventos adversos:
- 150 mg: 133 pacientes más por cada 1.000.
- 300 mg: 128 pacientes más por cada 1.000.
Los eventos adversos observados fueron boca seca, somnolencia, sedación y dolor de cabeza, sin embargo, no informan de la gravedad y la duración de los mismos.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Moderada.¿Cuál es la certeza global en la evidencia sobre los efectos?
Alta.La calidad global de la evidencia fue considerada alta. Por desenlace, la calidad de la evidencia fue considerada moderada para los desenlaces de ansiedad y calidad de vida, y alta para la respuesta, remisión y eventos adversos.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Variable.No se encontró evidencia sobre el coste de quetiapina en comparación con placebo en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de los recursos durante el tratamiento con quetiapina en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron evaluaciones económicas en las que se comparara quetiapina con placebo o cuidados habituales.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Variable.Por otro lado, en los ECA considerados, la tasa de abandono de la quetiapina debido a efectos adversos es del 14%, significativamente mayor que la producida en los grupos de control (4,1%) (P< 0,01) (140,141,201).
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
140. Bandelow B, Chouinard G, Bobes J, Ahokas A, Eggens I, Liu S, et al. Extended-release quetiapine fumarate (quetiapine XR): A once-daily monotherapy effective in generalized anxiety disorder. Data from a randomized, double-blind, placebo-and active-controlled study. Int J Neuropsychopharmacol. 2010;13(3):305-20. DOI: 10.1017/S1461145709990423
141. Merideth C, Cutler AJ, She F, Eriksson H. Efficacy and tolerability of extended release quetiapine fumarate monotherapy in the acute treatment of generalized anxiety disorder: A randomized, placebo controlled and active-controlled study. Vol. 27, International Clinical Psychopharmacology. 2012. p. 40-54. DOI: 10.1097/YIC.0b013e32834d9f49
201. Khan A, Joyce M, Atkinson S, Eggens I, Baldytcheva I, Eriksson H. A randomized, double-blind study of once-daily extended release quetiapine fumarate (quetiapine XR) monotherapy in patients with generalized anxiety disorder. J Clin Psychopharmacol. agosto de 2011;31(4):418-28. DOI: 10.1097/JCP.0b013e318224864d
Opipramol
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del opipramol frente al placebo?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. No se recomienda el uso de opipramol para el tratamiento en AP de las personas con TAG.
Justificación
Se ha formulado una recomendación débil en contra del uso del opipramol en pacientes con TAG en base a las pruebas disponibles, escasas y de calidad muy baja, tanto de los riesgos como de los beneficios del tratamiento en estos pacientes junto con la no comercialización del fármaco en España.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la evidencia considerada procede de un solo ECA (n= 208) que presenta imprecisión en los dos únicos resultados informados (nivel de ansiedad y tasa de eventos adversos). Por lo tanto, la calidad global de la evidencia se considera muy baja.
Factibilidad: el tratamiento con opipramol no es aplicable a este contexto dado que no se comercializa en España.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideró un solo ECA con un total de 208 personas con TAG; 101 fueron tratadas con opipramol y 107 con placebo durante 28 días (184).
Los resultados muestran que el tratamiento con opipramol frente al placebo en adultos con TAG:
- No modifica los niveles de ansiedad.
- No modifica el riesgo de eventos adversos, los cuales estuvieron relacionados con el sistema gastrointestinal. Sin embargo, no se informa de la naturaleza específica, la gravedad y la duración de los eventos.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia fue considerada muy baja, debido a que en los dos desenlaces clave informados, el IC del efecto cruza el umbral de decisión clínica entre recomendar y no recomendar el tratamiento y/o el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información).
Por desenlace, la calidad de la evidencia fue considerada muy baja para ansiedad y eventos adversos.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
No favorece a la intervención ni a la comparación.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se encontró evidencia sobre el uso de los recursos durante el tratamiento con opipramol en España.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se encontró evidencia sobre el uso de los recursos durante el tratamiento con opipramol en España.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron evaluaciones económicas en las que se comparara opipramol con placebo o cuidados habituales.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
No.En el ECA considerado (184), las tasas de abandono del opipramol durante el periodo de tratamiento de 28 días analizado son equiparables a las del placebo.
¿Es factible la implementación de la opción?
No.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
184. Möller HJ, Volz HP, Reimann IW, Stoll KD. Opipramol for the treatment of generalized anxiety disorder: A placebo-controlled trial including an alprazolam-treated group. J Clin Psychopharmacol. 2001;21(1):59-65. DOI: 10.1097/00004714-200102000-00011
203. Krysta K, Murawiec S, Warchala A, Zawada K, Cubała WJ, Wiglusz MS, et al. Modern indications for the use of opipramol. Psychiatr Danub. 2015;27 Suppl 1:S435-437.
Otros tratamientos (programas de ejercicio físico)
Actualizado a fecha: 27/11/2024
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de los programas de ejercicio físico de resistencia frente al control?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Se sugiere recomendar a las personas con TAG la práctica regular de un programa de ejercicio físico supervisado como complemento del tratamiento psicológico y/o farmacológico pautado.
Justificación
Se ha formulado una recomendación débil a favor de la práctica regular de ejercicio físico supervisado en pacientes con TAG. El grupo de actualización de la guía (GAG) ha considerado que, en base a evidencia indirecta procedente de otras poblaciones, que los beneficios de la práctica regular de ejercicio físico supervisado probablemente superan los posibles daños.
Justificación detallada
Balance beneficio-riesgo: a pesar de la escasa evidencia disponible sobre sus efectos específicos sobre el TAG, el grupo de actualización de la guía (GAG) ha considerado que el ejercicio físico regular puede ser una herramienta efectiva, a la vez que segura, para ayudar a las personas con TAG a manejar sus síntomas y mejorar su estado de ánimo y bienestar general, en base a los siguientes beneficios demostrados en población general y en personas con otros trastornos de ansiedad y otros trastornos mentales (204–206):
- Reducción de los niveles de ansiedad y estrés: durante el ejercicio, el cuerpo libera endorfinas, neurotransmisores que generan una sensación de bienestar y reducen la ansiedad. Además, el ejercicio puede ayudar a distraer la mente de pensamientos negativos y preocupaciones, promoviendo así un estado mental más calmado.
- Mejora del estado de ánimo: el ejercicio físico puede aumentar la producción de serotonina y dopamina, sustancias químicas cerebrales relacionadas con el estado de ánimo y la sensación de felicidad. Estos cambios químicos pueden tener un efecto positivo en las personas con TAG, aliviando los síntomas depresivos que a menudo están asociados con el trastorno.
- Reducción de la tensión muscular: la ansiedad generalizada puede provocar tensión y rigidez muscular, lo que a su vez puede aumentar la sensación de malestar. El ejercicio físico regular, especialmente las actividades como el estiramiento y el yoga, pueden ayudar a relajar los músculos y aliviar la tensión acumulada, lo que a su vez puede reducir los síntomas físicos asociados con la ansiedad.
- Aumento de la confianza y autoestima: participar en un programa de ejercicio físico puede ayudar a las personas con TAG a desarrollar una mayor confianza en sus habilidades y capacidades físicas. Lograr metas de ejercicio, mejorar la resistencia y la fuerza, y ver mejoras en el rendimiento físico puede aumentar la autoestima y la sensación de control sobre el propio cuerpo y mente.
- Mejora del sueño: el TAG a menudo se asocia con dificultades para conciliar el sueño y mantener un sueño reparador. El ejercicio físico regular puede promover un mejor descanso y calidad del sueño. Además, el ejercicio temprano en el día puede ayudar a regular el ritmo circadiano, lo que facilita el sueño nocturno.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Moderada.Se consideró un ECA (n= 30) (207) incluido en una revisión sistemática (208) en el que 10 participantes recibieron un programa de entrenamiento de resistencia (2 sesiones/semana), 10 recibieron un programa de ejercicio aeróbico (2 sesiones/semana) y 10 fueron asignados al grupo control en lista de espera, durante 6 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con programas de ejercicio físico de resistencia frente al control:
- No modifica la probabilidad de remisión.
- No modifica los niveles de preocupación.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia fue considerada muy baja debido a que el número total de pacientes incluidos es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información), tanto para el desenlace remisión (1.257 participantes en cada grupo) como para el de preocupación y/o anticipación aprehensiva (400 participantes en cada grupo), y existe riesgo de sesgo debido a que no fue posible el cegamiento de pacientes y del personal evaluador. Además, hay riesgo de sesgo incierto en cuanto al ocultamiento de la asignación.
Por desenlace, la calidad de la evidencia fue considerada muy baja para el desenlace remisión y baja para el de preocupación y/o anticipación aprehensiva. El estudio considerado no informó el desenlace síntomas de ansiedad ni respuesta al tratamiento.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
DesconocidoNo se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.El 100% de los participantes en el ECA considerado finalizaron con éxito la intervención a la que fueron asignados.
¿Es factible la implementación de la opción?
Probablemente no.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
204. Stubbs B, Vancampfort D, Hallgren M, Firth J, Veronese N, Solmi M, et al. EPA guidance on physical activity as a treatment for severe mental illness: a meta-review of the evidence and Position Statement from the European Psychiatric Association (EPA), supported by the International Organization of Physical Therapists in Mental Health (IOPTMH). Eur Psychiatry J Assoc Eur Psychiatr. octubre de 2018;54:124-44. DOI: 10.1016/j.eurpsy.2018.07.004
205. Heissel A, Heinen D, Leonie-Brokmeier L, Skarabis N, Kangas M, Vancampfort D, et al. Exercise as medicine for depressive symptoms? A systematic review and meta-analysis with meta-regression. Br J Sports Med. 1 de febrero de 2023;bjsports-2022-106282. DOI: 10.1136/bjsports-2022-106282
206. Chong TWH, Kootar S, Wilding H, Berriman S, Curran E, Cox KL, et al. Exercise interventions to reduce anxiety in mid-life and late-life anxiety disorders and subthreshold anxiety disorder: a systematic review. Ther Adv Psychopharmacol [Internet]. enero de 2022 [citado 22 de agosto de 2024];12. Disponible en: http://journals.sagepub.com/doi/10.1177/20451253221104958DOI: 10.1177/20451253221104958
207. Herring MP, Jacob ML, Suveg C, Dishman RK, O’Connor PJ. Feasibility of exercise training for the short-term treatment of generalized anxiety disorder: A randomized controlled trial. Psychother Psychosom. 2012;81(1). DOI: 10.1159/000327898
208. Barić H, Đorđević V, Cerovečki I, Trkulja V. Complementary and Alternative Medicine Treatments for Generalized Anxiety Disorder: Systematic Review and Meta-analysis of Randomized Controlled Trials. Adv Ther. 2018;35(3):261-88. DOI: 10.1007/s12325-018-0680-6
209. World Health Organization. Mental Health Gap Action Programme (mhGAP) guideline for mental, neurological and substance use disorders. Geneva; 2023.
210. Martland R, Mondelli V, Gaughran F, Stubbs B. Can high intensity interval training improve health outcomes among people with mental illness? A systematic review and preliminary meta-analysis of intervention studies across a range of mental illnesses. Vol. 263, Journal of Affective Disorders. 2020. DOI: 10.1016/j.jad.2019.11.039
Otros tratamientos (hierbas medicinales)
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: 27/11/2024
Actualizado a fecha: Recomendaciones
Actualizado a fecha: 27/11/2024
Las hierbas medicinales son muy populares y hoy en día se ha generalizado su uso para paliar los síntomas de trastornos psicológicos como el TAG.
Es relevante que los profesionales sanitarios puedan proporcionar información basada en la evidencia científica disponible sobre los posibles riesgos y beneficios asociados con el uso de las hierbas medicinales. Al hacerlo, se fomenta un ambiente de apertura y transparencia que previene que los pacientes oculten su consumo, posibilitando la evaluación de cualquier posible interacción o efecto adverso.
Camomila (manzanilla)
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del extracto de camomila frente a placebo?
Los efectos deseables probablemente superan los efectos no deseables, pero con una incertidumbre apreciable. Eso implica que cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. Se sugiere recomendar a las personas con TAG el consumo de camomila (manzanilla) como complemento del tratamiento psicológico y/o farmacológico pautado.
Justificación
Se ha formulado una recomendación débil a favor del uso de extracto de camomila únicamente como adyuvante en el tratamiento del TAG a pesar de que la evidencia disponible es sobre sus efectos como tratamiento individual en comparación con placebo. El grupo de actualización de la guía (GAG) ha considerado el balance beneficio-riesgo y el coste del producto.
Justificación detallada
Balance beneficio-riesgo: la evidencia señala cierto beneficio de la camomila sobre los niveles de ansiedad en las personas con TAG. Sin embargo, no debe considerarse como un tratamiento individual o principal debido a que la evidencia es muy limitada y hay variabilidad en la respuesta. El grupo de actualización de la guía (GAG) ha considerado que, dados los potenciales efectos digestivos y sedantes conocidos de la camomila, esta podría ayudar a paliar los síntomas que acompañan al TAG. Dado que, por otro lado, la posibilidad de aparición de eventos adversos asociados a esta hierba medicinal se considera insignificante, el GAG ha considerado que el balance beneficio-riesgo es globalmente favorable a la camomila.
Uso de recursos y costes: al ser un producto no financiado, el coste de este tratamiento sería asumido íntegramente por el paciente. Sin embargo, dado el bajo coste de este producto, el GAG considera que la recomendación de su uso probablemente no tendría un impacto en la equidad.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Moderada.Se consideraron 2 ECA (n= 150) (211,212) entre los que 74 participantes fueron tratados con aproximadamente una media de 80 mg/d de extracto de camomila y 76 participantes recibieron placebo. La duración del tratamiento osciló entre 4 y 25 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con extracto de camomila frente al placebo:
- Reduce los niveles de ansiedad (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
- No modifica la probabilidad de respuesta.
- No modifica el riesgo de efectos adversos.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia fue considerada muy baja, calificación otorgada a todos los desenlaces clave informados debido a que, el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información; ansiedad: 348; respuesta: 641; eventos adversos: 263 participantes en cada grupo, respectivamente) y existe riesgo de sesgo en los estudios debido a un posible informe selectivo de los resultados y la insuficiencia de la información en el dominio de ocultación de la asignación.
Por desenlace, la calidad de la evidencia fue considerada muy baja para los desenlaces de ansiedad, respuesta y efectos adversos con seguimiento medio de 8 semanas y en un rango de 8 a 25 semanas. La calidad de la evidencia fue considerada moderada para el desenlace efectos adversos con un seguimiento medio de 25 semanas.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente sean importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes y reducción de costes insignificante.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente sin impacto.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Incierto.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
211. Mao JJ, Xie SX, Keefe JR, Soeller I, Li QS, Amsterdam JD. Long-term chamomile (Matricaria chamomilla L.) treatment for generalized anxiety disorder: A randomized clinical trial. Phytomedicine. 2016;23(14). DOI: 10.1016/j.phymed.2016.10.012
212. Amsterdam JD, Li Y, Soeller I, Rockwell K, Mao JJ, Shults J. A randomized, double-blind, placebo-controlled trial of oral matricaria recutita (chamomile) extract therapy for generalized anxiety disorder. J Clin Psychopharmacol. agosto de 2009;29(4):378-82. DOI: 10.1097/JCP.0b013e3181ac935c
213. Viola H, Wasowski C, Levi de Stein M, Wolfman C, Silveira R, Dajas F, et al. Apigenin, a component of Matricaria recutita flowers, is a central benzodiazepine receptors-ligand with anxiolytic effects. Planta Med. junio de 1995;61(3):213-6. DOI: 10.1055/s-2006-958058
214. Avallone R, Zanoli P, Puia G, Kleinschnitz M, Schreier P, Baraldi M. Pharmacological profile of apigenin, a flavonoid isolated from Matricaria chamomilla. Biochem Pharmacol. 1 de junio de 2000;59(11):1387-94. DOI: 10.1016/s0006-2952(00)00264-1
215. Hieu TH, Dibas M, Surya Dila KA, Sherif NA, Hashmi MU, Mahmoud M, et al. Therapeutic efficacy and safety of chamomile for state anxiety, generalized anxiety disorder, insomnia, and sleep quality: A systematic review and meta-analysis of randomized trials and quasi-randomized trials. Phytother Res PTR. junio de 2019;33(6):1604-15. DOI: 10.1002/ptr.6349
Pasiflora
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del extracto de pasiflora frente al oxazepam?
Debido a la baja confianza en la evidencia disponible, no se puede emitir una recomendación sobre el consumo de pasiflora para mejorar los síntomas de las personas con TAG.
Justificación
El grupo de actualización de la guía (GAG) ha considerado no emitir una recomendación ni en contra ni a favor del uso de extracto de pasiflora en pacientes con TAG, teniendo en cuenta la magnitud de los efectos esperados, la calidad de la evidencia y el balance beneficio-riesgo.
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que el tratamiento con extracto de pasiflora no modifica los niveles de ansiedad frente al oxazepam.
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de un solo ECA con 36 participantes, es muy baja debido al pequeño tamaño muestral y a la presencia de riesgo de sesgo por informe selectivo de resultados. El cambio en los niveles de ansiedad fue el único desenlace clave informado en dicho estudio.
Balance beneficio-riesgo: no se observa un beneficio en el tratamiento con extracto de pasiflora frente al oxazepam y no hay evidencia sobre los efectos indeseables esperados, por tanto, se desconoce el balance beneficio-riesgo.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Solo se identificó un ECA (n= 36) (216) en el que 18 participantes fueron tratados con 45 gotas/día de extracto de pasiflora y 18 participantes con 30 mg/d de oxazepam, un metabolito de las benzodiacepinas no comercializado en España, durante un período de 4 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con extracto de pasiflora frente al oxazepam:
– No modifica los niveles de ansiedad.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Desconocida.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia fue considerada muy baja debido a que, en el único estudio considerado, el número total de pacientes incluidos es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información) y existe riesgo de sesgo debido a un posible informe selectivo de los resultados.
La calidad de la evidencia fue considerada muy baja para el único desenlace informado, de ansiedad.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Desconocido.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.La aceptabilidad de los tratamientos farmacológicos fluctúa por cambios en la percepción de su efectividad o por la presencia de efectos secundarios. En el ECA analizado, la tasa de abandono en el grupo de participantes tratado con pasiflora es la misma que la del grupo tratado con oxazepam (2 de 18).
¿Es factible la implementación de la opción?
Probablemente sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
216. Akhondzadeh S, Naghavi HR, Vazirian M, Shayeganpour A, Rashidi H, Khani M. Passionflower in the treatment of generalized anxiety: a pilot double-blind randomized controlled trial with oxazepam. J Clin Pharm Ther. 2001;26(5):363-7. DOI: 10.1046/j.1365-2710.2001.00367.x
Valeriana
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del extracto de valeriana frente al diazepam y frente al placebo?
De acuerdo a la evidencia disponible, no se puede emitir una recomendación sobre el consumo de valeriana para mejorar los síntomas de las personas con TAG.
Justificación
El grupo de actualización de la guía (GAG) ha decidido no emitir una recomendación a favor ni en contra del uso de extracto de valeriana en pacientes con TAG, considerando la magnitud de los efectos esperados, la calidad de la evidencia y el balance beneficio-riesgo.
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que el tratamiento con extracto de valeriana no modifica los niveles de ansiedad frente al diazepam ni frente al placebo.
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de un solo ECA con 36 participantes, es baja debido al reducido tamaño de la muestra y a la posible existencia de riesgo de sesgo dada la insuficiencia de información en los dominios de ocultación de la asignación y de datos de resultados incompletos. El cambio en los niveles de ansiedad fue el único desenlace clave informado en dicho estudio.
Balance beneficio-riesgo: no se observa un beneficio en el tratamiento con extracto de valeriana frente al diazepam ni frente al placebo y no hay evidencia sobre los efectos indeseables esperados, por tanto, se desconoce el balance beneficio-riesgo.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideró un ECA (n= 36) (217) en el que 12 participantes fueron tratados con extracto de valeriana (dosis diaria media: 81,3 mg), 12 con diazepam (dosis diaria media: 6,5 mg) y 12 recibieron placebo. La duración del tratamiento fue de 4 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con extracto de valeriana:
- No modifica los niveles de ansiedad frente al diazepam.
- No modifica los niveles de ansiedad frente al placebo.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Desconocida.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Baja.La calidad global de la evidencia fue considerada baja. Existe riesgo de sesgo en el único estudio considerado debido a la insuficiencia de información en los dominios de ocultación de la asignación y de datos de resultados incompletos y, además, el número total de pacientes incluidos es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información).
La calidad de la evidencia fue considerada baja para el único desenlace informado, de ansiedad.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Desconocido.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Variable.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Probablemente sí.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
217. Andreatini R, Sartori VA, Seabra MLV, Leite JR. Effect of valepotriates (valerian extract) in generalized anxiety disorder: A randomized placebo-controlled pilot study. Phytother Res. 2002;16(7). DOI: 10.1002/ptr.1027
Galphimia Glauca o árnica roja
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la galphimia glauca frente al lorazepam?
Debido la baja confianza en la evidencia disponible, no se puede emitir una recomendación sobre el consumo de galphimia glauca (árnica de raíz o árnica roja) para mejorar los síntomas de las personas con TAG.
Justificación
El grupo de actualización de la guía (GAG) ha considerado no realizar una recomendación a favor ni en contra del uso de galphimia glauca en pacientes con TAG, basándose en la calidad de la evidencia y el balance beneficio-riesgo.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada, procedente de dos ECA (n=223), es muy baja debido a la posible existencia de riesgo de sesgo dada la insuficiencia de información en los dominios de selección de los participantes y de resultados informados por los participantes en ambos estudios y al alto riesgo de sesgo por deserción en uno de los estudios incluidos. El cambio en los niveles de ansiedad fue el único desenlace clave informado en dicho estudio.
Balance beneficio-riesgo: la evidencia indica que el tratamiento con galphimia glauca no modifica los niveles de ansiedad frente al lorazepam y no hay evidencia sobre los efectos indeseables esperados, por tanto, se desconoce el balance beneficio-riesgo.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideraron 2 ECA (n= 223) (218,219) entre los que 52 participantes fueron tratados con 350-700 µg/d de extracto de galphimia glauca, 55 con 700 µg/d de extracto de galphimia glauca, 57 fueron tratados con 1-2 mg/d de lorazepam y otros 59 participantes con 2 mg/d de lorazepam. La duración del tratamiento osciló entre las 4 y las 12 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con galphimia glauca frente al lorazepam:
-No modifica los niveles de ansiedad.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Desconocida.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.La calidad global de la evidencia fue considerada muy baja para la dosis de 350-700 µg/d de galphimia glauca y baja para la dosis de 700 µg/d. En los dos estudios considerados, la información es insuficiente para permitir el juicio en los dominios de selección de los participantes y de resultados informados por los participantes. Adicionalmente, en uno de los estudios (219), el dominio de deserción presenta un alto riesgo de sesgo debido a que no se informó de los valores P exactos ni de todos los resultados pre-especificados para los puntos de evaluación.
Por desenlace, la calidad de la evidencia fue considerada baja para el desenlace ansiedad con una dosis de 700 µg/d y muy baja para el de ansiedad con una dosis de entre 350 y 700 µg/d.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Desconocido.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes y reducción de costes insignificante.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Incierto.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
218. Herrera-Arellano A, Jiménez-Ferrer E, Zamilpa A, Morales-Valdéz M, García-Valencia CE, Tortoriello García J. Efficacy and tolerability of a standardized herbal product from Galphimia glauca on generalized anxiety disorder. A randomized, double-blind clinical trial controlled with lorazepam. Planta Med. 2007;73(8). DOI: 10.1055/s-2007-981539
219. Herrera-Arellano A, Jiménez-Ferrer JE, Zamilpa A, García-Alonso G, Herrera-Alvarez S, Tortoriello J. Therapeutic Effectiveness of Galphimia glauca vs. Lorazepam in Generalized Anxiety Disorder. A Controlled 15-Week Clinical Trial. Planta Med. 2012;78:1529-35. DOI: 10.1055/s-0032-1315110
Kava
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del kava frente al placebo?
Debido la baja confianza en la evidencia disponible, no se puede emitir una recomendación sobre el consumo de kava para mejorar los síntomas de las personas con TAG.
Justificación
El grupo de actualización de la guía (GAG) ha decidido no emitir una recomendación a favor ni en contra del uso de kava en pacientes con TAG, considerando la magnitud de los efectos esperados, la calidad de la evidencia y el balance beneficio-riesgo.
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que el tratamiento con kava no modifica los niveles de ansiedad ni la tasa de respuesta frente al placebo.
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia, procedente de 3 ECA (n= 130) con limitaciones metodológicas, fue considerada baja debido al reducido tamaño de la muestra y a la presencia de riesgo de sesgo en los estudios debido a la ausencia de período de lavado. Las variables probabilidad de remisión y nivel de preocupación no fueron informadas en ninguno de los estudios.
Balance beneficio-riesgo: no se observa un beneficio en el tratamiento con kava frente al placebo y no hay evidencia sobre los efectos indeseables esperados, por tanto, se desconoce el balance beneficio-riesgo.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideraron 3 ECA (n= 130) (220–222) entre los cuales 63 participantes fueron tratados con Kava y 67 recibieron placebo. La duración del tratamiento osciló entre las 3 y las 8 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con kava frente al placebo:
- No modifica los niveles de ansiedad.
- No modifica la tasa de respuesta.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Desconocida.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Baja.La calidad global de la evidencia fue considerada baja debido a que, para el desenlace clave de respuesta, el número total de pacientes incluidos entre todos los estudios es menor que el número de pacientes generado por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información), y existe riesgo de sesgo en los estudios debido a la ausencia de período de lavado.
Por desenlace, la calidad de la evidencia fue considerada baja para el desenlace respuesta y muy baja para el de ansiedad.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Desconocido.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Incierto.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
220. Connor KM, Davidson JRT. A placebo-controlled study of Kava kava in generalized anxiety disorder. Int Clin Psychopharmacol. 2002;17(4):185-8. DOI: 10.1097/00004850-200207000-00005
221. Sarris J, Kavanagh DJ, Byrne G, Bone KM, Adams J, Deed G. The Kava Anxiety Depression Spectrum Study (KADSS): A randomized, placebo-controlled crossover trial using an aqueous extract of Piper methysticum. Psychopharmacology (Berl). 2009;205(3). DOI: 10.1007/s00213-009-1549-9
222. Sarris J, Stough C, Bousman CA, Wahid ZT, Murray G, Teschke R, et al. Kava in the treatment of generalized anxiety disorder: A double-blind, randomized, placebo-controlled study. J Clin Psychopharmacol. 2013;33(5). DOI: 10.1097/JCP.0b013e318291be67
Silexan o extracto de lavanda
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del silexan (extracto de lavanda) frente al lorazepam y al placebo?
Debido a la escasa y baja confianza en la evidencia disponible, no se puede emitir una recomendación sobre el consumo de silexan (extracto de lavanda) para mejorar los síntomas de las personas con TAG.
Justificación
El grupo de actualización de la guía (GAG) ha considerado no realizar una recomendación a favor ni en contra del uso de silexan en pacientes con TAG, teniendo en cuenta la calidad de la evidencia y el balance beneficio-riesgo.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia para ambas comparaciones, procedente de un solo ECA con 395 participantes, fue considerada baja debido al reducido tamaño de la muestra, a la imprecisión del efecto y a la posible existencia de riesgo de sesgo, dada la insuficiente información disponible para valorar el dominio de cegamiento de los evaluadores del resultado. Las variables probabilidad de remisión y nivel de preocupación no fueron informadas en ninguno de los estudios.
Balance beneficio-riesgo: no se observa un beneficio con el tratamiento con silexan frente al lorazepam; se observa un beneficio pequeño frente a placebo pero no hay evidencia sobre los efectos indeseables esperados, por tanto, se desconoce el balance beneficio-riesgo.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Frente a placebo: Pequeña. Frente al lorazepam: Insignificante.Se consideró un ECA (n= 395) (223) en el que 135 participantes fueron tratados con silexan (80 mg/d) y 125 con silexan (160 mg/d), mientras que 135 recibieron placebo. La duración del tratamiento fue de 10 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con silexan (dosis: 80 o 160 mg/d) frente a placebo:
- Reduce los niveles de ansiedad (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
- Aumenta la probabilidad de respuesta.
- 80 mg: 140 pacientes más por cada 1.000.
- 160 mg: 227 pacientes más por cada 1.000.
Para la comparación del silexan (extracto de lavanda) frente al lorazepam se consideró un ECA (n= 77) (224); 37 participantes fueron tratados con silexan (80 mg/d), mientras que 40 fueron tratados con lorazepam (0,5 mg/d). La duración del tratamiento fue de 10 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con silexan (extracto de lavanda) frente al lorazepam:
- No modifica los niveles de ansiedad.
- No modifica la tasa de respuesta.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Desconocida.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Desconocida.Comparación silexan (extracto de lavanda) frente a placebo: la calidad global de la evidencia fue considerada baja debido a que el número total de pacientes incluidos es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información; ansiedad: 348; respuesta: 641 participantes en cada grupo, respectivamente) y existe riesgo de sesgo en el estudio considerado dada la insuficiencia de información en el dominio de cegamiento de los evaluadores del resultado.
La calidad de la evidencia para cada uno de los desenlaces fue considerada baja en todos los casos.
Comparación silexan (extracto de lavanda) frente a lorazepam: la calidad global de la evidencia fue considerada baja debido a que el número total de pacientes incluidos es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información; ansiedad: 348; respuesta: 641 participantes en cada grupo, respectivamente) y existe riesgo de sesgo en el estudio considerado dada la insuficiencia de información en los dominios de ocultación de la asignación y cegamiento de los evaluadores del resultado.
La calidad de la evidencia para cada uno de los desenlaces fue considerada baja en todos los casos.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Frente a placebo: Desconocido. Frente al lorazepam: Desconocido.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Incierto.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
223. Kasper S, Gastpar M, Müller WE, Volz HP, Möller HJ, Schläfke S, et al. Lavender oil preparation Silexan is effective in generalized anxiety disorder – A randomized, double-blind comparison to placebo and paroxetine. Int J Neuropsychopharmacol. 2014;17(6). DOI: 10.1017/S1461145714000017
224. Woelk H, Schläfke S. A multi-center, double-blind, randomised study of the Lavender oil preparation Silexan in comparison to Lorazepam for generalized anxiety disorder. Phytomedicine. 2010;17(2). DOI: 10.1016/j.phymed.2009.10.006
Granulado de hierbas Jiu Wei Zhen Xin
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada del granulado de hierbas Jiu Wei Zhen Xin frente a las azapironas y a los ISRS?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. En personas con TAG, se sugiere no consumir granulado de hierbas Jiu Wei Zhen Xin como tratamiento alternativo al tratamiento con inhibidores selectivos de la recaptación de serotonina o azapironas.
Justificación
Se ha formulado una recomendación débil en contra del uso de granulado de hierbas Jiu Wei Zhen Xin en pacientes con TAG. El grupo de actualización de la guía (GAG) ha considerado la magnitud de los efectos esperados, la calidad de la evidencia, el balance beneficio-riesgo y la factibilidad de implementar la recomendación.
Justificación detallada
Magnitud de los efectos esperados: la evidencia señala que el tratamiento con granulado de hierbas Jiu Wei Zhen Xin tanto en comparación con el tratamiento con azapironas como en comparación con el tratamiento con ISRS no modifica los niveles de ansiedad, la tasa de respuesta ni los niveles de eventos adversos.
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada para la comparación del granulado frente a azapironas, procedente de 8 ECA con un total de 923 participantes, es muy baja, mientras que, para la comparación del granulado frente a ISRS, procedente de 6 ECA con un total de 435 participantes, es baja. En el caso de la primera comparación, el juicio se debe a que los resultados presentan una heterogeneidad moderada, el efecto es impreciso y existe posible riesgo de sesgo dada la insuficiente información disponible para evaluar los dominios de ocultación de la asignación y de datos de resultados incompletos. En la segunda comparación, el juicio sobre la certeza de la evidencia se debe al reducido tamaño muestral y a que existe riesgo de sesgo en los dominios de ocultación de la asignación y de cegamiento del personal y de los participantes. Las variables probabilidad de remisión y nivel de preocupación no fueron informadas en ninguno de los estudios.
Balance beneficio-riesgo: dado que no se observa un beneficio en el tratamiento con granulado de hierbas Jiu Wei Zhen Xin frente a azapironas y a ISRS y no se modifican los efectos indeseables esperados, el grupo de actualización de la guía (GAG) ha considerado que el balance beneficio-riesgo no favorece ni a la intervención ni a la comparación.
Factibilidad: el granulado de hierbas Jiu Wei Zhen Xin no está incluido en todos los repertorios de medicamentos o productos dietoterápicos de los programas utilizados en AP.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
InsignificantePara la comparación del granulado de hierbas Jiu Wei Zhen Xin frente a las azapironas, se consideraron 8 ECA (n= 923) (225–232) incluidos en una revisión sistemática (233); entre los cuales 564 participantes fueron tratados con granulado de hierbas Jiu Wei Zhen Xin y 359 con azapironas. La duración del tratamiento osciló entre las 4 y las 8 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con granulado de hierbas Jiu Wei Zhen Xin frente al tratamiento con azapironas:
- No modifica los niveles de ansiedad.
- No modifica la probabilidad de respuesta.
- No modifica el riesgo de eventos adversos.
Para la comparación del granulado de hierbas Jiu Wei Zhen Xin frente a ISRS, se consideraron 6 ECA (n= 435) (232,234–238) incluidos en una revisión sistemática (233) entre los que 219 participantes fueron tratados con granulado de hierbas Jiu Wei Zhen Xin y 216 participantes con ISRS. La duración del tratamiento osciló entre las 4 y las 8 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con granulado de hierbas Jiu Wei Zhen Xin frente a los ISRS:
- Aumenta los niveles de ansiedad (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
- No modifica la tasa de respuesta.
- Reduce el riesgo de eventos adversos frente a ISRS (124 pacientes más por cada 1.000).
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Frente a azapironas: Insignificante. Frente a ISRS: Pequeña.Ver apartado anterior. En los estudios considerados, los eventos adversos más frecuentes fueron: sequedad bucal, estreñimiento, náuseas y mareos.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Frente a azapironas: Muy baja. Frente a ISRS: Baja.Comparación del granulado de hierbas Jiu Wei Zhen Xin frente a las azapironas: la calidad global de la evidencia fue considerada muy baja debido a que existe riesgo de sesgo en los estudios considerados para los desenlaces de remisión, respuesta y efectos adversos dada la insuficiencia de información en los dominios de ocultación de la asignación y de datos de resultados incompletos. Además, para el desenlace probabilidad de efectos adversos, el IC del efecto cruza el umbral de decisión clínica (12 puntos porcentuales en la tasa de estos eventos), por lo que se puede tomar una decisión clínica diferente con respecto a la intervención dependiendo de si se considera el límite inferior o superior) y los resultados presentan una heterogeneidad moderada.
Por desenlace, la calidad de la evidencia fue considerada moderada para el desenlace ansiedad y muy baja para el de efectos adversos.
Comparación del granulado de hierbas Jiu Wei Zhen Xin frente a ISRS: la calidad global de la evidencia fue considerada baja debido a que el número total de pacientes incluidos es menor que el número de pacientes generados por el cálculo convencional del tamaño de la muestra (tamaño óptimo de información) y a que existe riesgo de sesgo en los estudios considerados para los desenlaces de remisión y respuesta dada la insuficiencia de información en los dominios de ocultación de la asignación y de cegamiento del personal y de los participantes.
Por desenlace, la calidad de la evidencia fue considerada baja para todos ellos.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
No favorece ni a la intervención ni a la comparación.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Incierto.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
225. Yang QZ, Yang H, Fan ZL, Huang XP, Zhou XY. Effective observation of Jiuweizhenxin Granula and Tandospirone in the treatment of generalized anxiety disorder. China Pharm. 2013;22:99-100.
226. Ji FF. Clinical study on the treatment of generalized anxiety disorder with combination of buspirone and Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. China Pharm. 2015;1355-7.
227. Guo LC, Dong XG, Zeng DZ, Wang BH. Clinical observation on 50 cases of generalized anxiety disorder treated with Jiuwei Zhenxin Granula combining with Buspirone. Chin J Tradit Med Sci Technol. 2012;19:568-9.
228. Liu ZH. Control study of Jiuwei Zhenxin Granula and Buspirone in the treatment of generalized anxiety disorder. J Psychiatry. 2013;26:452-3.
229. Wang YJ, Chen DF, Wang CY. Efficacy and safety of Jiuwei Zhenxin Keli in treatment of generalized anxiety disorder: A multi-center randomized double-blind controlled trial. Chin Ment Health J. 2013;27(2). DOI: 10.3969/j.issn.1000-6729.2013.02.009
230. Pan YY, Wang YY, Liu Y. Effects of Jiuwei Zhenxin essence granules on oxidative stress in patients with generalized anxiety disorder. J Mod Integr Med. 2016;36:4044-6.
231. Zhang DF, Zeng DZ, Hu YL, Wang BH. Clinical observation on 40 cases of generalized anxiety disorder treated with Jiuwei Zhenxin Granula combining with Buspirone. Guid J Tradit ChineseMedicine Pharm. 2012;18:30-2.
232. Wu XF, Lan KR, Ji LY. Clinical observation on 30 cases of generalized anxiety disorder treated with Jiuwei Zhenxin Granula. China Pharm. 2012;21:106-7.
233. Wang S, Zhao LL, Qiu XJ, Wang DS, Tang T, Luo JK, et al. Efficacy and Safety of a Formulated Herbal Granula, Jiu Wei Zhen Xin, for Generalized Anxiety Disorder: A Meta-Analysis. Evid Based Complement Alternat Med. 2018;7(2018):9090181. DOI: 10.1155/2018/9090181
234. Ren L, Guo P, Gang S, al E. Clinical observation on 33 cases of generalized anxiety disorder treated with Jiuweizhenxin Granula. Med Her. 2015;1:64-6.
235. Zhang HG, Zhang XH, Cheng M, Wu WL, Wang CY. Clinical effect of Paroxetine and Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. China J Mod Med. 2012;22:37-40.
236. Liang J. Clinical observation of Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. J China Pharm. 2014;2078-9.
237. Liang J. Clinical observation of Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. Chin J Pharmacoepidemiol. 2012;21:381-2.
238. Ren Y, Hu H. Clinical observation on 30 cases of female generalized anxiety disorder treated with Jiuweizhenxin Granula of cardiosplenic asthenia. Hunan J Tradit Chin Med. 2015;8:59-60.
Medicina herbal oriental
Medicina herbal oriental como tratamiento único
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la medicina herbal oriental frente a los ansiolíticos y al placebo?
A pesar de que los beneficios del tratamiento con medicina herbal oriental probablemente superan los daños, la baja confianza en la evidencia disponible no permite una recomendación a favor del consumo de medicina herbal oriental para mejorar los síntomas de las personas con TAG.
Justificación
En esta pregunta clínica se analiza la evidencia científica y se aportan recomendaciones sobre el uso de la medicina herbal oriental en monoterapia en pacientes con TAG. El grupo de actualización de la guía (GAG) ha decidido no emitir una recomendación a favor ni en contra de su uso, teniendo en cuenta la calidad de la evidencia y la factibilidad del tratamiento en nuestro contexto.
Justificación detallada
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia fue considerada muy baja tanto para la comparación de la medicina herbal oriental con placebo (4 ECA, n= 251) como para la comparación con ansiolíticos (48 ECA, n= 4425) debido fundamentalmente a la heterogeneidad sustancial no explicada de los resultados entre estudios y al riesgo de sesgo debido al no cegamiento de pacientes, personal y evaluador de resultados. Los estudios considerados únicamente informan los desenlaces nivel de ansiedad y riesgo de eventos adversos.
Factibilidad: La medicina herbal oriental no está incluida en todos los repertorios de medicamentos o productos dietoterápicos de los programas utilizados en AP.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Frente a placebo: Moderada. Frente a ansiolíticos: Insignificante.Para la comparación de la medicina herbal oriental frente a placebo se consideraron 4 ECA (n= 251) (240–243) incluidos en una revisión sistemática (239); entre los que 125 participantes fueron tratados con medicina herbal oriental mientras que 126 recibieron placebo durante un promedio de 6 semanas.
Los resultados muestran que, en adultos con TAG, el tratamiento con medicina herbal oriental frente al placebo:
- Reduce los niveles de ansiedad (efecto moderado).
- No modifica el riesgo de eventos adversos.
Para la comparación de la medicina herbal oriental frente a ansiolíticos se consideraron 48 ECA (n= 4425) incluidos en una revisión sistemática (239); entre los que 2464 participantes fueron tratados con medicina herbal oriental y 1961 participantes fueron tratados con ansiolíticos.
Los resultados muestran que, en adultos con TAG, el tratamiento con medicina herbal oriental frente al tratamiento con ansiolíticos:
- Reduce los niveles de ansiedad (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
- Reduce el riesgo de eventos adversos, sin embargo, la ausencia de datos no permite estimar la magnitud de la reducción.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante. Frente a placebo: Insignificante. Frente a ansiolíticos: Desconocida.Ver apartado anterior. La revisión sistemática incluida no especifica el tipo, frecuencia y/o gravedad de los eventos adversos que se registraron en los estudios primarios.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.Comparación de la medicina herbal oriental frente a placebo: la calidad global de la evidencia fue considerada muy baja debido a que: el IC del efecto en el nivel de ansiedad cruza el umbral de decisión clínica (6 puntos en la Escala de Ansiedad de Hamilton) y, por tanto, se puede tomar una decisión clínica diferente con respecto a la intervención dependiendo de si se considera el límite inferior o superior); los resultados presentan una heterogeneidad sustancial no explicada por el análisis de subgrupos y; existe riesgo de sesgo debido a que no fue posible el cegamiento de pacientes, personal y evaluador de resultados.
Por desenlace, la calidad de la evidencia fue considerada baja para el desenlace eventos adversos y muy baja para el de ansiedad.
Comparación de la medicina herbal oriental frente a ansiolíticos: la calidad global de la evidencia fue considerada muy baja debido a que los resultados presentan una heterogeneidad entre moderada y alta, existe riesgo de sesgo dada la imposibilidad en el cegamiento de los pacientes y el personal y la falta de cegamiento de los evaluadores de resultados.
La calidad de la evidencia para cada uno de los desenlaces fue considerada muy baja.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Frente a placebo: Probablemente favorece a la intervención. Frente a ansiolíticos: Desconocido.¿Cuál es la magnitud de los recursos requeridos (costes)?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Incierto.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE
Bibliografía
239. Kwon CY, ji Choi E, weon Suh H, Chung SY, Kim JW. Oriental herbal medicine for generalized anxiety disorder: A systematic review of randomized controlled trials. Eur J Integr Med. 2018;20(April):36-62. DOI: 10.1016/j.eujim.2018.04.003
Medicina herbal oriental combinada con ansiolíticos
En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la medicina herbal oriental combinada con los ansiolíticos, frente a los ansiolíticos?
Los efectos no deseables probablemente son mayores que los efectos deseables, pero con una incertidumbre apreciable. Eso significa que la mayoría de los pacientes no deberían recibir la intervención recomendada. Cada paciente debería ser ayudado a llegar a la decisión más adecuada a sus valores y preferencias. LEER MÁS
1. En personas con TAG, no se recomienda el uso concomitante de medicina herbal oriental y ansiolíticos.
Justificación
Se ha formulado una recomendación débil en contra del uso concomitante de medicina herbal oriental y ansiolíticos. El grupo de actualización de la guía (GAG) ha considerado la magnitud de los efectos esperados, la calidad de la evidencia y la factibilidad.
Justificación detallada
Magnitud de los efectos esperados: de acuerdo a los resultados, no se observa un beneficio del uso concomitante de medicina herbal oriental y ansiolíticos frente a los ansiolíticos; tampoco sobre los efectos indeseables esperados.
Certeza global en la evidencia sobre los efectos: la calidad global de la evidencia considerada es baja a pesar de que procede de 33 ECA con 2415 participantes. Esto es debido a que los resultados presentan una heterogeneidad entre moderada y sustancial no explicada por el análisis de subgrupos y existe riesgo de sesgo debido a que no fue posible el cegamiento de pacientes, personal y evaluadores de resultados. Los estudios únicamente informan los desenlaces nivel de ansiedad y probabilidad de eventos adversos.
Factibilidad: La medicina herbal oriental no está incluida en todos los repertorios de medicamentos o productos dietoterápicos de los programas utilizados en AP.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Insignificante.Se consideraron 33 ECA (n= 2415) incluidos en una revisión sistemática (239); entre los que 1218 participantes fueron tratados con ansiolíticos y medicina herbal oriental mientras que 1197 participantes fueron tratados únicamente con ansiolíticos.
Los resultados muestran que, en adultos con TAG, el tratamiento con ansiolíticos combinados con medicina herbal oriental frente a los ansiolíticos en monoterapia:
- Reduce los niveles de ansiedad (efecto pequeño), sin embargo, no supera el umbral de decisión clínica.
- No modifica el riesgo de eventos adversos, valorado con la escala TESS (Treatment Emergent Symptom Scale).
- Reduce el riesgo de eventos adversos (se desconoce el tamaño del efecto) medidos como tasa de eventos adversos.
Para más información se pueden consultar las tablas GRADE.
¿Cuál es la magnitud de los efectos indeseables esperados?
Insignificante.Ver apartado anterior. La revisión sistemática incluida no especifica el tipo, frecuencia y/o gravedad de los eventos adversos que se registraron en los estudios primarios.
¿Cuál es la certeza global en la evidencia sobre los efectos?
Baja.La calidad global de la evidencia fue considerada baja debido a que el IC del efecto cruza el umbral de decisión clínica (se puede tomar una decisión clínica diferente con respecto a la intervención dependiendo de si se considera el límite inferior o superior) en las variable ansiedad (6 puntos en la Escala de Ansiedad de Hamilton) y eventos adversos (12 puntos porcentuales), los resultados presentan una heterogeneidad entre moderada y sustancial no explicada por el análisis de subgrupos y existe riesgo de sesgo debido a que no fue posible el cegamiento de pacientes, personal y evaluador de resultados.
Por desenlace, la calidad de la evidencia fue considerada moderada para el desenlace eventos adversos, evaluados con la escala TESS, y baja para los de síntomas de ansiedad y la tasa de eventos adversos.
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o la variabilidad probablemente no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
No favorece ni a la intervención ni a la comparación.¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes moderados.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Probablemente reducido.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Incierto.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Variable.No se identificaron estudios que respondieran a la pregunta.
Tablas GRADE y Bibliografía
- Kwon CY, ji Choi E, weon Suh H, Chung SY, Kim JW. Oriental herbal medicine for generalized anxiety disorder: A systematic review of randomized controlled trials. Eur J Integr Med. 2018;20(April):36-62. DOI: 10.1016/j.eujim.2018.04.003
Derivación a atención especializada en salud mental
Actualizado a fecha: 27/11/2024
¿Cuáles son los criterios de derivación de pacientes con TAG a atención especializada en salud mental?
Práctica recomendada basada en la experiencia clínica y el consenso del equipo elaborador. LEER MÁS
1. Se recomienda derivar al servicio de Salud Mental a los pacientes que presenten TAG grave y/o TAG con los siguientes criterios:
- Comorbilidad psiquiátrica u orgánica (depresión mayor, dependencia de alcohol y/o abuso de sustancias)
- Ideación suicida (derivación urgente)
- Persistencia de ansiedad elevada tras más de 12 semanas de tratamiento farmacológico y/o psicoterapia
- Síntomas muy incapacitantes (adaptación social y laboral)
2. En pacientes con TAG que no respondan a la terapia cognitiva conductual, ni en segunda línea a la terapia de relajación, terapia metacognitiva o terapia de aceptación y compromiso, y en los que se ha probado dos opciones de tratamiento antidepresivo sin obtener respuesta (12 semanas de tratamiento a una dosis adecuada), se recomienda la derivación a un especialista en psiquiatría para una segunda opinión sobre la validez diagnóstica, el plan de tratamiento, la adherencia al mismo y la utilidad de otras opciones terapéuticas.
3. En caso de dudas acerca de la idoneidad del tratamiento, la dosis, o el seguimiento, se sugiere considerar la posibilidad de consulta integrada o virtual con atención especializada en Salud Mental, si esta estuviera disponible.
Justificación
El grupo de actualización de la guía (GAG) ha decidido formular una serie de consideraciones prácticas generales porque entiende que no es posible recomendar intervenciones concretas a partir de la evidencia encontrada, escasa y de muy baja calidad. El GAG ha tenido en cuenta las recomendaciones de las GPC actuales y de calidad metodológica alta sobre el TAG (63,83), además de su propia experiencia clínica.
Estas recomendaciones están orientadas a la valoración de pacientes con comorbilidad grave, ya que requieren tratamientos más complejos y un seguimiento más estrecho que debe ser realizado por médicos especialistas en la materia.
También es importante tener en cuenta que en aquellos pacientes que no mejoran tras las diferentes intervenciones propuestas, se debe reevaluar la validez diagnóstica o la precisión del tratamiento, puesto que quizás precisen otras opciones terapéuticas más complejas.
Por último, el GAG considera una buena práctica la comunicación fluida entre profesionales de los distintos niveles con el fin de agilizar la consulta y disminuir los tiempos de espera, todo ello para que el paciente obtenga la mejor atención posible.
De la evidencia a la recomendación
¿Cuál es la magnitud de los efectos deseables esperados?
Grande.
¿Cuál es la magnitud de los efectos indeseables esperados?
Pequeña.¿Cuál es la certeza global en la evidencia sobre los efectos?
Muy baja.No se identificó evidencia científica específica para estas recomendaciones, que han sido elaboradas siguiendo la experiencia del GAG y adaptando las recomendaciones realizadas en la GPC del NICE (63) y la del Real Colegio de Psiquiatras de Australia y Nueva Zelanda (RANZCP) (83).
¿Existe incertidumbre o variabilidad importante sobre cómo valoran los pacientes los desenlaces principales?
La incertidumbre o variabilidad no son importantes.No se han podido identificar estudios que informen del valor que las personas con TAG otorgan a los diferentes desenlaces.
El balance entre los efectos deseables e indeseables esperados, ¿favorece a la intervención o a la comparación?
Probablemente favorece a la intervención.No se identificó evidencia científica específica para estas recomendaciones.
¿Cuál es la magnitud de los recursos requeridos (costes)?
Costes y reducción de costes insignificante.No se identificaron estudios que respondieran a la pregunta.
¿Cuál es la certeza en torno a la evidencia sobre los recursos requeridos?
No hay estudios incluidos.No se identificaron estudios que respondieran a la pregunta.
El coste-efectividad de la intervención, ¿favorece a la intervención o a la comparación?
Desconocido.No se identificaron estudios que respondieran a la pregunta.
¿Cuál sería el impacto en la equidad en salud?
Aumentado.No se identificaron estudios que respondieran a la pregunta.
¿Es aceptable la opción para los agentes implicados?
Probablemente sí.No se identificaron estudios que respondieran a la pregunta.
¿Es factible la implementación de la opción?
Sí.No se identificaron estudios que respondieran a la pregunta.
Bibliografía
63. National Institute for Health and Care Excellence (NICE). Generalised anxiety disorder and panic disorder in adults: management. Clinical guideline [CG113] [Internet]. NICE; 2011. Disponible en: https://www.nice.org.uk/guidance/cg113/resources/generalised-anxiety-disorder-and-panic-disorder-in-adults-management-pdf-35109387756997
83. Andrews G, Bell C, Boyce P, Gale C, Lampe L, Marwat O, et al. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the treatment of panic disorder, social anxiety disorder and generalised anxiety disorder. Aust N Z J Psychiatry. 2018;52(12):1109-72. DOI: 10.1177/0004867418799453 DOI: 0004-8674
Estrategias diagnósticas y terapéuticas (algoritmos)
En la figura siguiente, se presenta el algoritmo de actuación para el tratamiento de los pacientes con TAG en AP diseñado a partir de las recomendaciones formuladas en la presente GPC.
Figura 1. Algoritmo terapéutico para TAG en AP. (pdf 351Kb)
Notas:
- Ver en Anexo 1 escalas validadas de valoración del TAG.
- Criterios de derivación:
- TAG grave.
- Comorbilidad psiquiátrica u orgánica (depresión mayor, dependencia de alcohol y/o abuso de sustancias).
- Ideación suicida (derivación urgente).
- Persistencia de ansiedad elevada durante más de 12 semanas de tratamiento farmacológico y/o psicoterapia (en aquellos casos que ya han recibido tratamiento).
- Síntomas muy incapacitantes (adaptación social y laboral).
- Poner a disposición del paciente información de forma escrita (Anexo 3).
- Los programas de autoayuda deberían:
- Incluir materiales escritos o electrónicos adaptados a la edad del paciente.
- Basarse en los principios de la TCC.
- Incluir instrucciones para que se trabaje el material durante 4-6 semanas.
- Incluir contactos telefónicos o presenciales breves con el profesional de medicina, enfermería o psicología.
- Tratamiento farmacológico:
Elección del tratamiento:- Priorizar la elección de ISRS frente a IRSN.
- Alternativamente (intolerancia a ISRS e IRSN o dolor neuropático), usar pregabalina.
Considerar antes de prescribir:
- Edad
- Gravedad de los síntomas
- Preferencias del paciente
- Tolerancia
- Efectos secundarios
- Posibilidad de estar embarazada
- Tratamiento previo
- Comorbilidades
- Riesgo de sobredosis ocasional
- Posibles interacciones con otros medicamentos
- Consumo concomitante de sustancias.
- Coste
Informar al paciente sobre:
- No inmediatez del efecto
- Posibles efectos secundarios
- Duración del tratamiento
- Necesidad de cumplimiento
- Si se requiere tratamiento ansiolítico, se sugiere elegir una BZD de vida media larga por menor potencial adictivo. El tratamiento debe ser siempre a corto plazo, no más allá de 4 semanas, y a la menor dosis efectiva.
- Considerar a los familiares o personas designadas por el paciente como figuras de apoyo en la toma de decisiones por parte del mismo.
- Para la elección del tratamiento inicial, la gravedad del TAG se establece de acuerdo con la intensidad de los síntomas y la interferencia en el funcionamiento normal de la persona.
- Valorar en colaboración con el paciente las distintas modalidades de TCC (individual, grupal, telefónica, computarizada).
- Cambiar a TCC, en caso de haber recibido terapia de relajación, y cambiar a terapia de relajación, en caso de haber recibido TCC. También se puede cambiar a terapia metacognitiva o ACT.
Información para pacientes
Metodología
La metodología empleada para elaborar esta GPC se recoge en el documento “Elaboración de Guías de Práctica Clínica en el Sistema Nacional de Salud. Actualización del Manual Metodológico” (73).
A continuación, se describen de manera resumida los pasos que se han seguido. Para más detalles, consultar el documento Material Metodológico.
- Se constituyó el grupo de actualización de la guía (GAG), integrado por un grupo multidisciplinar de 9 profesionales sanitarios del ámbito de la AP (medicina familiar y comunitaria y enfermería) y hospitalaria de diferentes especialidades (psiquiatría, psicología clínica, farmacología clínica y enfermería de salud mental); una trabajadora social; 6 especialistas en metodología (3 de ellos, además, psicólogos y una especialista en economía de la salud) pertenecientes al Servicio de Evaluación del Servicio Canario de la Salud (SESCS). Por último, para incorporar la visión de los pacientes, en el grupo también se ha contado con la participación de una persona con TAG. La coordinación se ha llevado a cabo por tres miembros del grupo de trabajo, uno de perfil clínico y dos metodológico.
- Esta GPC es una actualización parcial de la GPC para el manejo de pacientes con trastornos de ansiedad en AP (8). El GAG, con la aportación de los colaboradores expertos, definió las preguntas a actualizar y seleccionó nuevas preguntas clínicas a responder en la guía.
- Las preguntas clínicas se formularon siguiendo el formato PICO (Paciente/Intervención/Comparación/Outcome o resultado).
- En una primera fase, se realizó una búsqueda de GPC para la identificación de evidencia relevante y conocer el volumen y patrón de publicaciones de cada pregunta, y de revisiones sistemáticas de la literatura científica que, por su rigor y claridad, pudieran ser incluidas como fuente secundaria de evidencia. Se consultaron las siguientes fuentes: TripDatabase, International Guidelines Library (GIN), ECRI Guidelines Trust, National Institute for Health and Care Excellence (NICE), Scottish Intercollegiate Guidelines Network (SIGN), la biblioteca Cochrane y el National Institute of Mental Health (NIMH).
- La evaluación de la calidad de las GPC y las revisiones sistemáticas encontradas se ha realizado por pares utilizando el instrumento AGREE II (74) y el AMSTAR 2 (75), respectivamente.
- Cuando no se encontraron revisiones sistemáticas, o cuando hubo que analizar estudios posteriores a las revisiones identificadas, se realizó una búsqueda ampliada de estudios primarios originales en las siguientes fuentes y bases de datos: MEDLINE/PreMEDLINE, Embase, PsycINFO, CINAHL, Science Citation Index Expanded (SCI-EXPANDED) y el Registro de ensayos clínicos de la Colaboración Cochrane. Las búsquedas se realizaron en agosto de 2018 y se activaron alertas automáticas de correo electrónico que estuvieron activas hasta la fecha de edición de la GPC (diciembre 2022).
- Se seleccionaron estudios con diseño de ensayo clínico aleatorizado (ECA) publicados en inglés o español. Se siguió una metodología de revisión sistemática estándar que incluyó un análisis duplicado e independiente para la selección de títulos y resúmenes, la selección del texto completo y la extracción de datos. En caso de desacuerdo entre los revisores, se implicó a un tercer revisor.
- La evaluación del riesgo de sesgo de los estudios se realizó mediante la herramienta RoB de la Colaboración Cochrane para evaluar estudios con diseño de ECA (Cochrane risk-of bias tool for randomized trials) (76).
- Siguiendo la metodología del grupo de trabajo Grading of Recommendations Assessment, Development and Evaluation (GRADE), se definieron los desenlaces de interés para cada pregunta y se valoró su importancia relativa en una escala de del 1 al 9 (de menos a más importante) (77). Para todas las preguntas se seleccionaron como desenlaces clave para la toma de decisión: el nivel de ansiedad, la tasa de respuesta, la tasa de remisión, el nivel de preocupación, el nivel de depresión, la calidad de vida y la tasa de eventos adversos. La valoración de los desenlaces se realizó teniendo en cuenta el criterio del GAG y el del grupo de colaboradores expertos, así como, el resultado del estudio cualitativo realizado en el contexto de esta guía (entrevistas a pacientes).
- La evaluación de la calidad y el resumen de la evidencia se desarrolló según el método GRADE. El programa GRADEpro (78) se utilizó para generar los perfiles de evidencia GRADE. Estos perfiles son tablas que constan de dos secciones: ofrecen información sobre la calidad de la evidencia para cada variable, así como un resumen de los resultados para cada una de las variables de interés.
- Para el análisis de los aspectos relacionados con el uso de recursos y costes se realizó una revisión sistemática de evaluaciones económicas de medicamentos y de psicoterapia. Se realizó una búsqueda en MEDLINE/PreMEDLINE, Embase y Science Citation Index Expanded (SCI-EXPANDED) en agosto de 2018. Se seleccionaron aquellos estudios relevantes para la guía en función de los resultados de efectividad. De forma complementaria se estimó el coste de los tratamientos teniendo en cuenta las recomendaciones de uso más frecuentes (dosis y duración de tratamiento, número de sesiones) y costes unitarios en España en 2019 (79,80).
- El marco EtD se ha complementado con preguntas de investigación sobre equidad, aceptabilidad y factibilidad, formuladas como preguntas SPICE (Setting o escenario/Perspectiva/Intervención/Comparación/Evaluación). La respuesta a estas preguntas se realizó a través de un estudio cualitativo y una síntesis de evidencia cualitativa. Se realizaron búsquedas en MEDLINE (Ovid SP), Embase (Elsevier), CINAHL (EBSCOhost), Web of Science-WOS (Clarivate Analytics) and PsycArticles (EBSCOhost) y se analizó las limitaciones metodológicas de los estudios seleccionados con la versión española del CASP (Critical Appraisals Skills Programme) (81).
- La formulación de las recomendaciones se ha realizado siguiendo el marco de trabajo EtD (Evidence to Decision) propuesto por el grupo GRADE (82). El programa GRADEpro (78) se ha utilizado para generar las tablas/marcos EtD. Cuando la evidencia era de baja calidad, inconsistente o ausente, se formularon recomendaciones de buenas prácticas clínicas por consenso del GAG.
- Los colaboradores expertos participaron en la selección de las preguntas a actualizar, la formulación de preguntas, la calificación de la importancia relativa de las medidas de resultado y en la revisión del primer borrador de la guía. Los revisores externos participaron en la revisión del segundo borrador.
- Las sociedades científicas implicadas en el desarrollo de esta guía, representadas por miembros del GAG, de los colaboradores expertos y revisores externos, son la Sociedad Española de Médicos de Atención Primaria (SEMERGEN), Sociedad Española de Medicina de Familia y Comunitaria (semFYC), Sociedad Española de Médicos Generales y de Familia (SEMG), Sociedad Española de Psiquiatría (SEP), Asociación Española de Neuropsiquiatría (AEN), Asociación Española de Trabajo Social y Salud (AETSYS), Unión Española de Sociedades Científicas de Enfermería (UESCE) y la Sociedad Española de Farmacéuticos de Atención Primaria (SEFAP).
- La GPC fue sometida a un proceso de exposición pública, en el cual el borrador de la GPC fue revisado por organizaciones del ámbito de la salud, que no participaron en la elaboración ni en la revisión externa, registradas previamente e interesadas en hacer aportaciones al mismo. Las aportaciones y comentarios realizados están disponibles para su consulta en la web de GuíaSalud: http://www.guiasalud.es.
- En www.guiasalud.es está disponible el material donde se presenta de forma detallada la información con el proceso metodológico de la GPC (estrategias de búsquedas para cada pregunta clínica, fichas de lectura crítica de los estudios seleccionados, perfiles de evidencia GRADE y tablas/marcos EtD).
- Está previsto actualizar la guía siguiendo un procedimiento de actualización continuada que consiste en la realización de búsquedas bibliográficas y evaluación de la nueva evidencia cada 6 – 12 meses. Las actualizaciones se realizarán sobre la versión electrónica de la guía, disponible en la URL: http://www.guiasalud.es.
En la redacción de este documento se buscó utilizar un lenguaje inclusivo, evitando al mismo tiempo dificultar la lectura y la comprensión del texto. En este sentido se optó por el uso de términos neutros cuando fue posible.
Material complementario
Preguntas y recomendaciones
Preguntas, recomendaciones y consideraciones para la implementación
Investigación futura
Líneas de investigación futura
Difusión e implementación
Difusión e implementación de la GPC
Anexos
Anexo 1. Instrumentos de medida de la ansiedad y adherencia al tratamiento
Anexo 2. Esquema para las sesiones de psicoeducación
Anexo 3. Información para pacientes
Anexo 4. Tablas de fármacos
Anexo 5. Glosario de términos
Anexo 6. Abreviaturas, siglas y acrónimos
Anexo 7. Declaración de intereses
Exposición pública
Informe de la Exposición pública de la GPC
Actualización
Está previsto actualizar la guía siguiendo un procedimiento de actualización continuada planteado para las guías del Programa de GPC en el SNS, que consiste en la realización de búsquedas bibliográficas y evaluación de la nueva evidencia cada 6–12 meses.
- Integrantes del Grupo de Actualización de la GPC: formarán parte del grupo de actualización continuada una documentalista, la coordinadora clínica y la coordinadora metodológica y tres integrantes más del grupo de trabajo.
- El GAG ha considerado que deben monitorizarse en el proceso de actualización continuada las siguientes preguntas clínicas de la GPC:
- ¿Cuáles son los pasos a seguir en AP ante un TAG?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia cognitivo conductual (TCC)?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia de relajación?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la terapia metacognitiva?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de los inhibidores selectivos de la recaptación de serotonina (ISRS) frente al placebo?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de los inhibidores de la recaptación de serotonina y noradrenalina (IRSN) frente al placebo?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la pregabalina frente al placebo?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de la quetiapina frente al placebo?
- En adultos con TAG, ¿cuál es la efectividad y seguridad comparada de los programas de ejercicio físico?
- En adultos con TAG, ¿cuál es la efectividad del tratamiento psicológico y farmacológico combinado frente al tratamiento psicológico o farmacológico
individual?
- Cronograma de ejecución de las búsquedas y evaluación del impacto de la nueva evidencia: se realizará el primer ciclo de actualización transcurridos doce meses desde la fecha de cierre de las búsquedas de la GPC y los siguientes ciclos de actualización con una periodicidad de seis meses, tal y como se contempla en la metodología de actualización continuada de las GPC del programa.
Las actualizaciones se realizarán sobre la versión electrónica de la guía, disponible en la URL: http://www.guiasalud.es
Autores
Grupo de trabajo de la GPC para el tratamiento del
trastorno de ansiedad generalizada en atención primaria
Francisco Javier Acosta Artiles, médico especialista en Psiquiatría, Dirección General de
Programas Asistenciales del Servicio Canario de la Salud, Las Palmas de Gran Canaria, Gran
Canaria.
Francisco Javier Castro Molina, enfermero especialista de salud mental, Escuela de Enfermería
de Nuestra Señora de Candelaria (Universidad de La Laguna), Santa Cruz de Tenerife, Tenerife.
Asociación Española de Enfermería de Salud Mental (AEESME).
Isabel del Cura González, médica especialista en Medicina Familiar y Comunitaria, Gerencia
Asistencial de Atención Primaria de Madrid, Madrid. Red de Investigación en Cronicidad,
Atención Primaria y Promoción de la Salud (RICAPPS), España.
Lidia García Pérez, metodóloga y economista, Fundación Canaria de Investigación Sanitaria de
Canarias (FIISC), El Rosario, Tenerife. Red de Investigación en Cronicidad, Atención Primaria y
Promoción de la Salud (RICAPPS), España.
Mª del Mar García Saiz, farmacóloga clínica, Hospital Universitario Marqués de Valdecilla,
Santander, Cantabria.
Carmen Elena González Álvarez, paciente, Santa Cruz de Tenerife, Tenerife.
Rut Samanta González Martín, enfermera especialista en salud mental, Hospital Universitario
Nuestra Señora de Candelaria, Santa Cruz de Tenerife, Tenerife.
Lilisbeth Perestelo Pérez, metodóloga y psicóloga, Servicio de Evaluación del Servicio Canario
de la Salud, El Rosario, Tenerife. Red de Investigación en Cronicidad, Atención Primaria y
Promoción de la Salud (RICAPPS), España.
Amado Rivero Santana, metodólogo y psicólogo, Fundación Canaria de Investigación Sanitaria
de Canarias (FIISC), El Rosario, Tenerife. Red de Investigación en Cronicidad, Atención
Primaria y Promoción de la Salud (RICAPPS), España.
Luisa Mª Saavedra Jiménez, trabajadora social, Dirección general de Salud Pública, Santa Cruz
de Tenerife, Tenerife.
Pedro Serrano Pérez, médico especialista en Psiquiatría, Servicio de Psiquiatría, Hospital Álvaro
Cunqueiro, Vigo. Translational Neuroscience Research Group, Instituto de Investigación
Sanitaria Galicia Sur (IIS-Galicia Sur), SERGAS-UVIGO, CIBERSAM, Vigo.
Ana Toledo Chavarri, metodóloga cualitativa y antropóloga, Fundación Canaria de
Investigación Sanitaria de Canarias (FIISC), El Rosario, Tenerife. Red de Investigación en
Cronicidad, Atención Primaria y Promoción de la Salud (RICAPPS), España.
Dulcinea Vega Dávila, médica especialista en Psiquiatría, Complejo Hospitalario Universitario
Insular Materno-Infantil, Las Palmas de Gran Canaria, Gran Canaria.
Coordinación
Coordinación clínica
Mª Mercedes San Andrés Padrón, médica especialista en Medicina Familiar y Comunitaria, C.S.
de San Benito, Gerencia de Atención Primaria, Servicio Canario de la Salud, Tenerife.
Coordinación metodológica
Mª del Mar Trujillo Martín, metodóloga, Fundación Canaria de Investigación Sanitaria de
Canarias (FIISC), El Rosario, Tenerife. Red de Investigación en Cronicidad, Atención Primaria y
Promoción de la Salud (RICAPPS), España.
Tasmania del Pino Sedeño, metodóloga y psicóloga, Fundación Canaria de Investigación
Sanitaria de Canarias (FIISC), El Rosario, Tenerife. Red de Investigación en Cronicidad,
Atención Primaria y Promoción de la Salud (RICAPPS), España.
Equipo técnico
Búsqueda de la bibliografía
Antonio Romero Tabares, documentalista, Agencia de Evaluación de Tecnología Sanitaria de
Andalucía, Sevilla.
Estefanía Herrera Ramos, documentalista, Fundación Canaria de Investigación Sanitaria de
Canarias (FIISC), El Rosario, Tenerife.
Carlos González Rodríguez, ayudante de documentación, Fundación Canaria de Investigación
Sanitaria de Canarias (FIISC), El Rosario, Tenerife.
Revisión de la bibliografía
Aythami de Armas Castellano, metodólogo y antropólogo, Fundación Canaria de Investigación
Sanitaria de Canarias (FIISC), El Rosario, Tenerife.
Yadira González Hernández, metodóloga y psicóloga, Fundación Canaria de Investigación
Sanitaria de Canarias (FIISC), El Rosario, Tenerife.
Diego Infante Ventura, metodólogo y psicólogo. Fundación Canaria de Investigación Sanitaria
de Canarias (FIISC), El Rosario, Tenerife.
Ana Mª de Pascual y Medina, enfermera, Servicio de Evaluación del Servicio Canario de la
Salud (SESCS), El Rosario, Tenerife.
Mª Dolores Rodríguez Huerta, enfermera, Hospital Universitario de La Princesa, Madrid.
Consulta a pacientes
Vanesa Ramos García, metodóloga y psicóloga, Fundación Canaria de Investigación Sanitaria
de Canarias (FIISC), El Rosario, Tenerife.
Alezandra Torres Castaño, metodóloga y psicóloga, Fundación Canaria de Investigación
Sanitaria de Canarias (FIISC), El Rosario, Tenerife.
Análisis de los aspectos económicos
Renata Linertová, metodóloga y economista, Fundación Canaria de Investigación Sanitaria de
Canarias (FIISC), El Rosario, Tenerife.
Jhoner Luís Perdomo Vielma, estadístico, Fundación Canaria de Investigación Sanitaria de
Canarias (FIISC), El Rosario, Tenerife.
Colaboración experta
Antonio Bulbena Vilarrasa, médico especialista en Psiquiatría, Consorci Mar Parc de Salut,
Universidad Autónoma de Barcelona, Barcelona.
Petra Díaz del Campo Fontecha, socióloga y metodóloga, Sociedad Española de Reumatología
(SER), Madrid.
Fernando Gonçalves Estella, médico especialista en Medicina Familiar y Comunitaria, Sociedad
Española de Médicos Generales y de Familia (SEMG).
Juan Antonio López Rodríguez, médico especialista en Medicina Familiar y Comunitaria,
Sociedad Española de Medicina de Familia y Comunitaria (semFYC).
Eva Prieto Utiel, farmacéutica de atención primaria, Sociedad Española de Farmacéuticos de
Atención Primaria (SEFAP).
Cesar Luis Sanz de la Garza, médico especialista en Psiquiatría, Asociación Española de
Neuropsiquiatría (AEN).
Violeta Suárez Blázquez, psicóloga clínica, Centro de Salud Mental Majadahonda-Hospital
Universitario Puerta del Hierro Majadahonda, Madrid.
Mª Eugenia Tello Bernabé, enfermera, Servicio Madrileño de Salud, Gerencia de Atención
Primaria, Madrid.
Revisión externa
Las siguientes personas han realizado la revisión externa de esta GPC:
Rosa Mª Aguilar Sánchez, paciente, Las Palmas de Gran Canaria.
Rubén Casado Hidalga, psicólogo, Asociación madrileña de Agorafobia (AMADAG), Madrid.
Eva María Garcés Trullenque, trabajadora social, Hospital Clínico de Zaragoza, Zaragoza.
Asociación Española de Trabajo Social y Salud, Zaragoza.
Vicente Gasull Molinera, médico especialista en Medicina Familiar y Comunitaria, Sociedad
Española de Médicos de Atención Primaria (SEMERGEN), Estrategia de Salud Mental del SNS.
Francisco Javier Gracia San Román, metodólogo y médico especialista en Medicina Preventiva,
Salud Publica y Gestión Sanitaria. Centro Oncológico MD Anderson Cáncer Center Madrid,
Madrid.
Francisco Javier Olivera Pueyo, médico especialista en Psiquiatría, Hospital U. San Jorge de
Huesca, Huesca, Servicio Aragonés de Salud, Sociedad Española de Psiquiatría y Salud Mental
(SEPSM).
Diego Sánchez Ruiz, psicólogo especialista en Psicología Clínica, Hospital Universitario Príncipe
de Asturias, Alcalá de Henares, Madrid. Estrategia de Salud Mental del SNS.
Agradecimientos
A Patricia Gavín Benavent y María Bono Vega de GuíaSalud, y al Centro Cochrane
Iberoamericano por el apoyo metodológico.
A Pedro Serrano Aguilar, anterior jefe del Servicio de Evaluación del Servicio Canario de la
Salud (SESCS), por su labor de dirección y gestión.
A Julio Bobes García, médico especialista en Psiquiatría, Universidad de Oviedo, Oviedo,
Asturias, por su apoyo y colaboración en los primeros pasos del proceso de elaboración de esta
GPC.
Sociedades colaboradoras
Asociación Española de Enfermería de Salud Mental (AEESME)
Asociación Española de Neuropsiquiatría (AEN)
Asociación Española de Trabajo Social y Salud (AETSYS)
Sociedad Española de Farmacéuticos de Atención Primaria (SEFAP)
Sociedad Española de Medicina de Familia y Comunitaria (semFYC)
Sociedad Española de Médicos de Atención Primaria (SEMERGEN)
Sociedad Española de Médicos Generales y de Familia (SEMG)
Sociedad Española de Psiquiatría y Salud Mental (SEPSM)
Unión Española de Sociedades Científicas de Enfermería (UESCE)
Miembros de estas sociedades han participado en el grupo de trabajo, la colaboración
experta y revisión externa de la GPC
Federaciones/Asociaciones de pacientes colaboradoras
Asociación Española de Ayuda Mutua contra Fobia Social y Trastornos de Ansiedad
(AMTAES).
Asociación Madrileña de Agorafobia (AMADAG).
Exposición Pública: Esta GPC ha sido sometida a un proceso de Exposición Pública. El listado completo de los grupos de interés que han participado en el proceso de exposición pública está disponible en la web de GuíaSalud: www.guiasalud.es
Declaración de interés: Todos los miembros del Grupo de Trabajo, así como las personas que han participado en la colaboración experta y en la revisión externa de esta guía, han realizado la declaración de posibles conflictos de interés que se presenta en el Anexo 7.
Bibliografía
-
- Instituto Aragonés de Ciencias de la Salud. Biblioteca de Guías de Práctica Clínica del Sistema Nacional de Salud de España [Internet]. Disponible en: https://portal.guiasalud.es/gpc/
- Kessler R, Aguilar-gaxiola S, Alonso J, Chatterji S, Lee S, Ormel J, et al. The global burden of mental disorders: An update from the WHO World Mental Health ( WMH ) SurveysT. Epidemiol Psichiatr Soc. 2009;18(1):23-33. DOI: 10.1017/s1121189x00001421
- Caballero L, Bobes J, Vilardaga I, Rejas J. Prevalencia clinica y motivo de consulta en pacientes con trastorno de ansiedad generalizada atendidos en consultas ambulatorias de psiquiatria en España. Resultados del estudio LIGANDO. Actas Esp Psiquiatr. 2009;37(1):17-20.
- Caballero L, Bobes J, Vilardaga I, Rejas J, García-Campayo J, Caballero F, et al. The cost of generalized anxiety disorder in primary care settings: Results of the ANCORA study. Actas Esp Psiquiatr. 2012;373(3):372-83.
- Konnopka A, König H. Economic Burden of Anxiety Disorders: A Systematic Review and Meta-Analysis. PharmacoEconomics. enero de 2020;38(1):25-37. DOI: 10.1007/s40273-019-00849-7
- Kessler R, Berglund P, Demler O, Jin R, Walters EE. Lifetime prevalence and age-of-onset distributions’ of DSM-IV disorders in the national comorbidity survey replication. Arch Gen Psychiatry. 2005;62(6):593-602. DOI: 10.1001/archpsyc.62.6.593
- Kroenke K, Spitzer RL, Williams JBW, Monahan PO, Löwe B. Anxiety Disorders in Primary Care: Prevalence , Impairment, Comorbidity, and Detection. Ann Intern Med. 2007;146:317-25. DOI: 10.7326/0003-4819-146-5-200703060-00004
- Grupo de trabajo de la Guía de Práctica Clínica para el Manejo de Pacientes con Trastorno de Ansiedad en Atención Primaria. Guía de Práctica Clínica para el Manejo de Pacientes con Trastornos de Ansiedad en Atención Primaria. Guías de P. Madrid: Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Consumo. Servicio de Evaluación del Servicio Canario de la Salud. Informes de Evaluación de Tecnologías Sanitarias, Agencia Laín Entralgo; 2008.
- Bados A. Trastorno de ansiedad generalizada. 2017;1-154.
- Crocq MA. The history of generalized anxiety disorder as a diagnostic category. Dialogues Clin Neurosci. 2017;19(2):107-16. DOI: 10.31887/DCNS.2017.19.2/macrocq
- Dwight L. Evans, Edna B. Foa, Raquel E. Gur, Herbert Hendin, Charles P. O’Brien MEP, Seligman, Walsh BT. Depression and other common mental disorders: global health estimates. En: WHO Library Cataloguing-in-Publication Data [Internet]. 2017. p. 1-24. Disponible en: http://apps.who.int/iris/bitstream/handle/10665/254610/WHO-MSD-MER2017.2-eng.pdf;jsessionid=F9A3B620D10ECFAF8498AC0E08EFCBC8?sequence=1%0Ahttp://apps.who.int/iris/bitstream/10665/254610/1/WHO-MSD-MER-2017.2-eng.pdf DOI: 10.1002/mas
- Subdirección General de Información Sanitaria. Salud mental en datos: prevalencia de los problemas de salud y consumo de psicofármacos y fármacos relacionados a partir de registros clínicos de atención primaria. Madrid: Ministerio de Sanidad; 2021.
- Wittchen, UH, Jacobi F, Rehm J Gustavsson A, Svensson M, Jönsson B, Olesen J, Allgulander C, Alonso J, Faravelli C, Fratiglioni L, Jennum P, Lieb R, Maercke A, van Os J, Preisig, M, Salvador-Carulla L, Simon, R SHC. The size and burden of mental disorders and other disorders of the brain in Europe 2010. Eur Neuropsychopharmacol. 2011;21(9):655-79. DOI: 10.1016/j.euroneuro.2011.07.018 DOI: 0924-977X
- Lieb R, Becker E, Altamura C. The epidemiology of generalized anxiety disorder in Europe. 2005. DOI: 10.1016/j.euroneuro.2005.04.010
- Moffitt T. E, Caspi A. Taylor A, Kokaua J. Milne B. J, Polanczyk G PR. How common are common mental disorders? Evidence that lifetime prevalence rates are doubled by prospective versus retrospective ascertainment. Psychol Med. 2010;40(6):899-909. DOI: 10.1017/S0033291709991036
- Belloch A, Sandín B, Ramos F. Manual de psicopatología. 3a . Vol. III. Madrid: McGraw-Hill;
- Hoyer J, Becker ES, Margraf J. Generalized anxiety disorder and clinical worry episodes in young women. Psychol Med. 2002;32:1227-37. DOI: 10.1017/s0033291702006360
- Ruscio, Ayelet Meron, Hallion LS, Lim, Carmen C.W, Aguilar-Gaxiola S, Al-Hamzawi, Ali, Alonso Jordi, Andrade Laura Helena, Borges, Guilherme Bromet, Evelyn J, Bunting, Brendan, De Almeida, José Miguel Caldas, Demyttenaere K, Florescu, Silvia De Girolamo G, Gureje, Oye, Haro JM, He, Yanling, Hinkov H, et al. Cross-sectional comparison of the epidemiology of DSM-5 generalized anxiety disorder across the globe. JAMA Psychiatry. 2017;74(5):465-75. DOI: 10.1001/jamapsychiatry.2017.0056
- Rhebergen, Didi, Aderka, Idan M. van der Steenstraten, Ira M. van Balkom, Anton J.L.M. van Oppen, Patricia Stek, Max L. Comijs, Hannie C. Batelaan NM. Admixture analysis of age of onset in generalized anxiety disorder. J Anxiety Disord. 2017;50(April):47-51. DOI: 10.1016/j.janxdis.2017.05.003
- Roca M, Gili M, Garcia-Garcia J, Salva M, Vives J, Garcia Campayo A C. Prevalence and comorbidity of common mental disorders in primary care. J Affect Disord. 2009;52-8. DOI: https://doi.org/10.1016/j.jad.2009.03.014
- Newman MG, Llera SJ, Erickson TM, Przeworski A, Castonguay LG. Worry and Generalized Anxiety Disorder: A Review and Theoretical Synthesis of Evidence on Nature, Etiology, Mechanisms, and Treatment. Annu Rev Clin Psychol. marzo de 2013;9(1):275-97. DOI: 10.1146/annurev-clinpsy-050212-185544
- Moreno-Peral P, Conejo-Cerón S, Motrico E, Rodríguez-Morejón A, Fernández A, GarcíaCampayo J, et al. Risk factors for the onset of panic and generalised anxiety disorders in the general adult population: A systematic review of cohort studies. Vol. 168, Journal of Affective Disorders. 2014. p. 337-48. DOI: 10.1016/j.jad.2014.06.021
- Afifi TO, Sareen J, Mota NP, Dasiewicz P, MacMillan HL. Physical Punishment and Mental Disorders: Results From a Nationally Representative US Sample. PEDIATRICS. 2012;130(2):184-92. DOI: 10.1542/peds.2011-2947
- Gentes L, AM R. A meta-analysis of the relation of intolerance of uncertainty to symptoms of generalized anxiety disorder, major depressive disorder, and obsessive-compulsive disorder. Vol. 31, Clinical Psychology Review. 2011. p. 923-33. DOI: 10.1016/j.cpr.2011.05.001
- Stein MB, Sareen J. Generalized Anxiety Disorder. N Engl J Med. 2015;373(21):2059-68. DOI: 10.1056/NEJMcp1502514
- Portman ME. Generalized Anxiety Disorder Across the Lifespan: An Integrative Approach. International Journal of Cognitive Therapy, editor. Cleveland, OH: Springer Science+Business Media; 2009. DOI: 978-0-387-89243-6
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders. 5th ed. Author, editor. Washington, DC; 2013.
- Baldwin D. Generalized anxiety disorder in adults: Epidemiology, pathogenesis, clinical manifestations, course, assessment, and diagnosis – UpToDa. 2018.
- Ruiz-Rodríguez, P., Cano-Vindel, A., Navarro, R. M., Medrano, L., Moriana, J. A., Aguado CB. Impacto económico y carga de los trastornos mentales comunes en España: una revisión sistemática y crítica. Ansiedad Estrés. 2017;23(2-3):118-23. DOI:https://doi.org/10.1016/j.anyes.2017.10.003
- Weisberg RB. Overview of Generalized Anxiety Disorder: epidemiology, presentation, and course. J Clin Psychiatry. 2009;70(suppl 2):04-9.
- Bereza BG, MacHado M, Ravindran AV, Einarson TR. Evidence-based review of clinical outcomes of guideline-recommended pharmacotherapies for generalized anxiety disorder. Can J Psychiatry. 2012;57(8):470-8. DOI: 10.1177/070674371205700805
- Revicki DA, Travers K, Wyrwich KW, Svedsäter H, Locklear J, Mattera MS, et al. Humanistic and economic burden of generalized anxiety disorder in North America and Europe. J Affect Disord. 2012;140(2):103-12. DOI: 10.1016/j.jad.2011.11.014 DOI: 0165-0327
- Parmentier H, García-Campayo J, Prieto R. Comprehensive review of generalized anxiety disorder in primary care in Europe. Curr Med Res Opin. 2013;29(4):355-67. DOI: 10.1185/03007995.2013.770731
- Toghanian S, Dibonaventura M, Järbrink K, Locklear J. Economic and humanistic burden of illness in generalized anxiety disorder: Analysis of patient survey data inEurope. CEOR. 2014;6:151-63. DOI: http://dx.doi.org/10.2147/CEOR.S55429
- Rovira J, Albarracin G, Salvador L, Rejas J,Sánchez-Iriso E, Cabasés JM. The Cost of Generalized Anxiety Disorder in Primary Care Settings: Results of the ANCORA Study. Community Ment Health J. 2012;48:372-83. DOI: https://doi.org/10.1007/s10597-012-9503-4
- Murray CJL, Vos T, Lozano R, Naghavi M, Flaxman AD, Michaud C, et al. Disability adjusted life years (DALYs) for 291 diseases and injuries in 21 regions, 1990-2010: A systematic analysis for the Global Burden of Disease Study 2010. The Lancet. 2012;380(9859):2197-223. DOI: 10.1016/S0140-6736(12)61689-4
- Kujanpää T, Ylisaukko-Oja T, Jokelainen J, Linna M, Timonen M. Comparative cost analysis of generalized anxiety disorder and major depressive disorder patients in secondary care from a national hospital registry in Finland. Nord J Psychiatry. 2014;68(5):306-10. DOI: 10.3109/08039488.2013.817605 DOI: 0002-953X
- Haller H, Cramer H, Lauche R, Gass F, Dobos GJ. The prevalence and burden of subthreshold generalized anxiety disorder: A systematic review. BMC Psychiatry. 2014;14(1). DOI: 10.1186/1471-244X-14-128
- Pelltier L, O’Donnell S, McRae L, Grenier J. The burden of generalized anxiety disorder in Canada. Health Promot Chronic Prev Can. 2017;37(2):54-62. DOI: 10.24095/hpcdp.37.2.04
- Pollack MH, Endicott J, Liebowitz M, Russell J, Detke M, Spann M, et al. Examining quality of life in patients with generalized anxiety disorder: Clinical relevance and response to duloxetine treatment. J Psychiatr Res. 2008;42(12):1042-9. DOI: 10.1016/j.jpsychires.2007.11.006
- Bruce SE, Yonkers KA, Otto MW, Eisen JL, Weisberg RB, Pagano M, et al. Influence of Psychiatric Comorbidity on Recovery and Recurrence in Generalized Anxiety Disorder, Social Phobia, and Panic Disorder: A 12-Year Prospective Study. Am J Psychiatry. 2005;162(6):1179-87. DOI: 10.1176/appi.ajp.162.6.1179
- Ramsawh HJ, Raffa SD, Edelen MO, Rende R, Keller MB. Anxiety in middle adulthood: Effects of age and time on the 14-year course of panic disorder, social phobia and generalized anxiety disorder. Psychol Med. 2009;39(4):615-24. DOI: 10.1017/S0033291708003954
- Dell’Osso B, Camuri G, Benatti B, Buoli M, Altamura AC. Differences in latency to first pharmacological treatment (duration of untreated illness) in anxiety disorders: A study on patients with panic disorder, generalized anxiety disorder and obsessive-compulsive disorder. Early Interv Psychiatry. 2013;7(4):374-80. DOI: 10.1111/eip.12016
- Altamura AC, Dell’Osso B, D’Urso N, Russo M, Fumagalli S, Mundo E. Duration of untreated illness as a predictor of treatment response and clinical course in generalized anxiety disorder. CNS Spectr. 2008;13(5):415-22. DOI: 10.1017/S1092852900016588
- Nutt D, Argyropoulos S, Hood S, Potokar J. Generalized anxiety disorder: A comorbid disease. Eur Neuropsychopharmacol. 2006;16(SUPPL. 2). DOI: 10.1016/j.euroneuro.2006.04.003
- Fonseca E. Manual de tratamientos psicológicos. Adultos. Piramide; 2021. 720 p.
- Wittchen HU, Zhao S, Kessler RC, Eaton WW. DSM-III-R Generalized Anxiety Disorder in the National Comorbidity Survey. Arch Gen Psychiatry. 1994;51(5):355-64. DOI: 10.1001/archpsyc.1994.03950050015002
- Monti JM, Monti D. Sleep disturbance in generalized anxiety disorder and its treatment. Sleep Med Rev. junio de 2000;4(3):263-76. DOI: 10.1053/smrv.1999.0096
- Vesga-López O, Schneier FR, Wang S, Heimberg RG, Liu SM, Hasin DS, et al. Gender differences in generalized anxiety disorder: Results from the National Epidemiologic Survey on Alcohol and Related Conditions (NESARC). J Clin Psychiatry. 2008;69(10):1606-16. DOI: 10.4088/JCP.v69n1011
- Hoge, E. Ivkovic, Ana Fricchione GL. Generalized anxiety disorder: diagnosis and treatment. Br Med J. 2012;7500(November):1-6. DOI: 10.1136/bmj.e7500
- Bulbena‐Cabré A, Baeza‐Velasco C, Rosado‐Figuerola S, Bulbena A. Updates on the psychological and psychiatric aspects of the Ehlers–Danlos syndromes and hypermobility spectrum disorders. Am J Med Genet C Semin Med Genet. diciembre de 2021;187(4):482-90. DOI: 10.1002/ajmg.c.31955
- Culpepper L. Generalized anxiety disorder and medical illness. J Clin Psychiatry. 2009;70(SUPPL. 2):20-4. DOI: 10.4088/JCP.s.7002.04
- Gros DF, Antony MM, McCabe RE, Swinson RP. Frequency and severity of the symptoms of irritable bowel syndrome across the anxiety disorders and depression. J Anxiety Disord. marzo de 2009;23(2):290-6. DOI: 10.1016/j.janxdis.2008.08.004
- World Health Organization. CIE: Clasificación Internacional de enfermedades, 11a revisión. Estandarización mundial de la información de diagnóstico en el ámbito de la salud. disponible en [Internet]. Disponible en: https://icd.who.int/browse11/l-m/es
- Hernández Monsalve. M. La entrevista clínica en Atención Primaria. En: Salud Mental en Atención Primaria. Madrid: IDEPSA; 1989. p. 1-49.
- Tizón García JL. Components psicològics de la pràctica mèdica: una perspectiva. Acadèmia de Cièncias mèdiques de Catalaunya i e Balears; 1987.
- Spitzer RL, Kroenke K, Williams JBW, Löwe B. A brief measure for assessing generalized anxiety disorder: The GAD-7. Arch Intern Med. 2006;166(10):1092-7. DOI:10.1001/archinte.166.10.1092
- Stern TA, Badía Villaseca C. Psiquiatría en la consulta de atención primaria: guía práctica. 1a ed. McGraw-Hill Interamericana de España S.L.; 2005. DOI: 978-84-481-9807-7
- Borrel Carrión F. Manual de entrevista clínica. Doyma; 1989.
- Vallejo J, Leal C. Tratado de psiquiatría. Volumen II. Barcelona: Ars Medica; 2014. 2439 p.
- Cordero-Andrés P, González-Blanch C, Umaran-Alfageme O, Muñoz-Navarro R, RuízRodríguez P, Medrano LA, et al. Tratamiento psicológico de los trastornos emocionales en atención primaria: fundamentos teóricos y empíricos del estudio PsicAP. Ansiedad Estrés. julio de 2017;23(2-3):91-8. DOI: 10.1016/j.anyes.2017.10.004
- Hall J, Kellett S, Berrios R, Bains MK, Scott S. Efficacy of Cognitive Behavioral Therapy for Generalized Anxiety Disorder in Older Adults: Systematic Review, Meta-Analysis, and Meta-Regression. Am J Geriatr Psychiatry. 2016;24(11):1063-73. DOI: 10.1016/j.jagp.2016.06.006
- National Institute for Health and Care Excellence (NICE). Generalised anxiety disorder and panic disorder in adults: management. Clinical guideline [CG113] [Internet]. NICE; 2011. Disponible en: https://www.nice.org.uk/guidance/cg113/resources/generalised-anxietydisorder-and-panic-disorder-in-adults-management-pdf-35109387756997
- Bandelow B, Zohar J, Hollander E, Kasper S, Möller HJ, Allgulander C, et al. World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for the pharmacological treatment of anxiety, obsessive-compulsive and post-traumatic stress disorders – First revision. World J Biol Psychiatry. 2008;9(4):248-312. DOI:10.1080/15622970802465807
- Ipser J, Wilson D, Akindipe T, Sager C, Stein D. Pharmacotherapy for anxiety and comorbid alcohol use disorders (Review). Cochrane Database Syst Rev. 2015;(1):Art. No.: CD007505. DOI: 10.1002/14651858.CD007505.pub2.www.cochranelibrary.com
- Garakani A, Murrough JW, Freire RC, Thom RP, Larkin K, Buono FD ID. Pharmacotherapy of Anxiety Disorders: Current and Emerging Treatment Options. Front Psychiatry. Psychiatry. 2020; DOI: 10.3389/fpsyt.2020.595584
- Gersh E, Hallford DJ, Rice SM, Kazantzis N, Gersh H, Gersh B, et al. Systematic review and meta-analysis of dropout rates in individual psychotherapy for generalized anxiety disorder. J Anxiety Disord. 2017;52(April):25-33. DOI: 10.1016/j.janxdis.2017.10.001
- Taylor S, Abramowitz JS, McKay D. Non-adherence and non-response in the treatment of anxiety disorders. J Anxiety Disord. 2012;26(5):583-9. DOI: 10.1016/j.janxdis.2012.02.010
- Andersson G, Rozental A, Shafran R, Carlbring P. Long-term effects of internet-supported cognitive behaviour therapy. Expert Rev Neurother. 2018;18(1):21-8. DOI: 10.1080/14737175.2018.1400381
- Weisberg RB, Beard C, Moitra E, Dyck I, Keller MB. Adequacy of Treatment Received By Primary Care. Depress Anxiety. 2014;31(5):443-50.
- Lamb J, Bower P, Rogers A, Dowrick C, Gask L. Access to mental health in primary care: A qualitative meta-synthesis of evidence from the experience of people from «hard to reach» groups. Health (N Y). 2012;16(1). DOI: 10.1177/1363459311403945
- Batterham PJ, Griffiths KM, Barney LJ, Parsons A. Predictors of Generalized Anxiety Disorder stigma. Psychiatry Res. 2013;206(2-3):282-6. DOI: 10.1016/j.psychres.2012.11.018
- Grupo de trabajo para la actualización del Manual de Elaboración de GPC. Elaboración de Guías de Práctica Clínica en el Sistema Nacional de Salud: Actualización del Manual Metodológico [Internet]. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; Zaragoza: Instituto Aragonés de Ciencias de la Salud (IACS); 2016. Disponible en: http://portal.guiasalud.es/emanuales/elaboracion_2/Capitulos/completo.pdf DOI: https://doi.org/10.46995/man_0
- Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, et al. AGREE II: Advancing guideline development, reporting and evaluation in health care. CMAJ Can Med Assoc J. 2010;182(18):839-42. DOI: 10.1503/cmaj.090449
- Shea BJ, Reeves BC, Wells G, Thuku M, Hamel C, Moran J, et al. AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. BMJ. 2017;358:j4008. DOI: 10.1136/bmj.j4008
- Higgins JPT, Altman DG, Gøtzsche PC, Jüni P, Moher D, Oxman AD, et al. The Cochrane Collaboration’s tool for assessing risk of bias in randomised trials. BMJ. octubre de 2011;343:d5928. DOI: 10.1136/bmj.d5928
- Guyatt GH, Oxman AD, Kunz R, Atkins D, Brozek J, Vist G, et al. GRADE guidelines: 2. Framing the question and deciding on important outcomes. J Clin Epidemiol. 2011;64(4):395-400. DOI: 10.1016/j.jclinepi.2010.09.012
- Prime MU, Evidence. GRADEpro GDT: GRADEpro Guideline Development Tool [Software] [Internet]. 2022. Disponible en: www.gradepro.org
- Oblikue Consulting SL. Base de datos de costes sanitarios y ratios coste-efectividad españoles: eSalud [Internet] [Internet]. Disponible en: http://www.oblikue.com/bddcostes/
- Bot Plus. Base de datos de información sanitaria de medicamentos y productos de parafarmacia. Consejo General de Colegios Oficiales de Farmacéuticos [Internet] [Internet]. Disponible en: https://botplusweb.farmaceuticos.com/
- Critical Appraisal Skills Programme (CASP) [Internet]. Disponible en: https://casp-uk.net/
- Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, et al. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. junio de 2016;353:i2016. DOI: 10.1136/bmj.i2016
- Andrews G, Bell C, Boyce P, Gale C, Lampe L, Marwat O, et al. Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the treatment of panic disorder, social anxiety disorder and generalised anxiety disorder. Aust N Z J Psychiatry. 2018;52(12):1109-72. DOI: 10.1177/0004867418799453 DOI: 0004-8674
- Corey G. Theory and Practice of Counseling and Psychotherapy, Enhanced. Cengage Learning; 2016. 517 p. DOI: 978-1-305-85595-3
- Norcross JC, Lambert MJ. Psychotherapy relationships that work III. Psychotherapy. diciembre de 2018;55(4):303-15. DOI: 10.1037/pst0000193
- Heuzenroeder L, Donnelly M, Haby MM, Mihalopoulos C, Rossell R, Carter R, et al. CostEffectiveness of Psychological and Pharmacological Interventions for Generalized Anxiety Disorder and Panic Disorder. Aust N Z J Psychiatry. agosto de 2004;38(8):602-12. DOI: 10.1080/j.1440-1614.2004.01423.x
- Wetherell JL, Ayers CR, Sorrell JT, Thorp SR, Nuevo R, Belding W, et al. Modular psychotherapy for anxiety in older primary care patients. Am J Geriatr Psychiatry. 2009;17(6). DOI: 10.1097/JGP.0b013e3181a31fb5
- Power KG, Simpson RJ, Swanson V, Wallace LA, Feistner ATC, Sharp D. A controlled comparison of cognitive- behaviour therapy, Diazepam, and placebo, alone and in combination, for the treatment of generalised anxiety disorder. J Anxiety Disord. 1990;4(4). DOI: 10.1016/0887-6185(90)90026-6
- Power KG, Jerrom DWA, Simpson RJ, Mitchell MJ, Swanson V. A Controlled Comparison of Cognitive—Behaviour Therapy, Diazepam and Placebo in the Management of Generalized Anxiety. Behav Psychother. 1989;17(1). DOI: 10.1017/S0141347300015597
- Linden M, Zubraegel D, Baer T, Franke U, Schlattmann P. Efficacy of Cognitive Behaviour Therapy in Generalized Anxiety Disorders. Psychother Psychosom. 2005;74(1). DOI: 10.1159/000082025
- Bakhshani NM, Lashkaripour K, Sadjadi SA. Effectiveness of short term cognitive behavior therapy in patients with generalized anxiety disorder. J Med Sci. 2007;7(7). DOI: 10.3923/jms.2007.1076.1081
- Barlow DH, Rapee RM, Brown TA. Behavioral treatment of generalized anxiety disorder. Behav Ther. 1992;23(4). DOI: 10.1016/S0005-7894(05)80221-7
- Borkovec TD, Costello E. Efficacy of Applied Relaxation and Cognitive-Behavioral Therapy in the Treatment of Generalized Anxiety Disorder. J Consult Clin Psychol. 1993;61(4). DOI: 10.1037/0022-006X.61.4.611
- Butler G, Fennell M, Robson P, Gelder M. Comparison of Behavior Therapy and Cognitive Behavior Therapy in the Treatment of Generalized Anxiety Disorder. J Consult Clin Psychol. 1991; DOI: 10.1037//0022-006x.59.1.167
- Zinbarg RE, Eun Lee J, Lira Yoon K. Dyadic predictors of outcome in a cognitive-behavioral program for patients with generalized anxiety disorder in committed relationships: A «spoonful of sugar» and a dose of non-hostile criticism may help. Behav Res Ther. 2007;45(4). DOI: 10.1016/j.brat.2006.06.005
- Ladouceur R, Dugas MJ, Freeston MH, Léger E, Gagnon F, Thibodeau N. Efficacy of a cognitive-behavioral treatment for generalized anxiety disorder: Evaluation in a controlled clinical trial. J Consult Clin Psychol. 2000;68(6). DOI: 10.1037/0022-006X.68.6.957
- Nordahl HM, Borkovec TD, Hagen R, Kennair LEO, Hjemdal O, Solem S, et al. Metacognitive therapy versus cognitive–behavioural therapy in adults with generalised anxiety disorder. BJPsych Open. 2018;4(5). DOI: 10.1192/bjo.2018.54
- van der Heiden C, Muris P, van der Molen HT. Randomized controlled trial on the effectiveness of metacognitive therapy and intolerance-of-uncertainty therapy for generalized anxiety disorder. Behav Res Ther. 2012;50(2). DOI: 10.1016/j.brat.2011.12.005
- Rezvan S, Baghban I, Bahrami F, Abedi M. A comparison of cognitive-behavior therapy with interpersonal and cognitive behavior therapy in the treatment of generalized anxiety disorder. Couns Psychol Q. 2008;21(4). DOI: 10.1080/09515070802602096
- Dugas MJ, Brillon P, Savard P, Turcotte J, Gaudet A, Ladouceur R, et al. A Randomized Clinical Trial of Cognitive-Behavioral Therapy and Applied Relaxation for Adults With Generalized Anxiety Disorder. Behav Ther. 2010;41(1). DOI: 10.1016/j.beth.2008.12.004
- Gosselin P, Ladouceur R, Morin CM, Dugas MJ, Baillargeon L. Benzodiazepine discontinuation among adults with GAD: A randomized trial of cognitive-behavioral therapy. J Consult Clin Psychol. 2006;74(5). DOI: 10.1037/0022-006X.74.5.908
- Stanley MA, Wilson NL, Novy DM, Rhoades HM, Wagener PD, Greisinger AJ, et al. Cognitive behavior therapy for generalized anxiety disorder among older adults in primary care: a randomized clinical trial. JAMA. 8 de abril de 2009;301(14):1460-7. DOI: 10.1001/jama.2009.458
- Stanley MA, Beck JG, Novy DM, Averill PM, Swann AC, Diefenbach GJ, et al. Cognitivebehavioral treatment of late-life generalized anxiety disorder. J Consult Clin Psychol. 2003;71(2). DOI: 10.1037/0022-006X.71.2.309
- Stanley MA, Hopko DR, Diefenbach GJ, Bourland SL, Rodriguez H, Wagener P. Cognitivebehavior therapy for late-life generalized anxiety disorder in primary care: Preliminary findings. Am J Geriatr Psychiatry. 2003;11(1). DOI: 10.1097/00019442-200301000-00012
- Stanley MA, Wilson NL, Amspoker AB, Kraus-Schuman C, Wagener PD, Calleo JS, et al. Lay providers can deliver effective cognitive behavior therapy for older adults with generalized anxiety disorder: A randomized trial. Depress Anxiety. 2014;31(5). DOI: 10.1002/da.22239
- González-Blanch C, Barrio-Martínez S, Priede A, Martínez-Gómez S, Pérez-García-Abad S, Miras-Aguilar M, et al. Cost-effectiveness of transdiagnostic group cognitive behavioural therapy versus group relaxation therapy for emotional disorders in primary care (PsicAP-Costs2): Protocol for a multicentre randomised controlled trial. Moreno-Peral P, editor. PLOS ONE. 16 de marzo de 2023;18(3):e0283104. DOI: 10.1371/journal.pone.0283104
- Cano-Vindel A, Muñoz-Navarro R, Moriana JA, Ruiz-Rodríguez P, Medrano LA, GonzálezBlanch C. Transdiagnostic group cognitive behavioural therapy for emotional disorders in primary care: the results of the PsicAP randomized controlled trial. Psychol Med. noviembre de 2022;52(15):3336-48. DOI: 10.1017/S0033291720005498
- Boletín Oficial del País Vasco. Osakidetza Servicio Vasco de Salud [Internet]. 2018 [citado 27 de octubre de 2022]. Disponible en: https://www.euskadi.eus/bopv2/datos/2018/02/1800712a.pdf
- Health Quality Ontario. Psychotherapy for Major Depressive Disorder and Generalized Anxiety Disorder: A Health Technology Assessment. Ont Health Technol Assess Ser. 2017;17(15):1-167.
- National Collaborating Centre for Mental Health (UK). Generalised Anxiety Disorder in Adults: Management in Primary, Secondary and Community Care [Internet]. Leicester (UK): British Psychological Society; 2011 [citado 29 de junio de 2023]. (National Institute for Health and Clinical Excellence: Guidance). Disponible en: http://www.ncbi.nlm.nih.gov/books/NBK83459/ DOI: 978-1-904671-42-8
- Kumar S, Bell MJ, Juusola JL. Mobile and traditional cognitive behavioral therapy programs for generalized anxiety disorder: A cost-effectiveness analysis. PLoS ONE. 2018;13(1). DOI: 10.1371/journal.pone.0190554
- Robinson E, Titov N, Andrews G, McIntyre K, Schwencke G, Solley K. Internet treatment for generlized anxiety disorder: A randomized controlled trial comparing clinician vs. technician assistance. PLoS ONE. 2010;5(6). DOI: 10.1371/journal.pone.0010942
- Titov N, Andrews G, Robinson E, Schwencke G, Johnston L, Solley K, et al. Clinicianassisted Internet-based treatment is effective for generalized anxiety disorder: Randomized controlled trial. Aust N Z J Psychiatry. 2009;43(10). DOI: 10.1080/00048670903179269
- Brenes GA, Danhauer SC, Lyles MF, Hogan PE, Miller ME. Telephone-delivered cognitive behavioral therapy and telephone-delivered nondirective supportive therapy for rural older adults with generalized anxiety disorder: A randomized clinical trial. JAMA Psychiatry. 2015;72(10). DOI: 10.1001/jamapsychiatry.2015.1154
- Brenes GA, Miller ME, Williamson JD, McCall WV, Knudson M, Stanley MA. A randomized controlled trial of telephone-delivered cognitive-behavioral therapy for late-life anxiety disorders. Am J Geriatr Psychiatry. 2012;20(8). DOI: 10.1097/JGP.0b013e31822ccd3e
- Hayes-Skelton SA, Roemer L, Orsillo SM, Borkovec TD. A contemporary view of applied relaxation for generalized anxiety disorder. Cogn Behav Ther. 2013;42(4):292-302. DOI: 10.1080/16506073.2013.777106
- Conrad A, Isaac L, Roth WT. The psychophysiology of generalized anxiety disorder: 2. Effects of applied relaxation. Psychophysiology. 2008;45(3). DOI: 10.1111/j.1469-8986.2007.00644.x
- Wells A. Terapia metacognitiva para la ansiedad y la depresión. Desclée De Brouwer; 2019.
- Zargar F, Farid AAA, Atef-Vahid MK, Afshar H, Maroofi M, Omranifard V. Effect of acceptance-based behavior therapy on severity of symptoms, worry and quality of life in women with generalized anxiety disorder. Iran J Psychiatry Behav Sci. 2012;6(2).
- Roemer L, Orsillo SM, Salters-Pedneault K. Efficacy of an acceptance-based behavior therapy for generalized anxiety disorder: evaluation in a randomized controlled trial. J Consult Clin Psychol. diciembre de 2008;76(6):1083-9. DOI: 10.1037/a0012720
- Dahlin M, Andersson G, Magnusson K, Johansson T, Sjögren J, Håkansson A, et al. Internet-delivered acceptance-based behaviour therapy for generalized anxiety disorder: A randomized controlled trial. Behav Res Ther. febrero de 2016;77:86-95. DOI: 10.1016/j.brat.2015.12.007
- Medina PG, Pérez JMB, Caballero ARM, Vargas EA. Ansiedad y depresión: investigación e intervención [Internet]. Comares; 2012 [citado 29 de junio de 2023]. Disponible en: https://dialnet.unirioja.es/servlet/libro?codigo=831790 DOI: 978-84-9836-999-1
- Calles Marbán R. Revisión histórica de las teorías psicodinámicas explicativas de los trastornos de ansiedad. Norte Salud Ment. 2017;15(57):127-41.
- Durham RC, Murphy T, Allan T, Richard K, Treliving LR, Fenton GW. Cognitive therapy, analytic psychotherapy and anxiety management training for generalised anxiety disorder. Br J Psychiatry. 1994;165(SEP.). DOI: 10.1192/bjp.165.3.315
- Kabat-Zinn J. Mindfulness-based interventions in context: Past, present, and future. Clin Psychol Sci Pract. 2003;10(2):144-56. DOI: 10.1093/clipsy.bpg016
- Hoge EA, Bui E, Marques L, Metcalf CA, Morris LK, Robinaugh DJ, et al. Randomized controlled trial of mindfulness meditation for generalized anxiety disorder: Effects on anxiety and stress reactivity. J Clin Psychiatry. 2013;74(8). DOI: 10.4088/JCP.12m08083
- Asmaee Majid S, Seghatoleslam T, Homan HA, Akhvast A, Habil H. Effect of mindfulness based stress management on reduction of generalized anxiety disorder. Iran J Public Health. 2012;41(10).
- Wong SYS, Yip BHK, Mak WWS, Mercer S, Cheung EYL, Ling CYM, et al. Mindfulnessbased cognitive therapy v. group psychoeducation for people with generalised anxiety disorder: Randomised controlled trial. Br J Psychiatry. 2016;209(1). DOI: 10.1192/bjp.bp.115.166124
- Schlosser M, Sparby T, Vörös S, Jones R, Marchant NL. Unpleasant meditation-related experiences in regular meditators: Prevalence, predictors, and conceptual considerations. PLoS ONE. 2019;14(5). DOI: 10.1371/journal.pone.0216643
- Cebolla A, Demarzo M, Martins P, Soler J, Garcia-Campayo J. Unwanted effects: Is there a negative side of meditation? A multicentre survey. PLOS ONE. 5 de septiembre de 2017;12(9):e0183137. DOI: 10.1371/journal.pone.0183137
- Zhang L, Lopes S, Lavelle T, Jones KO, Chen L, Jindal M, et al. Economic Evaluations of Mindfulness-Based Interventions: a Systematic Review. Mindfulness. octubre de 2022;13(10):2359-78. DOI: 10.1007/s12671-022-01960-1
- Rickels K, Zaninelli R, McCafferty J, Bellew K, Iyengar M, Sheehan D. Paroxetine Treatment of Generalized Anxiety Disorder: A Double-Blind, Placebo-Controlled Study. Am J Psychiatry. 2003;160(4):749-56. DOI: 10.1176/appi.ajp.160.4.749
- Dahl AA, Ravindran A, Allgulander C, Kutcher SP, Austin C, Burt T. Sertraline in generalized anxiety disorder: Efficacy in treating the psychic and somatic anxiety factors. Acta Psychiatr Scand. 2005;111(6):429-35. DOI: 10.1111/j.1600-0447.2005.00529.x
- Brawman-Mintzer O, Knapp RG, Rynn M, Carter RE, Rickels K. Sertraline treatment for generalized anxiety disorder: A randomized, double-blind, placebo-controlled study. J Clin Psychiatry. 2006;67(6):874-81. DOI: 10.4088/jcp.v67n0603
- Allgulander C, Dahl AA, Austin C, Morris PLP, Sogaard JA, Fayyad R, et al. Efficacy of sertraline in a 12-week trial for generalized anxiety disorder. Am J Psychiatry. 2004;161(9):1642-9. DOI: 10.1176/appi.ajp.161.9.1642
- Stein D, Ahokas A, Márquez M, Höschl C, Oh K, Jarema M, et al. Agomelatine in generalized anxiety disorder: an active comparator and placebo-controlled study. J Clin Psychiatry. septiembre de 2014;75(4):362-8. DOI: 10.4088/JCP.13m08433
- Davidson JRT, Bose A, Korotzer A, Zheng H. Escitalopram in the treatment of generalized anxiety disorder: Double-blind, placebo controlled, flexible-dose study. Depress Anxiety. 2004;19(4):234-40. DOI: 10.1002/da.10146
- Baldwin DS, Huusom AKT, Mæhlum E. Escitalopram and paroxetine in the treatment of generalised anxiety disorder. Br J Psychiatry. 2006;189(3):264-72. DOI: 10.1192/bjp.bp.105.012799
- Pollack M, Zaninelli R, Goddard A, McCafferty J, Bellew K, Burnham, DBMK I. Paroxetine in the treatment of generalized anxiety disorder: Results of a placebo-controlled, flexibledosage trial. J Clin Psychiatry. 2001;62(5):350-7. DOI: 10.4088/jcp.v62n0508
- Bandelow B, Chouinard G, Bobes J, Ahokas A, Eggens I, Liu S, et al. Extended-release quetiapine fumarate (quetiapine XR): A once-daily monotherapy effective in generalized anxiety disorder. Data from a randomized, double-blind, placebo-and active-controlled study. Int J Neuropsychopharmacol. 2010;13(3):305-20. DOI: 10.1017/S1461145709990423
- Merideth C, Cutler AJ, She F, Eriksson H. Efficacy and tolerability of extended release quetiapine fumarate monotherapy in the acute treatment of generalized anxiety disorder: A randomized, placebo controlled and active-controlled study. Vol. 27, International Clinical Psychopharmacology. 2012. p. 40-54. DOI: 10.1097/YIC.0b013e32834d9f49
- Lenze EJ, Rollman BL, Shear MK, Dew MA, Pollock BG, Ciliberti C, et al. Escitalopram for older adults with generalized anxiety disorder: A randomized controlled trial. JAMA – J Am Med Assoc. 2009;301(3):295-303. DOI: 10.1001/jama.2008.977
- Bose A, Korotzer A, Gommoll C, Li D. Randomized placebo-controlled trial of escitalopram and venlafaxine XR in the treatment of generalized anxiety disorder. Depress Anxiety. 2008;25(10):854-61. DOI: 10.1002/da.20355
- Durgam S, Gommoll C, Forero G, Nunez R, Tang X, Mathews M, et al. Efficacy and Safety of Vilazodone in Patients With Generalized Anxiety Disorder. Vol. 77, The Journal of Clinical Psychiatry. 2016. p. 1687-94. DOI: 10.4088/JCP.15m09885
- Gommoll C, Forero G, Mathews M, Nunez R, Tang X, Durgam S, et al. Vilazodone in patients with generalized anxiety disorder: A double-blind, randomized, placebo-controlled, flexible-dose study. Vol. 30, International Clinical Psychopharmacology. 2015. p. 297-306. DOI: 10.1097/YIC.0000000000000096
- Gommoll C, Durgam S, Mathews M, Forero G, Nunez R, Tang X, et al. A double-blind, randomized, placebo-controlled, fixed-dose phase iii study of vilazodone in patients with generalized anxiety disorder. En: Depression and Anxiety. 2015. p. 451-9. DOI: 10.1002/da.22365
- Mavranezouli I, Meader N, Cape J, Kendall T. The cost effectiveness of pharmacological treatments for generalized anxiety disorder. PharmacoEconomics. 2013;31(4):317-33. DOI: 10.1007/s40273-013-0031-z
- Bosman RC, Huijbregts KM, Verhaak PF, Ruhé HG, van Marwijk HW, van Balkom AJ, et al. Long-term antidepressant use: a qualitative study on perspectives of patients and GPs in primary care. Br J Gen Pract. octubre de 2016;66(651):e708-19. DOI: 10.3399/bjgp16X686641
- Nicolini H, Bakish D, Duenas H, Spann M, Erickson J, Hallberg C, et al. Improvement of psychic and somatic symptoms in adult patients with generalized anxiety disorder: Examination from a duloxetine, venlafaxine extended-release and placebo-controlled trial. Psychol Med. 2009;39(2):267-76. DOI: 10.1017/S0033291708003401
- Hartford J, Kornstein S, Liebowitz M, Pigott T, Russell J, Detke M, et al. Duloxetine as an SNRI treatment for generalized anxiety disorder: Results from a placebo and activecontrolled trial. Int Clin Psychopharmacol. 2007;22(3):167-74. DOI: 10.1097/YIC.0b013e32807fb1b2
- Alaka K, Noble W, Montejo A, Duenas H, Munshi A, Lenox-Smith A, et al. Efficacy and Safety of Duloxetine in the Treatment of Older Adult Patients With Generalized Anxiety Disorder: a Randomized, Double-Blind, Placebo-Controlled Trial. Int J Geriatr Psychiatry. 2014;29(9):978-86. DOI: 10.1002/gps.4088
- Mahableshwarkar AR, Jacobsen PL, Serenko M, Chen Y. A randomized, double-blind, fixed-dose study comparing the efficacy and tolerability of vortioxetine 2.5 and 10mg in acute treatment of adults with generalized anxiety disorder. Hum Psychopharmacol. 2014;29:64-72. DOI: 10.1002/hup.2371
- Kasper S, Herman B, Nivoli G, Ameringen MV, Petralia A, Mandel FS, et al. Efficacy of pregabalin and venlafaxine-XR in generalized anxiety disorder: results of a double-blind. Int Clin Psychopharmacol. 2009;24(2):87-96. DOI: 10.1097/YIC.0b013e32831d7980
- Allgulander C, Nutt D, Detke M, Erickson J, Spann M, Walker D, et al. A non-inferiority comparison of duloxetine and venlafaxine in the treatment of adult patients with generalized anxiety disorder. J Psychopharmacol (Oxf). 2008;22(4):417-25. DOI: 10.1177/0269881108091588
- Rynn M, Russell J, Erickson J, Detke MJ, Ball S, Dinkel J, et al. Efficacy and safety of duloxetine in the treatment of generalized anxiety disorder: A flexible-dose, progressivetitration, placebo-controlled trial. Depress Anxiety. 2008;25(3):182-9. DOI: 10.1002/da.20271
- Hackett D, Haudiquet V, Salinas E. A method for controlling for a high placebo response rate in a comparison of venlafaxine XR and diazepam in the short-term treatment of patients with generalised anxiety disorder. Eur Psychiatry. 2003;18(4):182-7. DOI: 10.1016/s0924-9338(03)00046-4
- Montgomery SA, Tobias K, Zornberg GL, Kasper S, Pande AC. Efficacy and safety of pregabalin in the treatment of generalized anxiety disorder: A 6-week, multicenter, randomized, double-blind, placebo-controlled comparison of pregabalin and venlafaxine. Vol. 67, Journal of Clinical Psychiatry. 2006. p. 771-82. DOI: 10.4088/JCP.v67n0511
- Koponen H, Allgulander C, Erickson J, Dunayevich E, Pritchett Y, Detke MJ, et al. Efficacy of duloxetine for the treatment of generalized anxiety disorder: implications for primary care physicians. Prim Care Companion J Clin Psychiatry. 2007;9(2):100-7. DOI: 10.4088/pcc.v09n0203
- Lenox-Smith AJ, Reynolds A. A double-blind, randomised, placebo controlled study of venlafaxine XL in patients with generalised anxiety disorder in primary care. Br J Gen Pract J R Coll Gen Pract. 2003;53(495):772-7.
- Allgulander C, Hackett D, Salinas E. Venlafaxine extended release (ER) in the treatment of generalised anxiety disorder: twenty-four-week placebo-controlled dose-ranging study. Br J Psychiatry J Ment Sci. julio de 2001;179:15-22. DOI: 10.1192/bjp.179.1.15
- Gelenberg AJ, Lydiard RB, Rudolph RL, Aguiar L, Haskins JT, Salinas E. Efficacy of venlafaxine extended-release capsules in nondepressed outpatients with generalized anxiety disorder: A 6-month randomized controlled trial. JAMA. junio de 2000;283(23):3082-8. DOI: 10.1001/jama.283.23.3082
- Nimatoudis I, Zissis NP, Kogeorgos J, Theodoropoulou S, Vidalis A, Kaprinis G. Remission rates with venlafaxine extended release in Greek outpatients with generalized anxiety disorder. A double-blind, randomized, placebo controlled study. Int Clin Psychopharmacol. noviembre de 2004;19(6):331-6. DOI: 10.1097/00004850-200411000-00003
- Wu WY, Wang G, Ball SG, Desaiah D, Ang QQ. Duloxetine versus placebo in the treatment of patients with generalized anxiety disorder in China. Chin Med J (Engl). 2011;124(20):3260-8.
- Davidson J, DuPont R, Hedges D, Haskins J. Efficacy, safety, and tolerability of venlafaxine extended release and buspirone in outpatients with generalized anxiety disorder. J Clin Psychiatry. 1999;60(8):528-35. DOI: 10.4088/jcp.v60n0805
- Rickels K, Mangano R, Khan A. A double-blind, placebo-controlled study of a flexible dose of venlafaxine ER in adult outpatients with generalized social anxiety disorder. J Clin Psychopharmacol. octubre de 2004;24(5):488-96. DOI: 10.1097/01.jcp.0000138764.31106.60
- Rickels K, Pollack MH, Sheehan DV, Haskins JT. Efficacy of extended-release Venlafaxine in nondepressed outpatients with generalized anxiety disorder. 2000.
- Mahableshwarkar AR, Jacobsen PL, Chen Y, Simon JS. A randomised, double-blind, placebo-controlled, duloxetine-referenced study of the efficacy and tolerability of vortioxetine in the acute treatment of adults with generalised anxiety disorder. Int J Clin Pract. 2014;68(1):49-59. DOI: 10.1111/ijcp.12328
- Stein DJ, Ahokas AA, De Bodinat C. Efficacy of agomelatine in generalized anxiety disorder: A randomized, double-blind, placebo-controlled study. J Clin Psychopharmacol. 2008;28(5):561-6. DOI: 10.1097/JCP.0b013e318184ff5b
- Stein DJ, Ahokas A, Jarema M, Avedisova AS, Vavrusova L, Chaban O, et al. Efficacy and safety of agomelatine (10 or 25 mg/day) in non-depressed out-patients with generalized anxiety disorder: A 12-week, double-blind, placebo-controlled study. Eur Neuropsychopharmacol. 2017;27(5):526-37. DOI: 10.1016/j.euroneuro.2017.02.007
- Bidzan L, Mahableshwarkar AR, Jacobsen P, Yan M, Sheehan DV. Vortioxetine (Lu AA21004) in generalized anxiety disorder: Results of an 8-week, multinational, randomized, double-blind, placebo-controlled clinical trial. Eur Neuropsychopharmacol. 2012;22(12):847-57. DOI: 10.1016/j.euroneuro.2012.07.012
- Rothschild AJ, Mahableshwarkar AR, Jacobsen P, Yan M, Sheehan DV. Vortioxetine (Lu AA21004) 5mg in generalized anxiety disorder: Results of an 8-week randomized, double-blind, placebo-controlled clinical trial in the United States. Eur Neuropsychopharmacol. 2012;22(12):858-66. DOI: 10.1016/j.euroneuro.2012.07.011
- O’Mahony D, Cherubini A, Guiteras AR, Denkinger M, Beuscart JB, Onder G, et al. STOPP/START criteria for potentially inappropriate prescribing in older people: version 3. Eur Geriatr Med. 31 de mayo de 2023;14(4):625-32. DOI: 10.1007/s41999-023-00777-y
- Rickels K, DeMartinis N, Aufdembrinke B. A double-blind, placebo-controlled trial of abecarnil and diazepam in the treatment of patients with generalized anxiety disorder. J Clin Psychopharmacol. 2000;20(1):12-8. DOI: 10.1097/00004714-200002000-00004
- Brown GG, Ostrowitzki S, Stein MB, von Kienlin M, Liu TT, Simmons A, et al. Temporal profile of brain response to alprazolam in patients with generalized anxiety disorder. Psychiatry Res – Neuroimaging. 2015;233(3):394-401. DOI: 10.1016/j.pscychresns.2015.06.016
- McLeod D, Hoehn-Saric R, Porges S, Zimmerli W. Effects of alprazolam and imipramine on parasympathetic cardiac control in patients with generalized anxiety disorder. Psychopharmacology (Berl). 1992;107(4):535-40. DOI: 10.1007/BF02245268
- Rickels K, Schweizer E, DeMartinis N, Mandos L, Mercer C. Gepirone and diazepam in generalized anxiety disorder: a placebo-controlled trial. J Clin Psychopharmacol. 1997;17(4):272-7. DOI: 10.1097/00004714-199708000-00006
- Cutler N, Sramek J, Keppel Hesselink J, Krol A, Roeschen J, Rickels K, et al. A double-blind, placebo-controlled study comparing the efficacy and safety of ipsapirone versus lorazepam in patients with generalized anxiety disorder: A prospective multicenter trial. J Clin Psychopharmacol. 1993;13(6):429-37. DOI: 10.1097/00004714-199312000-00009
- Enkelmann R. Alprazolam versus buspirone in the treatment of outpatients with generalized anxiety disorder. Psychopharmacology (Berl). 1991;105:428. DOI: 10.1007/BF02244440
- Fontaine R, Mercier P, Beaudry P, Annable L, Chouinard G. Bromazepam and lorazepam in generalized anxiety: a placebo‐controlled study with measurement of drug plasma concentrations. Acta Psychiatr Scand. 1986;74(5):451-8. DOI: 10.1111/j.1600-0447.1986.tb06268.x
- Fontaine R, Annable L, Chouinard G, Ogilvie R. Bromazepam and Diazepam in Generalized Anxiety. J Clin Psychopharmacol. 1983;3(2):80-7. DOI: 10.1097/00004714-198304000-00005
- Kragh-Sorensen P, P. Holm, C. Fynboe, E. Schaumburg, B. Andersen, P. Bech, et al. Bromazepam in generalized anxiety – Randomized, multi-practice comparisons with both chlorprothixene and placebo. Psychopharmacology (Berl). 1990;100(3):383-6. DOI: 10.1007/BF02244611
- Pecknold J, Matas M, Howarth B, Ross C, Swinson R, Vezeau C, et al. Evaluation of buspirone as an antianxiety agent: Buspirone and diazepam versus placebo. Can J Psychiatry. 1989;34(8):766-71. DOI: 10.1177/070674378903400804
- Fontaine R, Beaudry P, Beauclair L, Chouinard G. Comparison of withdrawal of buspirone and diazepam: a placebo controlled study. Prog Neuropsychopharmacol Biol Psychiatry. 1987;11(2-3):189-97. DOI: 10.1016/0278-5846(87)90059-5
- Möller HJ, Volz HP, Reimann IW, Stoll KD. Opipramol for the treatment of generalized anxiety disorder: A placebo-controlled trial including an alprazolam-treated group. J Clin Psychopharmacol. 2001;21(1):59-65. DOI: 10.1097/00004714-200102000-00011
- Rickels K, Pollack MH, Feltner DE, Lydiard RB, Zimbroff DL, Bielski RJ, et al. Pregabalin for treatment of generalized anxiety disorder: a 4-week, multicenter, double-blind, placebo-controlled trial of pregabalin and alprazolam. Arch Gen Psychiatry. 2005;62(9):1022-30. DOI: 10.1001/archpsyc.62.9.1022
- Pourmotabbed T, Mcleod DR, Hoehn-Saric R, Hipsley P, Greenblatt DJ. Treatment, Discontinuation, and Psychomotor Effects of Diazepam in Women With Generalized Anxiety Disorder. J Clin Psychopharmacol. 1996;16(3):202-7. DOI: 10.1097/00004714-199606000-00002
- Ross C, Matas M. A clinical trial of buspirone and diazepam in the treatment of generalized anxiety disorder. Can J Psychiatry. 1987;32(5):351-5. DOI: 10.1177/070674378703200505
- Feltner D, Crockatt J, Dubovsky S, Cohn C, Shrivastava R, Targum S, et al. A randomized, double-blind, placebo-controlled, fixed-dose, multicenter study of pregabalin in patients with generalized anxiety disorder. J Clin Psychopharmacol. 2003;23(3):240-9. DOI: 10.1097/01.jcp.0000084032.22282.ff
- Fresquet A, Sust M, Lloret A, Murphy MF, Carter FJ, Campbell GM, et al. Efficacy and safety of lesopitron in outpatients with generalized anxiety disorder. Ann Pharmacother. 2000;34(2):147-53. DOI: 10.1345/aph.19041
- Pande AC, Crockatt JG, Feltner DE, Janney C a, Smith WT, Weisler R, et al. Pregabalin in Generalized Anxiety Disorder: A Placebo-Controlled Trial. Am J Psychiatry. 2003;160:533-40. DOI: 10.1176/appi.ajp.160.3.533
- Ansseau M, Olié JP, von Frenckell R, Jourdain G, Stehle B, Guillet P. Controlled comparison of the efficacy and safety of four doses of suriclone, diazepam, and placebo in generalized anxiety disorder. Psychopharmacology (Berl). 1991;104:439-43. DOI: 10.1007/BF02245646
- Schmitt R, Gazalle FK, Lima MSD, Cunha A, Souza J, Kapczinski F, et al. The efficacy of antidepressants for generalized anxiety disorder : a systematic review and meta-analyse. Rev Bras Psiquiatr. 2005;27(1516-4446 (Print)):18-24. DOI: 10.1590/S0101-81082009000300007
- Crowe SF, Stranks EK. The Residual Medium and Long-term Cognitive Effects of Benzodiazepine Use: An Updated Meta-analysis. Arch Clin Neuropsychol. 1 de noviembre de 2018;33(7):901-11. DOI: 10.1093/arclin/acx120
- Dubovsky SL, Marshall D. Benzodiazepines Remain Important Therapeutic Options in Psychiatric Practice. Psychother Psychosom. 2022;91(5):307-34. DOI: 10.1159/000524400
- Edinoff AN, Nix CA, Hollier J, Sagrera CE, Delacroix BM, Abubakar T, et al. Benzodiazepines: Uses, Dangers, and Clinical Considerations. Neurol Int. 10 de noviembre de 2021;13(4):594-607. DOI: 10.3390/neurolint13040059
- Cook JM, Marshall R, Masci C, Coyne JC. Physicians’ Perspectives on Prescribing Benzodiazepines for Older Adults: A Qualitative Study. J Gen Intern Med. marzo de 2007;22(3):303-7. DOI: 10.1007/s11606-006-0021-3
- Loane C, Politis M. Buspirone: What is it all about? Brain Res. junio de 2012;1461:111-8. DOI: 10.1016/j.brainres.2012.04.032
- Delle Chiaie R, Pancheri P, Casacchia M, Stratta P, Kotzalidis GD, Zibellini M. Assessment of the efficacy of buspirone in patients affected by generalized anxiety disorder, shifting to buspirone from prior treatment with lorazepam: a placebo-controlled, double-blind study. J Clin Psychopharmacol. febrero de 1995;15(1):12-9. DOI: 10.1097/00004714-199502000-00003
- Lader M, Scotto JC. A multicentre double-blind comparison of hydroxyzine, buspirone and placebo in patients with generalized anxiety disorder. Psychopharmacology (Berl). octubre de 1998;139(4):402-6. DOI: 10.1007/s002130050731
- Pohl RB, Feltner DE, Fieve RR, Pande AC. Efficacy of pregabalin in the treatment of generalized anxiety disorder: Double-blind, placebo-controlled comparison of BID versus TID dosing. J Clin Psychopharmacol. 2005;25(2):151-8. DOI: 10.1097/01.jcp.0000155820.74832.b0
- Khan A, Joyce M, Atkinson S, Eggens I, Baldytcheva I, Eriksson H. A randomized, double-blind study of once-daily extended release quetiapine fumarate (quetiapine XR) monotherapy in patients with generalized anxiety disorder. J Clin Psychopharmacol. agosto de 2011;31(4):418-28. DOI: 10.1097/JCP.0b013e318224864d
- CIMA – Ficha técnica Quetiapina 25 mg [Internet]. [citado 29 de junio de 2023]. Disponible en: https://cima.aemps.es/cima/dochtml/ft/69805
- Krysta K, Murawiec S, Warchala A, Zawada K, Cubała WJ, Wiglusz MS, et al. Modern indications for the use of opipramol. Psychiatr Danub. 2015;27 Suppl 1:S435-437.
- Stubbs B, Vancampfort D, Hallgren M, Firth J, Veronese N, Solmi M, et al. EPA guidance on physical activity as a treatment for severe mental illness: a meta-review of the evidence and Position Statement from the European Psychiatric Association (EPA), supported by the International Organization of Physical Therapists in Mental Health (IOPTMH). Eur Psychiatry J Assoc Eur Psychiatr. octubre de 2018;54:124-44. DOI: 10.1016/j.eurpsy.2018.07.004
- Heissel A, Heinen D, Leonie-Brokmeier L, Skarabis N, Kangas M, Vancampfort D, et al. Exercise as medicine for depressive symptoms? A systematic review and meta-analysis with meta-regression. Br J Sports Med. 1 de febrero de 2023;bjsports-2022-106282. DOI: 10.1136/bjsports-2022-106282
- Chong TWH, Kootar S, Wilding H, Berriman S, Curran E, Cox KL, et al. Exercise interventions to reduce anxiety in mid-life and late-life anxiety disorders and subthreshold anxiety disorder: a systematic review. Ther Adv Psychopharmacol [Internet]. enero de 2022 [citado 22 de agosto de 2024];12. Disponible en: http://journals.sagepub.com/doi/10.1177/20451253221104958 DOI: 10.1177/20451253221104958
- Herring MP, Jacob ML, Suveg C, Dishman RK, O’Connor PJ. Feasibility of exercise training for the short-term treatment of generalized anxiety disorder: A randomized controlled trial. Psychother Psychosom. 2012;81(1). DOI: 10.1159/000327898
- Barić H, Đorđević V, Cerovečki I, Trkulja V. Complementary and Alternative Medicine Treatments for Generalized Anxiety Disorder: Systematic Review and Meta-analysis of Randomized Controlled Trials. Adv Ther. 2018;35(3):261-88. DOI: 10.1007/s12325-018-0680-6
- World Health Organization. Mental Health Gap Action Programme (mhGAP) guideline for mental, neurological and substance use disorders. Geneva; 2023.
- Martland R, Mondelli V, Gaughran F, Stubbs B. Can high intensity interval training improve health outcomes among people with mental illness? A systematic review and preliminary meta-analysis of intervention studies across a range of mental illnesses. Vol. 263, Journal of Affective Disorders. 2020. DOI: 10.1016/j.jad.2019.11.039
- Mao JJ, Xie SX, Keefe JR, Soeller I, Li QS, Amsterdam JD. Long-term chamomile (Matricaria chamomilla L.) treatment for generalized anxiety disorder: A randomized clinical trial. Phytomedicine. 2016;23(14). DOI: 10.1016/j.phymed.2016.10.012
- Amsterdam JD, Li Y, Soeller I, Rockwell K, Mao JJ, Shults J. A randomized, double-blind, placebo-controlled trial of oral matricaria recutita (chamomile) extract therapy for generalized anxiety disorder. J Clin Psychopharmacol. agosto de 2009;29(4):378-82. DOI: 10.1097/JCP.0b013e3181ac935c
- Viola H, Wasowski C, Levi de Stein M, Wolfman C, Silveira R, Dajas F, et al. Apigenin, a component of Matricaria recutita flowers, is a central benzodiazepine receptors-ligand with anxiolytic effects. Planta Med. junio de 1995;61(3):213-6. DOI: 10.1055/s-2006-958058
- Avallone R, Zanoli P, Puia G, Kleinschnitz M, Schreier P, Baraldi M. Pharmacological profile of apigenin, a flavonoid isolated from Matricaria chamomilla. Biochem Pharmacol. 1 de junio de 2000;59(11):1387-94. DOI: 10.1016/s0006-2952(00)00264-1
- Hieu TH, Dibas M, Surya Dila KA, Sherif NA, Hashmi MU, Mahmoud M, et al. Therapeutic efficacy and safety of chamomile for state anxiety, generalized anxiety disorder, insomnia, and sleep quality: A systematic review and meta-analysis of randomized trials and quasi-randomized trials. Phytother Res PTR. junio de 2019;33(6):1604-15. DOI: 10.1002/ptr.6349
- Akhondzadeh S, Naghavi HR, Vazirian M, Shayeganpour A, Rashidi H, Khani M. Passionflower in the treatment of generalized anxiety: a pilot double-blind randomized controlled trial with oxazepam. J Clin Pharm Ther. 2001;26(5):363-7. DOI: 10.1046/j.1365-2710.2001.00367.x
- Andreatini R, Sartori VA, Seabra MLV, Leite JR. Effect of valepotriates (valerian extract) in generalized anxiety disorder: A randomized placebo-controlled pilot study. Phytother Res. 2002;16(7). DOI: 10.1002/ptr.1027
- Herrera-Arellano A, Jiménez-Ferrer E, Zamilpa A, Morales-Valdéz M, García-Valencia CE, Tortoriello García J. Efficacy and tolerability of a standardized herbal product from Galphimia glauca on generalized anxiety disorder. A randomized, double-blind clinical trial controlled with lorazepam. Planta Med. 2007;73(8). DOI: 10.1055/s-2007-981539
- Herrera-Arellano A, Jiménez-Ferrer JE, Zamilpa A, García-Alonso G, Herrera-Alvarez S, Tortoriello J. Therapeutic Effectiveness of Galphimia glauca vs. Lorazepam in Generalized Anxiety Disorder. A Controlled 15-Week Clinical Trial. Planta Med. 2012;78:1529-35. DOI: 10.1055/s-0032-1315110
- Connor KM, Davidson JRT. A placebo-controlled study of Kava kava in generalized anxiety disorder. Int Clin Psychopharmacol. 2002;17(4):185-8. DOI: 10.1097/00004850-200207000-00005
- Sarris J, Kavanagh DJ, Byrne G, Bone KM, Adams J, Deed G. The Kava Anxiety Depression Spectrum Study (KADSS): A randomized, placebo-controlled crossover trial using an aqueous extract of Piper methysticum. Psychopharmacology (Berl). 2009;205(3). DOI: 10.1007/s00213-009-1549-9
- Sarris J, Stough C, Bousman CA, Wahid ZT, Murray G, Teschke R, et al. Kava in the treatment of generalized anxiety disorder: A double-blind, randomized, placebo-controlled study. J Clin Psychopharmacol. 2013;33(5). DOI: 10.1097/JCP.0b013e318291be67
- Kasper S, Gastpar M, Müller WE, Volz HP, Möller HJ, Schläfke S, et al. Lavender oil preparation Silexan is effective in generalized anxiety disorder – A randomized, double-blind comparison to placebo and paroxetine. Int J Neuropsychopharmacol. 2014;17(6). DOI: 10.1017/S1461145714000017
- Woelk H, Schläfke S. A multi-center, double-blind, randomised study of the Lavender oil preparation Silexan in comparison to Lorazepam for generalized anxiety disorder. Phytomedicine. 2010;17(2). DOI: 10.1016/j.phymed.2009.10.006
- Yang QZ, Yang H, Fan ZL, Huang XP, Zhou XY. Effective observation of Jiuweizhenxin Granula and Tandospirone in the treatment of generalized anxiety disorder. China Pharm. 2013;22:99-100.
- Ji FF. Clinical study on the treatment of generalized anxiety disorder with combination of buspirone and Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. China Pharm. 2015;1355-7.
- Guo LC, Dong XG, Zeng DZ, Wang BH. Clinical observation on 50 cases of generalized anxiety disorder treated with Jiuwei Zhenxin Granula combining with Buspirone. Chin J Tradit Med Sci Technol. 2012;19:568-9.
- Liu ZH. Control study of Jiuwei Zhenxin Granula and Buspirone in the treatment of generalized anxiety disorder. J Psychiatry. 2013;26:452-3.
- Wang YJ, Chen DF, Wang CY. Efficacy and safety of Jiuwei Zhenxin Keli in treatment of generalized anxiety disorder: A multi-center randomized double-blind controlled trial. Chin Ment Health J. 2013;27(2). DOI: 10.3969/j.issn.1000-6729.2013.02.009
- Pan YY, Wang YY, Liu Y. Effects of Jiuwei Zhenxin essence granules on oxidative stress in patients with generalized anxiety disorder. J Mod Integr Med. 2016;36:4044-6.
- Zhang DF, Zeng DZ, Hu YL, Wang BH. Clinical observation on 40 cases of generalized anxiety disorder treated with Jiuwei Zhenxin Granula combining with Buspirone. Guid J Tradit ChineseMedicine Pharm. 2012;18:30-2.
- Wu XF, Lan KR, Ji LY. Clinical observation on 30 cases of generalized anxiety disorder treated with Jiuwei Zhenxin Granula. China Pharm. 2012;21:106-7.
- Wang S, Zhao LL, Qiu XJ, Wang DS, Tang T, Luo JK, et al. Efficacy and Safety of a Formulated Herbal Granula, Jiu Wei Zhen Xin, for Generalized Anxiety Disorder: A Meta-Analysis. Evid Based Complement Alternat Med. 2018;7(2018):9090181. DOI: 10.1155/2018/9090181
- Ren L, Guo P, Gang S, al E. Clinical observation on 33 cases of generalized anxiety disorder treated with Jiuweizhenxin Granula. Med Her. 2015;1:64-6.
- Zhang HG, Zhang XH, Cheng M, Wu WL, Wang CY. Clinical effect of Paroxetine and Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. China J Mod Med. 2012;22:37-40.
- Liang J. Clinical observation of Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. J China Pharm. 2014;2078-9.
- Liang J. Clinical observation of Jiuweizhenxin Granula in the treatment of generalized anxiety disorder. Chin J Pharmacoepidemiol. 2012;21:381-2.
- Ren Y, Hu H. Clinical observation on 30 cases of female generalized anxiety disorder treated with Jiuweizhenxin Granula of cardiosplenic asthenia. Hunan J Tradit Chin Med. 2015;8:59-60.
- Kwon CY, ji Choi E, weon Suh H, Chung SY, Kim JW. Oriental herbal medicine for generalized anxiety disorder: A systematic review of randomized controlled trials. Eur J Integr Med. 2018;20(April):36-62. DOI: 10.1016/j.eujim.2018.04.003
- Park DM, Kim SH, Park YC, Kang WC, Lee SR, Jung IC. The comparative clinical study of efficacy of Gamisoyo-San (Jiaweixiaoyaosan) on generalized anxiety disorder according to differently manufactured preparations: Multicenter, randomized, double blind, placebo controlled trial. J Ethnopharmacol. 2014;158(PART A). DOI: 10.1016/j.jep.2014.10.024
- Hou JC. Clinical Study on Treatment of Generalized Anxiety Disorder(syndrome of Liver Qi Depression or Hyperactive Heart Fire) with Ganlian Bu Ping Granule [PhD Thesis]. Changchun University of Traditional Chinese Medeicine; 2009.
- Li QY. Particles in the Treatment of Generalized Anxiety Disorder (Yin Xun Yang Kang, Xin Shen Bu Ning Zheng) Clinical Study [PhD Thesis]. Hubei College of Traditional Chinese Medicine; 2009.
- Feng GK, Chen YY, Li LJ, al E. Clinical research of Chailong jieyu pill in treating generalized anxiety disorder. J Nanjing Univ Tradit Chin Med. 2015;31(3):214-7. DOI: 10.14148/j.issn.1672-0482.2015.0214
- Grupo de trabajo sobre implementación de GPC. Implementación de guías de Práctica Clínica en el Sistema Nacional de Salud. Manual Metodológico [Internet]. Madrid: Ministerio de Sanidad y Política Social; Zaragoza: Instituto Aragonés de Ciencias de la Salud (IACS). Disponible en: [www.guiasalud.es]; 2009. Disponible en: https://portal.guiasalud.es/wp-content/uploads/2019/01/manual_implementacion.pdf DOI: 9788461344291
- Donabedian A. Explorations in Quality Assessment and Monitoring. In: Ann Arbor M (ed). The Definition of Quality and Approaches to Its Assessment. Vol 1. Health Adm. 1980.