9.1. Tratamiento psicológico
Pregunta a responder:
- ¿Cuál es el tratamiento psicológico más efectivo en el tratamiento de la depresión mayor en la infancia y la adolescencia?
Según la European Association for Psychotherapy (EAP) (171), se define la psicoterapia como un tratamiento o intervención terapéutica integral, deliberada y planificada, basada en una formación amplia y específica en alteraciones del comportamiento, enfermedades o necesidades más amplias de desarrollo personal, relacionadas con causas y factores psicosociales y psicosomáticos. Para ello utiliza métodos psicoterapéuticos científicos, en una interacción de uno o varios individuos con uno o varios psicoterapeutas, con el objetivo de mitigar o eliminar los síntomas, cambiar actitudes y patrones de comportamiento alterados, y favorecer un proceso de madurez, desarrollo, salud mental y bienestar.
Las intervenciones psicoterapéuticas para la depresión en la infancia y adolescencia incluyen diversas técnicas, que se diferencian en aspectos como su base teórica, tipo de actividades y tareas, duración y frecuencia del tratamiento, además de diferentes formatos de aplicación: individual, familiar o grupal.
Todo ello les confiere un carácter especial que dificulta los estudios acerca de su eficacia, sesga sus resultados y reduce el tamaño del efecto en los meta análisis, ya que implica: variabilidad en la aplicación de una misma intervención, dificultades en el control de las variables del terapeuta (entrenamiento, experiencia clínica), dificultad en realizar estudios de doble ciego, y en la replicación de los resultados debido a la heterogeneidad de las muestras y diversidad de los instrumentos y variables de medida.
El objetivo de esta revisión fue determinar cuál es la psicoterapia o intervención psicológica más eficaz en el tratamiento de la depresión en la infancia y la adolescencia. Para ello se ha revisado y actualizado la revisión análoga realizada por el NICE (21).
Evidencia científica
La guía del NICE publicada en el año 2015 incluyó 40 estudios que evaluaron la efectividad de las diferentes intervenciones psicológicas (21). La presente actualización añadió 3 nuevos ECA: McCauley et al. (172) que evaluó un programa de activación conductual; Rohde et al. (173) sobre la terapia cognitivo-conductual grupal y Dietz et al. (174) que se centró en evaluar el papel de la terapia interpersonal familiar en preadolescentes. También se incluyó un metanálisis en red (175) y una revisión sistemática que evaluó la eficacia del tratamiento psicológico en niños (176).
Las comparaciones analizadas fueron:
- Terapia Cognitivo-conductual (TCC) individual:
- vs. Control.
- vs. Tratamiento habitual.
- vs. Terapia familiar.
- vs. Terapia de apoyo no directiva.
- vs. Relajación.
- TCC computarizada:
- vs. Control.
- vs. Tratamiento habitual.
- TCC grupal:
- vs. Control.
- vs. Tratamiento habitual.
- vs. Autoayuda guiada.
- vs. Terapia de apoyo no directiva.
- vs. Automodelado.
- vs. Relajación.
- vs. TCC grupal + sesiones a padres.
- TCC grupal + sesiones a padres vs. Control.
- Terapia Familiar (TF):
- vs. Control.
- vs. Tratamiento habitual.
- vs. Terapia de apoyo no directiva.
- vs. Terapia psicodinámica.
- Terapia Interpersonal (TIP):
- vs. Control.
- vs. Tratamiento habitual.
- vs. TCC
- vs. Terapia dea apoyo no directiva.
- Terapia Psicodinámina vs. Terapia Familiar
- Activación conductual vs. TCC/Terapia interpersonal (TIP)
- Terapia de apoyo no directiva:
- vs. Control.
- vs. Autoayuda guiada.
- Autoayuda guiada vs. Control
- Automodelado vs. Control
- Relajación:
- vs. Control.
- vs. Automodelado.
9.1.1. Terapia cognitivo-conductual
El modelo cognitivo-conductual constituye hoy en día la modalidad psicoterapéutica más estudiada e investigada en el campo de la psicología. Dentro de este modelo destaca la Terapia Cognitiva, la cual supone una evolución del mismo, iniciada por Albert Ellis y consolidada por Aron Beck a finales de los años 70, y que es la intervención que ha mostrado mayor utilidad en el tratamiento de la depresión.
Este abordaje terapéutico incluye una serie de técnicas de intervención que se podrían resumir en: técnicas conductuales (activación conductual, técnicas de afrontamiento), técnicas emotivas y técnicas de reestructuración cognitiva.
Es una terapia centrada en el presente, cuyo eje principal es la asunción de que la depresión está mediada por la percepción errónea de los sucesos y por el déficit de habilidades.
La Terapia Cognitivo – Conductual ha demostrado su eficacia en el tratamiento de la depresión moderada en adultos, con resultados similares a los obtenidos con tratamiento farmacológico (177). En niños y adolescentes no difiere ni en la lógica ni en los elementos terapéuticos esenciales de la empleada en adultos, pero como es esperable, los procedimientos terapéuticos se adaptan a su edad.
Asimismo, la TCC puede adoptar diversos formatos: individual, grupal o familiar, y recientemente se han desarrollado estrategias que pretenden mejorar el acceso a la psicoterapia a través del uso de las nuevas tecnologías, entre las que la más importante quizás sea la terapia cognitivo-conductual computarizada.
TCC individual
TCC individual vs. Control
muy baja
TCC individual vs. Tratamiento habitual
muy baja
TCC individual vs. Terapia Familiar
Un único ECA evaluó la TCC individual en comparación con la Terapia Familiar. Aunque algunos resultados fueron favorables a la TCC (estado funcional y síntomas depresivos) solo se encontraron diferencias estadísticamente significativas en el porcentaje de remisión postratamiento (66 pacientes) (RR 1,95 ; IC 95 % 1,05 a 3,63) (21).
muy baja
TCC individual vs. Terapia de apoyo no directiva
Cuatro ECA evaluaron la TCC individual en comparación con la Terapia de apoyo no directiva. La TCC obtuvo mejores resultados en el estado funcional (CGAS) (1 ECA, 68 pacientes), en la presencia de síntomas depresivos (BDI) (1 ECA, 68 pacientes), en el número de pacientes con remisión (4 ECA, 398 pacientes) y en la presencia de ideación suicida (K-SADS-PE) (1 ECA, 68 pacientes), en todos los casos postratamiento y sin diferencias estadísticamente significativas. Por contra, la TCC obtuvo peor resultado que la Terapia de apoyo no directiva en el número de pacientes con remisión a los 6-9 meses (1 ECA, 56 pacientes), aunque sin significación estadística (21).
muy baja
TCC individual vs. Relajación
Un único ECA evaluó la TCC frente a la Relajación. La TCC obtuvo mejores resultados en todas las variables analizadas:
valoración del estado funcional (GAF) pos-tratamiento (53 pacientes) y a los 6-9 meses (48 pacientes), presencia de síntomas depresivos (MFQ-C) postratamiento (53 pacientes) y a los 6-9 meses (48 pacientes), remisión postratamiento (48 pacientes) y a los 6-9 meses (43 pacientes) y abandono por cualquier motivo (53 pacientes). Las únicas diferencias estadísticamente significativas a favor de la TCC fueron en la presencia de síntomas depresivos (12,5 puntos menos en la escala MFQ-C) y en la remisión postratamiento (RR 2,6; IC 95 % 1,1 a 6,16) (21).
muy baja
En resumen, no existe evidencia concluyente sobre la efectividad de la TCC individual. Aunque en general existe una tendencia favorable a la intervención, solo se han obtenido resultados estadísticamente significativos frente al tratamiento habitual, la terapia familiar y la relajación en las variables estado funcional, remisión, y remisión y síntomas depresivos, respectivamente (en todos los casos postratamiento).
TCC computarizada
TCC computarizada vs. Control
Se incluyeron dos ECA que evaluaron la TCC computarizada en comparación con estar en lista de espera (control o no tratamiento). La presencia de síntomas depresivos se evaluó en dos estudios (60 pacientes), obteniendo la TCC computarizada mejor resultado estadísticamente significativo que el control. La TCC computarizada también obtuvo mejores resultados que el control, con un mayor número de pacientes que alcanzaron la remisión y con menos abandonos por cualquier motivo, aunque en ambos casos sin significación estadística (21).
muy baja
TCC computarizada vs. Tratamiento habitual
Únicamente un ECA (187 pacientes) evaluó la TCC computarizada en comparación con el tratamiento habitual (incluía sesiones presenciales con psicólogos clínicos o servicios escolares de ayuda). La intervención obtuvo mejores resultados en la presencia de síntomas depresivos y peores en el número de abandonos por cualquier motivo, aunque en ambos casos sin diferencias estadísticamente significativas entre los grupos (21).
baja
Globalmente la evidencia sobre la efectividad de la TCC computarizada en comparación con la lista de espera o el tratamiento habitual es limitada. Aunque existe cierta evidencia de efectividad en el nivel de síntomas depresivos, no existe evidencia concluyente en el resto de variables analizadas.
TCC grupal
TCC grupal vs. Control
Un total de 13 ECA (14 publicaciones) evaluaron la TCC grupal frente a un grupo control (estar en lista de espera). La intervención obtuvo mejores resultados que el control, siendo la diferencia estadísticamente significativa en las variables estado funcional (GAF) (1 ECA, 64 pacientes), en síntomas depresivos postratamiento (varias escalas) (13 ECA, 887 pacientes) y en el porcentaje de pacientes con remisión postratamiento (1 ECA, 30 pacientes). No hubo diferencias entre grupos en la presencia de síntomas depresivos a 6-9 y 12-24 meses (7 ECA con 1187 pacientes y 3 ECA con 848 pacientes, respectivamente) ni en el número de abandonos por cualquier motivo (1 ECA, 46 pacientes) (21).
muy baja
TCC grupal vs. Tratamiento habitual
Un total de 4 ECA (5 publicaciones) evaluaron la TCC grupal frente al tratamiento habitual (que podía incluir tratamiento antidepresivo farmacológico o de otro tipo). La intervención obtuvo mejor resultado que el tratamiento habitual en síntomas depresivos postratamiento (DEM 0,20 menos; 4 ECA, 808 pacientes) y peor en el número de abandonos (RR 5,11; IC 95 % 1,84 a 14,18; 1 ECA, 150 pacientes), ambos de forma estadísticamente significativa. No hubo diferencias entre grupos en la valoración del estado funcional (GAF) (postratamiento, a 6-9 y a 12-24 meses), en la presencia de síntomas depresivos (varias escalas) a 6-9 y 12-24 meses, ni en la ideación suicida (K-SADS) postratamiento y a 12-24 meses (21).
baja
TCC grupal vs. Autoayuda guiada
Dos ECA evaluaron la TCC grupal frente a la Autoayuda guiada, obteniendo la primera mejor resultado en síntomas depresivos (varias escalas) postratamiento (2 ECA, 423 pacientes), a los 6-9 meses (2 ECA, 423 pacientes) y a los 12-24 meses (1 ECA, 169 pacientes), con diferencias estadísticamente significativas en la primera de las variables (21).
baja
TCC grupal vs. Terapia de apoyo no directiva
Un ECA evaluó la TCC grupal frente a la Terapia de apoyo no directiva. La TCC grupal obtuvo mejor resultado en síntomas depresivos (BDI) postratamiento y a los 6-9 y 12-24 meses (1 ECA, 177 pacientes), con diferencia estadísticamente significativa únicamente postratamiento (DM 3,9 puntos menos) (21).
baja
TCC grupal vs. Automodelado
Un ECA de 34 pacientes evaluó la TCC grupal frente a la técnica de Automodelado, sin que se observase un efecto concluyente sobre la presencia de síntomas depresivos (CDI) postratamiento (21).
muy baja
TCC grupal vs. Relajación
Dos ECA con 48 pacientes evaluaron la TCC grupal frente a la Relajación, sin que el resultado sobre la presencia de síntomas depresivos (varias escalas) postratamiento tuviese un efecto concluyente (21).
muy baja
TCC grupal vs. TCC grupal + sesiones a padres
Un total de 2 ECA evaluaron la TCC grupal, frente a la TCC grupal + sesiones a padres. La TCC grupal sola obtuvo mejor resultado que la TCC grupal asociada a sesiones a padres en la valoración del estado funcional (GAF) (1 ECA, 69 pacientes), en la presencia de síntomas depresivos postratamiento (BDI) (2 ECA, 104 pacientes) y en el número de remisiones (1 ECA, 35 pacientes), aunque sin diferencias estadísticamente significativas. Por contra, la TCC grupal asociada a sesiones a padres obtuvo mejor resultado que la TCC grupal sola en la presencia de síntomas depresivos (BDI) a los 6-9 meses (1 ECA, 30 pacientes) y a los 12-24 meses (1 ECA, 20 pacientes), aunque también sin diferencias estadísticamente significativas (21).
muy baja
TCC grupal + sesiones a padres vs. Control
Un total de 2 ECA evaluaron la TCC grupal + sesiones a padres frente a un grupo control. La intervención obtuvo mejor resultado, aunque sin diferencias estadísticamente significativas, en la valoración del estado funcional (GAF) (1 ECA, 59 pacientes), en la presencia de síntomas depresivos (BDI) postratamiento (2 ECA, 92 pacientes) y en el número de remisiones postratamiento (1 ECA, 33 pacientes) (21).
baja
En resumen: en cuanto a la variable síntomas depresivos postratamiento, la TCC grupal ha mostrado ser significativamente más beneficiosa que el grupo control, tratamiento habitual, la terapia de apoyo no directiva o la autoayuda guiada. La TCC grupal también ha resultado ser más beneficiosa sobre las variables estado funcional y el porcentaje de pacientes en remisión postratamiento frente a la situación de lista de espera, aunque en estos dos últimos casos el número de pacientes en que se basa es pequeño.
9.1.2. Terapia familiar
La Terapia Familiar supone otro modelo y abordaje que también ha mostrado su eficacia en el tratamiento de los trastornos depresivos. En la Terapia Familiar, el eje son las relaciones e interacciones familiares, y el objetivo de la terapia es modificar las pautas disfuncionales de la familia en las que se encuentra incorporada la conducta sintomática. En este sentido, los procesos de la familia o de las relaciones personales son tan importantes como el contenido del problema.
Es un modelo centrado en el presente, más preocupado en abordar las variables que están manteniendo o agravando el problema que en las causas del mismo. Utiliza técnicas activas y actitud directiva, a menudo con tareas y ejercicios entre sesiones que suponen, normalmente, uno de los ingredientes fundamentales.
En relación con la depresión, algunos autores han señalado que existe una fuerte evidencia de asociación entre la depresión infanto-juvenil y factores como vínculos afectivos débiles, niveles elevados de criticismo, hostilidad familiar o psicopatología parental (21).
Terapia Familiar vs. Control
Un ECA con 32 pacientes evaluó la Terapia Familiar frente al control (estar en lista de espera), obteniendo mejor resultado estadísticamente significativo en la presencia de síntomas depresivos postratamiento (7,4 puntos menos en la escala BDI). El efecto sobre el porcentaje de remisión postratamiento no fue concluyente (21).
baja
Terapia Familiar vs. Tratamiento habitual
Un ECA con 67 pacientes evaluó la Terapia Familiar frente al tratamiento habitual, obteniendo mejor resultado en la presencia de síntomas depresivos (BDI-II), en el porcentaje de remisión y en la presencia de ideación suicida, en todos los casos postratamiento, siendo la diferencia estadísticamente significativa únicamente en la última variable (11 puntos menos en la escala SIQ-JR) (21).
baja
Terapia Familiar vs. Terapia de apoyo no directiva
Un ECA analizó la Terapia Familiar frente a la Terapia no directiva, obteniendo la primera, mejores resultados en la valoración del estado funcional (CGAS) (62 pacientes), en la presencia de síntomas depresivos (BDI) postratamiento (62 pacientes) y en la presencia de ideación suicida postratamiento (64 pacientes). Por contra, la terapia familiar obtuvo peor resultado que la terapia no directiva en el número de remisiones postratamiento. En ningún caso, las diferencias fueron estadísticamente significativas (21).
muy baja
Terapia Familiar vs. Terapia Psicodinámica
Un ECA con 72 pacientes analizó la Terapia Familiar frente a la Terapia Psicodinámica, obteniendo la terapia familiar mejores resultados en la presencia de síntomas depresivos (CDI) postratamiento y a los 6-9 meses (de forma estadísticamente significativa en la primera) y en la remisión postratamiento. Por contra, la terapia familiar obtuvo peores resultados que la terapia psicodinámica en la valoración del estado funcional (CGAS) postratamiento y a los 6-9 meses, en el porcentaje de remisión a los 6-9 meses (de forma estadísticamente significativa) y en el porcentaje de abandonos por cualquier motivo (21).
muy baja
Como conclusión, hay pocos ECA que hayan evaluado la terapia familiar, con escaso número de pacientes y prácticamente todos ellos adolescentes, sin que de los mismos se puedan extraer conclusiones claras sobre su efectividad.
9.1.3. Terapia interpersonal
La terapia interpersonal fue desarrollada por Klerman et al. en el año 1984 (178) con la finalidad de ser aplicada como tratamiento de mantenimiento de la depresión, aunque posteriormente se ha empleado como un tratamiento independiente y para el tratamiento de otras psicopatologías.
La TIP conceptualiza la depresión como un conjunto de tres componentes: sintomatología, funcionamiento social y personalidad. Su finalidad es incidir sobre los dos primeros componentes. El modelo terapéutico se focaliza en cuatro problemas interpersonales: duelo, disputas interpersonales, transición de rol y déficits interpersonales (179).
Mufson et al. (1993) fueron los primeros en adaptar la TIP para su uso en adolescentes con depresión (TIP-A) (180):
- Es un tratamiento estandarizado para su uso una vez por semana, durante 12 semanas (igual que la TIP para adultos).
- Se diferencia de la TIP para adultos en el número de sesiones individuales: la TIP para adolescentes consta de 12 sesiones individuales a las que se añaden sesiones que incluyen a los padres.
- Se abordan aspectos clave de la adolescencia como: individualización, establecimiento de autonomía, desarrollo de relaciones sentimentales, estrategias de afrontamiento frente a pérdidas interpersonales y manejo de la influencia de los compañeros.
Terapia Familiar vs. Control
Dos ECA evaluaron la Terapia Interpersonal frente al Control, obteniendo, la primera, mejores resultados en la presencia de síntomas depresivos (varias escalas) postratamiento (85 pacientes) y en el número de abandonos por cualquier motivo (94 pacientes), siendo la diferencia estadísticamente significativa solo en la presencia de síntomas depresivos (DEM 0,69 puntos menos) (21).
baja
Terapia Interpersonal vs. Tratamiento habitual
Un ECA con 58 pacientes analizó la Terapia Interpersonal frente al tratamiento habitual, obteniendo, la primera, mejores resultados en la valoración del estado funcional postratamiento (DM 7,2 puntos más en la escala CGAS) de forma estadísticamente significativa. No se observaron diferencias estadísticamente significativas ni en la presencia de síntomas depresivos (HAM-D) ni en el número de abandonos postratamiento (21).
baja
Terapia Interpersonal vs. TCC
Un ECA evaluó la Terapia Interpersonal frente a la TCC, obteniendo la primera mejores resultados en la presencia de síntomas depresivos postratamiento (CDI, 40 pacientes) y peores resultados en el número de abandonos postratamiento, en ambos casos sin significación estadística en las diferencias (21).
muy baja
Terapia Interpersonal vs. Terapia de apoyo no directiva
Dos ECA evaluaron la Terapia Interpersonal frente a la Terapia de apoyo no directiva, obteniendo, la primera, mejores resultados en la valoración del estado funcional postratamiento (CGAS, 56 pacientes) y a los 6-9 meses (52 pacientes), y en la presencia de síntomas depresivos postratamiento (CDRS-R, 94 pacientes) y a los 6-9 meses (52 pacientes). No se observó un efecto concluyente en la valoración del estado funcional a los 12-24 meses (CGAS, 44 pacientes) ni en la presencia de síntomas depresivos a los 12-24 meses (CDRS, 44 pacientes) (21, 174).
muy baja
La TIP se ha evaluado principalmente en adolescentes, y sobre un número no muy amplio de pacientes, mostrando resultados significativamente mejores que el control en cuanto a la presencia de síntomas depresivos postratamiento, que el tratamiento habitual en cuanto al estado funcional postratamiento, y que la terapia de apoyo no directiva en ambas variables.
9.1.4. Terapia psicodinámica
La terapia psicodinámica deriva del modelo psicoanalítico acerca del funcionamiento psicológico: la naturaleza de los conflictos puede ser en gran medida inconsciente y el objetivo terapéutico es resolver estos conflictos (181). Para ello el terapeuta y el paciente exploran y profundizan en los conflictos y los problemas del comportamiento, modos de pensar y de relacionarse y cómo estos influyen en las situaciones actuales y las relaciones (82).
Terapia psicodinámica vs. Terapia familiar
Solamente un ECA analizó la Terapia Psicodinámica frente a la Terapia Familiar (ver subapartado de Terapia Familiar).
muy baja
9.1.5. Terapia dialéctica-conductual
La terapia dialéctica-conductual (TDC) pertenece al grupo de las Terapias de Tercera Generación dentro del modelo Cognitivo–Conductual. Fue desarrollada por Marsha M. Lineham para el abordaje del trastorno límite de personalidad, aunque se ha ido expandiendo a otros trastornos (p. ej.: trastornos de la conducta alimentaria). La TDC es un tratamiento protocolizado que incluye terapia individual y grupal y combina técnicas clásicas como solución de problemas, exposición, entrenamiento en habilidades y reestructuración cognitiva con técnicas más novedosas como la Aceptación y el Mindfulness.
El objetivo es enseñar y entrenar habilidades básicas, reducir la ideación y conducta suicida, reducir las conductas que interfieren con la terapia, y las que interfieren con la calidad de vida y aumentar habilidades comportamentales, de atención plena, tolerancia al malestar, regulación emocional y eficacia interpersonal.
La TDC ha mostrado beneficios en adultos en el tratamiento del trastorno límite de personalidad (182, 183); trastorno límite de personalidad y abuso de sustancias (184) y en los trastornos de la conducta alimentaria, conductas purgativas e ingesta compulsiva (185, 186). Los resultados positivos obtenidos en adultos han favorecido la adaptación de la TDC para su uso en adolescentes (187).
No se ha localizado ningún ECA que haya evaluado la TDC como tratamiento de la depresión mayor en la infancia y la adolescencia. Un metanálisis analizó la efectividad de esta terapia para el tratamiento de autolesiones y depresión en adolescentes (12-18 años). No incluyó ningún ECA y los 12 estudios incluidos sobre depresión presentan limitaciones metodológicas importantes. Estos estudios sugieren un ligero efecto positivo tras la TDC con una menor puntuación en la sintomatología depresiva frente a los valores pretratamiento (188).
9.1.6. Otras intervenciones psicológicas
-
- Activación conductual (AC): está basada en el modelo funcional analítico de la depresión. En este modelo, el contexto es evaluado para determinar los factores que favorecen el mantenimiento de la depresión y las conductas necesarias para reducir el impacto de dichos factores. Aunque la activación conductual es un componente de la TCC, en este caso se orienta fundamentalmente a actividades de agrado o dominio que acompañan a las intervenciones cognitivas, que son el eje del tratamiento. En la AC el foco se centra en la identificación de conductas que: a) son importantes en el contexto de la persona, b) promueven la consecución de objetivos y valores personales, así como las experiencias de dominio y emociones positivas y c) limitan las conductas evitativas (172).
- Terapia de apoyo no directiva (TAND): la Terapia de apoyo no directiva empleada en la depresión infantojuvenil está basada en la desarrollada por Brent et al. (189). Es un tratamiento estructurado (normalmente 6 sesiones de 1 hora), cuyos objetivos son establecer, construir y mantener la relación, provisión de apoyo y ayudar a los participantes a expresar sus sentimientos. La terapia se fundamenta en identificar y expresar sentimientos, favorecer la escucha activa y la empatía y discutir las alternativas ofrecidas por el paciente para enfrentarse a los problemas personales (21).
- Autoayuda guiada: es una modalidad más completa de autoayuda, que añade una orientación mínima por parte de un profesional, que monitoriza el progreso, aclara los procedimientos, responde las preguntas generales y presta apoyo o estímulo en el seguimiento de las recomendaciones de autoayuda (21, 190).
- Automodelado: intervención que se basa en el empleo de grabaciones de audio/video poniendo en práctica una serie de conductas. Su objetivo es producir cambios conductuales a través de la visualización de la grabación, mediante aprendizaje observacional. Esta intervención ha sido empleada con éxito en diferentes trastornos en la infancia y adolescencia, como en el mutismo selectivo o la depresión (21, 191).
- Relajación: emplea una serie de técnicas físicas y mentales para ayudar a reducir la tensión corporal y psicológica. Se basa en la adquisición por parte de los pacientes de una sistemática que pueda ser empleada en sus domicilios o en situaciones de estrés.
Activación conductual vs. TCC/TIP
Un ECA con 60 pacientes (172) analizó la Activación conductual frente a un tratamiento basado en la evidencia (TCC o TIP), obteniendo la primera mejor resultado postratamiento en la valoración del estado funcional (CGAS) y en la presencia de síntomas depresivos (medidos con las escalas SMFQ y CDRS-R), aunque no de forma estadísticamente significativa.
muy baja
Terapia de apoyo no directiva vs. Control
Un ECA con 172 pacientes evaluó la Terapia no directiva frente a estar en lista de espera (control), obteniendo, la primera, mejores resultados en la presencia de síntomas depresivos (BDI) postratamiento, a los 6-9 y 12-24 meses, siendo sólo estadísticamente significativa la diferencia a los 6-9 meses (DM 4,12 puntos menos) (21).
baja
Terapia de apoyo no directiva vs. Autoayuda guiada
Un ECA con 172 pacientes analizó la Terapia no directiva frente a la Autoayuda guiada. La única variable de resultado evaluada fue la presencia de síntomas depresivos (BDI), obteniendo la terapia no directiva mejores resultados que la autoayuda guiada a los 6-9 meses de seguimiento y peores postratamiento y a los 12-24 meses, en ningún caso de forma estadísticamente significativa (21).
muy baja
Autoayuda guiada vs. Control
Dos ECA evaluaron la Autoayuda guiada frente a estar en lista de espera (21). La Autoayuda guiada obtuvo mejor resultado en la presencia de síntomas depresivos postratamiento (2 ECA, 178 pacientes, varias escalas), y a los 6-9 y 12-24 meses (1 ECA, 164 pacientes, BDI), aunque sin diferencias estadísticamente significativas.
baja
Automodelado vs. Control
Un ECA con 34 pacientes analizó el Automodelado frente al control (estar en lista de espera), obteniendo el Automodelado un mejor resultado de forma estadísticamente significativa en la presencia de síntomas depresivos postratamiento (DM 13,36 puntos menos en la escala CDI) (21).
baja
Relajación vs. Control
Dos ECA (53 pacientes) evaluaron la Relajación frente al control (estar en lista de espera), obteniendo la primera mejor resultado en la presencia de síntomas depresivos postratamiento (varias escalas), de forma estadísticamente significativa (21).
baja
Relajación vs. Automodelado
Un ECA con 34 pacientes analizó la Relajación frente al Automodelado. La única variable de resultado evaluada fue la presencia de síntomas depresivos postratamiento (CDI), obteniendo la Relajación mejores resultados que el Automodelado, aunque sin diferencia estadísticamente significativa (21).
moderada
Como conclusión, los escasos datos disponibles de estudios controlados que evalúan otras intervenciones psicológicas no permiten extraer conclusiones firmes sobre la efectividad de ninguna de ellas.
muy baja
9.1.7. Eficacia comparada de las intervenciones psicológicas. Evidencia de un metanálisis en red.
En al año 2015 Zhou et al. (175) realizaron un metanálisis en red con el objetivo de evaluar la eficacia comparada y la aceptabilidad de las intervenciones psicológicas para la depresión en la infancia y la adolescencia.
La variable primaria fue la eficacia en el postratamiento, medida como cambio en síntomas depresivos (auto o heteroinformados) y la variable secundaria fue la eficacia en el seguimiento. También se consideró la aceptabilidad, medida como discontinuación por todas las causas.
Analizaron 52 ECA (N=3,805), que evaluaron nueve diferentes tipos de psicoterapias (TCC, TIP, terapia de apoyo, terapia cognitiva, terapia familiar, terapia de juego, terapia conductual, terapia de solución de problemas
y terapia psicodinámica) y cuatro diferentes tipos de grupo control (lista de espera, no tratamiento, tratamiento habitual y placebo).
En cuanto al cambio en síntomas depresivos en el postratamiento, solo la TIP y la TCC fueron significativamente más eficaces que la mayoría de grupos control (DEM de -0,47 a -0,96). La TIP y la TCC también fueron significativamente más eficaces que la terapia de juego (DEM -0,93 y -0,80, respectivamente). De todas las psicoterapias evaluadas solo la terapia psicodinámica y la terapia de juego no fueron más beneficiosas que la lista de espera. A su vez, la lista de espera fue significativamente inferior a no recibir tratamiento (DEM -0,46).
muy baja
El cambio en síntomas depresivos en el seguimiento fue significativamente mejor en los grupos TIP y TCC que en la mayoría de grupos control (DEM de -0,26 a -1,05). La TIP y la TCC también fueron significativamente más beneficiosas que la terapia de solución de problemas (DEM -1,10 y -0,90, respectivamente). La terapia psicodinámica y la terapia de solución de problemas no fueron más beneficiosas que la lista de espera. La lista de espera fue significativamente inferior al resto de grupos control (placebo, tratamiento habitual y no tratamiento) (DEM de -0,53 a -0,67).
baja
La TIP y la terapia de solución de problemas tuvieron significativamente menos abandonos por todas las causas que la TCC y la terapia cognitiva (OR de 0,06 a 0,33).
muy baja
9.1.8. Evidencia de las intervenciones psicológicas en niños
Se localizó una revisión sistemática (176) que evaluó la eficacia del tratamiento psicológico específicamente en pre-adolescentes (12 años o menos). Incluyeron datos procedentes de 7 ECA, 5 de ellos evaluaron la TCC, 1 terapia familiar/psicodinámica y 1 Terapia de interacción padres niños (Parent-child interaction therapy emotion development, PCIT-ED).
En el metanálisis, realizado con datos de 101 pacientes, no se encontraron diferencias significativas de la TCC (individual o grupal) en comparación con el grupo control (no tratamiento) en el nivel de síntomas depresivos (DEM=-0,342, IC 95 % -0,961, 0,278). También se realizó un análisis excluyendo los datos de pacientes provenientes del estudio TORDIA (depresión resistente), aunque tampoco se encontraron diferencias significativas entre la TCC y el control. En el ECA que comparó la terapia familiar frente a la psicodinámica (Trowell, n=49) se encontró una mejora significativa de síntomas depresivos mantenida en el tiempo en ambos grupos.
muy baja
Uso de recursos y costes
Se localizó únicamente un estudio de evaluación económica llevado a cabo en el Reino Unido. En este estudio la TCC en el ámbito escolar no fue coste-efectiva en la reducción de síntomas depresivos en adolescentes de a alto riesgo en comparación con un grupo de atención control y un grupo de cuidados habituales. En este estudio ni la TCC ni la atención control fueron coste-efectivos en comparación con los cuidados habituales (192, 193).
baja
Resumen de la evidencia
| Calidad muy baja |
En líneas generales, la evidencia científica disponible es insuficiente, de baja calidad y poco precisa y concluyente. Aunque existe alguna evidencia en variables clínicas consideradas críticas e importantes (estado funcional, síntomas depresivos, remisión, ideación suicida), es especialmente limitada en el caso de niños menores de 12 años y también en cuanto a sus resultados a largo plazo. En los estudios analizados, la terapia cognitivo-conductual (TCC), particularmente en formato grupal, y la terapia interpersonal (TIP) en adolescentes, parecen mostrar un efecto beneficioso, fundamentalmente sobre la presencia de síntomas depresivos postratamiento, y en algunos casos también sobre el estado funcional, cuando se comparan con grupos control o de tratamiento habitual. Se encontraron pocos estudios controlados que evaluasen terapia familiar, psicodinámica u otras intervenciones psicológicas, y los datos que apoyan su eficacia son limitados (21, 172-174). |
| Calidad muy baja |
En un metanálisis en red que incluyó 52 ECA (N total= 3805) se encontró que, entre todas las psicoterapias evaluadas en niños y adolescentes con depresión, sólo la TIP y la TCC son significativamente más beneficiosas que la mayoría de grupos control en el postratamiento, y también en el seguimiento, con una mayor aceptabilidad de la primera entre los adolescentes. La terapia psicodinámica y la terapia de juego no fueron diferentes de la lista de espera en el postratamiento y seguimiento (175). |
| Calidad muy baja |
En una revisión sistemática que evaluó la eficacia del tratamiento psicológico en niños y pre-adolescentes (menores de 13 años) con depresión, no se encontraron diferencias significativas de la TCC en comparación con la lista de espera (teniendo en cuenta datos de 101 pacientes de 5 ECA) en el nivel de síntomas depresivos. Apenas encontraron estudios controlados que evaluasen otros tratamientos psicológicos, por lo que no fue posible extraer conclusiones sobre su eficacia ni establecer comparaciones entre ellos en este grupo de edad (176). |
| Calidad baja |
Se localizó únicamente un estudio de evaluación económica llevado a cabo en el Reino Unido. En este estudio la TCC en el ámbito escolar no fue coste-efectiva en la reducción de síntomas depresivos en adolescentes de alto riesgo en comparación con un grupo de atención control y un grupo de cuidados habituales (192) . |
De la evidencia a las recomendaciones
Los aspectos que han determinado la fuerza y la dirección de esta recomendación han sido los siguientes:
1. Valor de las variables consideradas
Las variables consideradas críticas e importantes por el grupo elaborador (por orden de importancia) fueron: estado funcional, presencia de síntomas depresivos, remisión, ideación suicida, abandono del tratamiento, presencia de efectos adversos relacionados con el suicidio.
2. Calidad global de la evidencia
En general la calidad global de la evidencia para las variables consideradas críticas e importantes fue baja o muy baja.
Cabe destacar que la mayoría de los estudios valoran estas variables a corto plazo y la mayor parte de las muestras son de adolescentes (12-18 años). Por ello existe incertidumbre en cuanto a los resultados a largo plazo y en niños. Tampoco ha sido posible extraer conclusiones en relación con la efectividad de la psicoterapia según la gravedad del episodio depresivo.
Otras limitaciones de los estudios incluyen falta de información en muchos de ellos sobre cómo ha sido la secuencia de aleatorización o el cumplimiento del estudio, la variabilidad en las definiciones de las variables de resultado o el bajo número de ECA para algunas medidas de resultados.
Además, debido a la naturaleza de las intervenciones psicológicas, en la mayoría de los estudios el tratamiento no es ciego para los participantes ni para los terapeutas, y en muchos casos tampoco fue enmascarado para los evaluadores externos. Otros factores que deben tenerse en cuenta son la posible variabilidad al aplicar una misma intervención, las variables mediadoras del terapeuta y de los participantes, y el contexto sanitario en el que se realizan los estudios, especialmente cuando los tratamientos se comparan con la atención o cuidados habituales.
Teniendo en cuenta todos estos factores, los resultados de esta revisión no son concluyentes.
3. Balance entre beneficios y riesgos
La terapia cognitivo-conductual (TCC), particularmente en formato grupal, y la terapia interpersonal (TIP) parecen mostrar un efecto beneficioso cuando se comparan con grupos control o de tratamiento habitual, y son las modalidades de tratamiento psicológico que presentan evidencias más claras para el tratamiento de la depresión en población infanto-juvenil, por lo que podrían considerarse de primera elección.
Se han localizado pocos estudios controlados que evalúen otros tratamientos psicológicos (terapia familiar, terapia psicodinámica u otras intervenciones psicológicas) en esta población, y las evidencias sobre su efectividad son limitadas.
Es además reseñable que la información y evidencias sobre la efectividad de los tratamientos psicológicos para la depresión en niños (menores de 12 años) son particularmente escasas y poco precisas, por lo que es necesaria la realización de estudios específicos en este grupo de edad.
Por otra parte, en los artículos no se han identificado riesgos asociados a las psicoterapias evaluadas, por lo que el balance riesgo/beneficio podría ser considerado favorable, particularmente en los adolescentes.
4. Valores y preferencias de pacientes y/o cuidadores
Dado el importante papel de las preferencias de los pacientes y sus familiares en la aceptación y mantenimiento del tratamiento, deben de tenerse en cuenta en la elaboración del plan terapéutico.
En los estudios identificados en la revisión sistemática de estudios cualitativos, se puso de manifiesto que en general los adolescentes perciben de forma positiva la psicoterapia, y muestran preferencia por un abordaje integral de la depresión con distintas opciones terapéuticas aplicables de forma individualizada.
En esta misma línea el estudio participativo realizado como parte de esta guía, encontró que el tratamiento psicológico y las intervenciones psicosociales son bien valoradas por los pacientes y sus familias.
5. Uso de recursos y costes
En la revisión sistemática se ha incluido un estudio de coste-efectividad realizado en el Reino Unido que no ha obtenido resultados favorables a la TCC en el ámbito escolar, aunque cabe tener en cuenta que la muestra de este estudio son adolescentes con alto riesgo de depresión (192, 193). No se han localizado estudios de evaluación económica sobre psicoterapias como tratamiento de la depresión mayor en la infancia y adolescencia en el ámbito clínico. Debido a ello y a la ausencia de evidencia concluyente sobre la efectividad comparada de las psicoterapias y de datos de uso de recursos y costes en nuestro ámbito sanitario, no es posible estimar con fiabilidad el coste-efectividad relativo de las intervenciones psicológicas.
En relación al uso de recursos, deben tenerse en cuenta los posibles problemas de acceso a los tratamientos psicológicos más eficaces y en la configuración de las agendas, con inclusión de tiempo y frecuencia apropiados para su realización. En este sentido, teniendo en cuenta el objetivo de la Estrategia en Salud Mental del Sistema Nacional de Salud de aumentar el porcentaje de pacientes con trastornos mentales que reciben psicoterapia acorde con las mejores prácticas disponibles, el Grupo de Trabajo de esta GPC considera que para el tratamiento de la depresión en niños y adolescentes sería importante disponer de los profesionales necesarios especialmente cualificados en aquellos tratamientos psicológicos que dispongan de más evidencias sobre sus beneficios, y garantizar la posibilidad de acceder al número, frecuencia y tiempo de duración de las sesiones de psicoterapia requeridas.
6. Otras consideraciones
Tanto en las GPC como en los documentos de consenso más relevantes sobre la depresión mayor en la infancia y adolescencia, el criterio más determinante en la elección del tratamiento suele ser la gravedad del episodio depresivo. Los ECA incluidos en esta revisión sobre los efectos de los distintos tipos de intervenciones psicológicas no establecen dicha distinción. Aun así, lo más frecuente en tales recomendaciones es que en el caso de depresión leve se consideren inicialmente intervenciones psicológicas de menor intensidad, y en el caso de depresión moderada y grave otras psicoterapias más específicas, y particularmente la TCC o la TIP (21, 167, 194, 195).
Así, la GPC del NICE recomienda, tras un periodo de espera vigilante, ofrecer a los niños y adolescentes con depresión leve sin problemas comórbidos asociados o ideación suicida, terapia de apoyo no directiva, terapia cognitivo-conductual grupal o autoayuda guiada por un periodo de 2 a 3 meses. En el caso de depresión moderada-grave recomienda una terapia psicológica específica (TCC individual, terapia interpersonal, terapia familiar o psicodinámica) durante al menos 3 meses. Especifica que la elección de la terapia psicológica debe discutirse con el paciente y sus familiares/cuidadores y explicando que no existe evidencia de calidad sobre la efectividad comparada de las psicoterapias para el tratamiento de la depresión en el niño y adolescente (21).
Teniendo en cuenta todo lo anterior, el grupo de trabajo de esta guía recomienda:
- Dada la escasa información disponible sobre los tratamientos psicológicos de la depresión mayor en niños (menores de 12 años), que no permite extraer conclusiones sobre su eficacia ni establecer comparaciones entre ellos, en el caso de depresión leve o moderada se recomienda inicialmente la utilización de una de las terapias que hayan mostrado alguna evidencia favorable para la población infanto-juvenil en general y sean de aplicación a este grupo de edad (terapia cognitivoconductual, terapia interpersonal familiar, terapia familiar o terapia de apoyo no directiva), en base al conocimiento y experiencia en ellas del profesional que realice el tratamiento. En caso de depresión grave recomienda el empleo de la terapia cognitivo-conductual y la terapia interpersonal familiar, por ser las que presentan mayores evidencias de efectividad en la población infanto-juvenil en su conjunto.
- En adolescentes con depresión mayor los tratamientos psicológicos que han mostrado ser más eficaces en estudios controlados son la terapia interpersonal y la terapia cognitivo-conductual, que por tanto se recomiendan como tratamientos de primera elección en este grupo de edad.
9.2. Tratamiento farmacológico
- ¿En niños y adolescentes con depresión mayor, ¿cuál es la eficacia comparada y seguridad de los diferentes antidepresivos?
Aunque la eficacia de los antidepresivos en el tratamiento de la depresión mayor en los adultos está bien documentada, los resultados de estas investigaciones no siempre son generalizables a los niños y adolescentes, siendo necesaria la realización de estudios específicos en ambos grupos de edad.
Los estudios en la infancia y en la adolescencia son más recientes y restrictivos, menos numerosos e implican a menos fármacos. Algunos hallazgos relevantes de tales estudios incluyen:
- Una alta respuesta al placebo, que condiciona los resultados sobre la efectividad de los antidepresivos en el tratamiento de la depresión mayor en estos grupos de edad, y que además de con aspectos metodológicos parece tener una relación inversa con la gravedad del cuadro depresivo (menor respuesta al placebo cuanto mayor gravedad de la sintomatología) (196).
- Ineficacia de fármacos antidepresivos que sí han demostrado eficacia en pacientes adultos (antidepresivos tricíclicos).
- Mayores riesgos asociados a su uso, especialmente desde que hace más de 10 años se alertase sobre la posibilidad de un incremento en el riesgo de acontecimientos relacionados con el suicidio (conductas e ideación suicida) en niños y adolescentes, extendido posteriormente a adultos jóvenes, que ha suscitado un intenso debate y controversia en la literatura con datos contradictorios y argumentos encontrados (197-202).
Las agencias internacionales reguladoras del uso de medicamentos son notablemente restrictivas en cuanto a los fármacos autorizados expresamente para su uso en niños y adolescentes que padecen un trastorno depresivo. Sus indicaciones se recogen en la tabla 20.

Evidencia científica
Como ya se ha comentado previamente, esta GPC tiene como referencia la publicada por NICE en 2015 (21) sobre el manejo de la depresión en la infancia y adolescencia. El capítulo de tratamiento farmacológico de esta última guía no actualizó el apartado de fármacos antidepresivos frente a placebo al considerar que no se había publicado evidencia reciente que pudiese modificar las recomendaciones sobre su uso en la práctica clínica. No obstante, se ha realizado una búsqueda bibliográfica actualizada, y se localizaron dos revisiones sistemáticas Cochrane que analizaron la evidencia de los antidepresivos tricíclicos (203) y de nueva generación frente al placebo (204), 2 ECA que evaluaron la eficacia de la duloxetina frente al placebo (205, 206), un reanálisis de un ECA (207) y un metanálisis en red que evaluó la eficacia de todos los antidepresivos frente al placebo y entre sí (208). Dado que este metanálisis en red incluyó los estudios primarios previamente seleccionados, se procedió a la integración de la evidencia considerada en dichas revisiones sistemáticas.
9.2.1. Antidepresivos tricíclicos como grupo2 frente a placebo
| 2. Los antidepresivos tricíclicos evaluados en los estudios incluidos en este apartado se analizaron de forma conjunta, como grupo, independientemente de los fármacos individuales utilizados. |
baja
baja
Aunque se ha debatido sobre si los antidepresivos tricíclicos podrían considerarse una segunda línea de tratamiento en adolescentes con depresión tras el fracaso de psicoterapia y otro tipo de tratamiento farmacológico, el único estudio que los utilizó en este contexto no encontró evidencia de beneficio (Birmaher, 1998).
Por último señalar que un reciente reanálisis (207) de los resultados obtenidos por Keller et al. (209) confirmó la no existencia de diferencias en la eficacia de la imipramina respecto al placebo en ninguna de las variables evaluadas (respuesta, remisión, síntomas depresivos, impresión clínica global, autopercepción, autonomía y recaídas), aunque se encontró un incremento clínicamente significativo de efectos adversos cardiovasculares, mareo y vértigo, que no habían sido informados previamente.
9.2.2. Antidepresivos de nueva generación frente a placebo
Se tomó como referencia la revisión sistemática de Hetrick et al. (204) en la que se evaluó la eficacia y seguridad de los antidepresivos de nueva generación (posteriores a los tricíclicos) en comparación con el placebo.
Esta revisión incluyó un total de 19 ECA finalizados y 4 en marcha, casi todos multicéntricos y realizados en diversos países del mundo. La población diana fueron 3335 niños y adolescentes entre 6-18 años de edad diagnosticados por un clínico de episodio depresivo mayor según criterios DSM (casi todos DSM-IV). Trece estudios incluyeron niños y adolescentes, y 6 únicamente adolescentes.
Entre las limitaciones de esta revisión, cabe reseñar que los participantes incluidos fueron en conjunto de menor gravedad y probablemente poco representativos de los que se atienden habitualmente en la práctica clínica. La mayoría de los ensayos reclutaron a los participantes a través de anuncios en los medios, casi todos ellos (16 de 19 estudios) excluyeron explícitamente a niños y adolescentes con riesgo de suicidio en la valoración inicial, y con notable frecuencia excluyeron también a niños y jóvenes con diversas comorbilidades (rasgos o trastorno psicótico -todos los estudios-, abuso o dependencia de sustancias -17 de 19 estudios-, trastornos de conducta y/o TDAH -10 estudios- o distintos trastornos de ansiedad -10 estudios-), aspectos clínicos frecuentes en los menores con trastornos depresivos derivados para atención clínica.
Las clases de fármacos evaluados fueron ISRS (5 de fluoxetina, 4 de paroxetina, 2 de citalopram, 2 de escitalopram, y 2 de sertralina), IRSN (2 de venlafaxina) y atípicos (2 de mirtazapina). El período de tratamiento de los ensayos osciló entre 6 y 12 semanas, en general con esquemas de dosificación flexibles.
Hetrick et al. (204) analizaron el efecto global de los antidepresivos de nueva generación frente al placebo, y se realizaron además dos análisis por subgrupos: el primero evaluó cada antidepresivo de nueva generación de forma individual frente al placebo, y el segundo los comparó en función de la edad (niños frente a adolescentes).
Evaluación global de los antidepresivos de nueva generación frente a placebo
A continuación, se muestran los resultados de forma estructurada según las variables priorizadas:
El funcionamiento general fue evaluado en 9 estudios empleando la Children’s Global Assessment Scale (CGAS). Los antidepresivos de nueva generación mejoraron el estado funcional de los pacientes en comparación con el placebo con una evidencia consistente y con poca variabilidad, aunque esta mejoría fue leve (DEM 2,2 puntos; IC 95 % 0,90-3,49).
baja
Los síntomas depresivos (heteroinformados) fueron evaluados en 14 ensayos. El grupo tratado con antidepresivos de nueva generación mostró una reducción en la sintomatología depresiva respecto al placebo, con un efecto estadísticamente significativo, aunque pequeño (diferencia de medias 3,51 puntos en una escala de 17-113).
baja
El porcentaje de remisión/respuesta se evaluó en 16 ensayos, encontrándose un incremento del 18 % en el grupo tratado con antidepresivos de nueva generación en comparación con el grupo tratado con placebo.
moderada
Las variables relacionadas con el suicidio (ideación, planes y conducta) se evaluaron en 17 ensayos y fueron más frecuentes en el grupo tratado con antidepresivos de nueva generación (14 episodios más por cada 1000 pacientes tratados respecto al grupo placebo), lo que supone un incremento del riesgo del 58 % (RR 1,58; IC 95 % 1,02-2,45).
baja
En ninguno de los análisis anteriores se encontró que el efecto global de los antidepresivos de nueva generación (como conjunto), comparado con el placebo, fuera modificado al retirar alguno de los tipos de antidepresivos de nueva generación evaluados.
Análisis por subgrupos
En el primer análisis se evaluó cada antidepresivo de nueva generación de forma individual frente al placebo, siendo sus principales resultados los siguientes:
Funcionamiento general: únicamente se observaron mejorías estadísticamente significativas respecto al placebo en la valoración mediante la escala C-GAS en los grupos tratados con fluoxetina y con escitalopram (DEM 3,08 y 2,28 respectivamente).
baja
baja
En el resto de antidepresivos de nueva generación evaluados (paroxetina, citalopram, venlafaxina y mirtazapina) no se encontraron diferencias estadísticamente significativas entre el grupo de tratamiento activo y el placebo en ninguna de las variables mencionadas.
baja
baja
baja
baja
9.2.3. Comparaciones directas e indirectas de los distintos antidepresivos frente al placebo y entre sí. Evidencia de un metanálisis en red
Se tomó de referencia el metanálisis en red realizado por Cipriani et al. en el año 2016 (208). Su objetivo fue comparar y clasificar los fármacos empleados en el tratamiento de la fase aguda de la depresión mayor en niños y adolescentes en función de su eficacia y seguridad.
Se incluyeron ECA realizados entre 1986 y 2015, publicados o no, que comparasen cualquier antidepresivo con placebo o con otro antidepresivo como monoterapia en el tratamiento de niños y adolescentes con diagnóstico principal de trastorno depresivo mayor según criterios diagnósticos estandarizados (en rango de dosis terapéuticas y con duración media del tratamiento agudo de 8 semanas, con un rango 5-12 semanas). Finalmente fueron seleccionados 34 ECA que compararon a 14 antidepresivos o placebo, incluyendo antidepresivos tricíclicos (amitriptilina, imipramina, desipramina, clorimipramina y nortriptilina), ISRS (fluoxetina, sertralina, citalopram, escitalopram y paroxetina), IRSN (duloxetina y venlafaxina) y antidepresivos atípicos (mirtazapina y nefazodona). Los estudios incluyeron un total de 5260 pacientes de edades entre 6 y 18 años, reclutados principalmente de Norte América y Europa, aunque también de otras áreas geográficas. El riesgo de sesgos fue considerado elevado en 10 ECA (29 %), en 20 ECA (59 %) el riesgo fue moderado, y en 4 (el 12 %) fue clasificado como bajo.
Las principales variables de resultado fueron la eficacia (media del cambio en síntomas depresivos del principio al final del tratamiento) y la tolerancia (porcentaje de pacientes que abandonaron el tratamiento por algún efecto adverso). Las variables secundarias fueron la tasa de respuesta (estimada como la proporción de pacientes que alcanzaron una reducción del 50 % o más en la puntuación de sintomatología depresiva, o que puntuaron “mucha” o “muchísima” mejoría en la escala de Impresión Clínica Global), los abandonos por cualquier causa, y la conducta o ideación suicida.
muy baja
muy baja
muy baja
muy baja
baja
muy baja
9.2.4. Consideraciones clínicas del uso de antidepresivos en la infancia y la adolescencia
Dosis de los ISRS
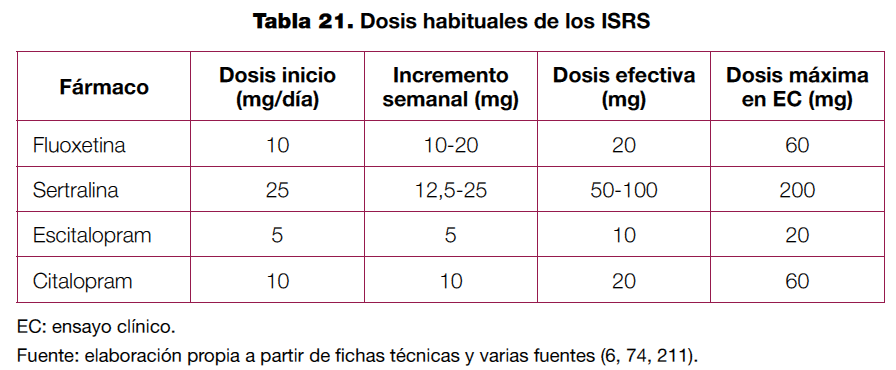
La prescripción de ISRS en la depresión mayor en niños y adolescentes debe realizarse bajo seguimiento por parte del médico especialista en salud mental, y su dosificación debe ser individualizada. La duración habitual de un tratamiento farmacológico inicial es de 6-12 semanas.
Debe iniciarse el tratamiento con dosis bajas, comenzando por la mitad de la dosis media eficaz (por ejemplo, fluoxetina 10 mg.), en administración habitualmente matutina, y aumentando a dicha dosis media en 1-2 semanas, si no aparecen efectos adversos que lo desaconsejen. Posteriormente debe mantenerse durante 4-6 semanas y evaluar la respuesta al tratamiento. En caso de que no hubiese una respuesta adecuada, y siempre y cuando exista buena tolerancia, se puede aumentar progresivamente, hasta llegar a la dosis máxima eficaz si fuese necesario. Si tras 4 semanas con dicha dosis máxima eficaz la respuesta fuese insuficiente, estaría indicado el cambio de tratamiento farmacológico (6, 210).
Al finalizar el tratamiento es recomendable realizar una retirada progresiva del fármaco en 1-4 semanas para evitar la aparición de síntomas de discontinuación (no necesario con la fluoxetina, por su elevada vida media). Dicha retirada es preferible realizarla en las épocas de menor estrés psicosocial (por ejemplo, durante el verano).
En la tabla 21 se muestran las dosis orientativas de los ISRS recomendados por esta GPC para este grupo de edad.
Efectos adversos de los ISRS
Los efectos adversos que pueden producir los ISRS son en general leves y transitorios, y se presentan con mayor frecuencia al principio del tratamiento,
mejorando habitualmente en 1-2 semanas. Los más frecuentes son cefalea, molestias digestivas (dolor abdominal, náuseas/vómitos, diarrea o estreñimiento), sudoración excesiva, alteraciones del sueño (insomnio, hipersomnia diurna, pesadillas), alteraciones del apetito, aumento de peso o alteraciones en la función sexual. La mayoría de ellos son dosis-dependientes y pueden controlarse disminuyendo la dosis del fármaco (85). En ocasiones pueden producir también un cuadro de activación conductual, con más frecuencia en las primeras 2-3 semanas de tratamiento, que cursa con nerviosismo, inquietud, acatisia, aumento de la impulsividad y desinhibición (74), y que debe diferenciarse del viraje a un episodio de manía/hipomanía en pacientes con trastorno bipolar (212).
La frecuencia de estos efectos adversos parece ser diferente en niños y adolescentes, habiéndose sugerido que la somnolencia es poco frecuente en niños, y más en adolescentes, mientras que la activación conductual es poco frecuente en adolescentes y más prevalente en niños, en los que constituye uno de los principales motivos de discontinuación del tratamiento. Los pacientes con otros trastornos asociados (como discapacidad intelectual o TEA) podrían presentar asimismo un mayor riesgo de presentar activación conductual bajo tratamiento con ISRS (213).
En raras ocasiones los ISRS aumentan la tendencia de sangrado (por ej. con aparición de hematomas, epistaxis…) (214). Menos frecuente aún es la aparición de un síndrome serotoninérgico, de mayor gravedad, y que puede incluir nerviosismo, agitación psicomotriz, confusión, taquicardia, hipertensión, temblor, rigidez muscular, mioclonus, hiperreflexia, sudoración e hipertermia, lo que puede ocurrir principalmente con dosis altas o cuando
se administran asociados a otras medicaciones que afectan a la serotonina.
Finalmente, el efecto adverso que ha suscitado más preocupación y controversia ha sido que el uso de antidepresivos pueda asociarse en algunos niños y adolescentes a un incremento del riesgo de ideas o conductas relacionadas con el suicidio.
ISRS y riesgo de ideas/conducta suicida
En el año 2004, tras la revisión y metanálisis de 24 ECA que evaluaban el uso de antidepresivos en niños y adolescentes (N>4400), un informe de la FDA concluyó que incrementaban el riesgo de ideación o conducta suicida del 2 % al 4 % con respecto al placebo (los resultados fueron más en la ideación suicida, con pocos intentos de suicidio; no se informaron suicidios consumados). Dicho riesgo parecía ser mayor en las primeras semanas tras el inicio del tratamiento. Consecuentemente obligó a incluir en todos los antidepresivos una advertencia indicando un mayor riesgo de ideas o conductas suicidas en niños y jóvenes que recibían estos medicamentos.
Un metanálisis posterior con todos los ECA disponibles de tratamiento con antidepresivos de trastorno depresivo mayor, trastornos de ansiedad y TOC en niños y adolescentes (N>5300) utilizó un modelo diferente para combinar los datos de los ECA. Encontró que el tratamiento con antidepresivos es eficaz en las tres indicaciones, y sus estimaciones de la diferencia de riesgo de ideas/intentos suicidio entre los antidepresivos y el placebo fueron menores que las señaladas por la FDA, siendo para cada una de las indicaciones menor del 1 %. Sus autores concluyeron que los beneficios del tratamiento con antidepresivos superan el pequeño riesgo de ideación y conductas suicidas en sus indicaciones pediátricas (214). Otro metanálisis más reciente encontró diferencias de riesgo intermedias entre ambos valores (204).
Señalar que los ECA incluidos en dichos metanálisis no fueron diseñados para evaluar la ideación y conducta suicida, y diversos autores han indicado en ellos limitaciones metodológicas, como tamaños muestrales relativamente pequeños, seguimiento a corto plazo, exclusión en la mayoría de pacientes con ideación suicida, o el que los datos no fuesen evaluados sistemáticamente, sino que se obtuviesen a partir de informes espontáneos de efectos adversos, generalmente de forma retrospectiva (en contraposición a los análisis que se realizan en base a cuestionarios, en los que los ISRS suelen mejorar las ideas y conductas suicidas) (210, 214).
Dadas estas limitaciones, desde la aparición de tales advertencias un número creciente de estudios farmacoepidemiológicos (ecológicos, casocontrol, y de cohortes), han examinado los riesgos relacionados con el suicidio asociados al uso de antidepresivos, arrojando en conjunto resultados contradictorios, que pueden explicarse en parte por limitaciones en controlar adecuadamente variables de confusión por indicación (por ej., la decisión de prescribir un antidepresivo podría estar asociada con factores que también se asocian con un mayor riesgo de suicidabilidad) (215-217).
A mayores de los diferentes tipos de estudios mencionados, varios autores han analizado el impacto de las advertencias regulatorias, señalando por ejemplo que en EE.UU. las tasas de diagnóstico de depresión en niños y adolescentes y los tratamientos con ISRS revirtieron de forma clara a partir
de la advertencia de la FDA, sin que se observase un incremento significativo en otras modalidades de tratamiento (210). Estudios en otros países (Reino Unido y Holanda) también encontraron reducciones significativas en la prescripción de antidepresivos a niños y adolescentes tras las advertencias regulatorias (216). Otros trabajos han referido un aumento en las tasas de suicidio juvenil coincidiendo con dicha disminución en la tasa de prescripción de ISRS en países como EE.UU. (218), Holanda (200), o Canadá (219).
En resumen, en un pequeño grupo de niños y adolescentes tratados con antidepresivos parece haber un riesgo aumentado de aparición de ideación o conducta suicida (no suicidios consumados) en comparación con el placebo (incremento absoluto de riesgo de 1-2 %). Ello implica la necesidad de informar a los pacientes y sus padres o cuidadores del mismo, y de una cuidadosa monitorización de la ideación suicida en los pacientes en los que se indique su uso, especialmente en las primeras semanas de tratamiento. En todo caso, a la hora de considerar su indicación dicho riesgo debe valorarse frente a los beneficios del tratamiento y al importante riesgo de suicidio que se asocia a la depresión no tratada.
Resumen de la evidencia
| Antidepresivos tricíclicos como grupo frente a placebo | |
|---|---|
| Calidad baja |
La evidencia sugiere que, en comparación con el placebo, los antidepresivos tricíclicos como grupo consiguen una cierta reducción en la sintomatología depresiva, insignificante en niños y pequeña en adolescentes, y que no son más eficaces que el placebo en la remisión o respuesta de acuerdo a criterios diagnósticos. El tratamiento con tricíclicos presentó una mayor frecuencia de temblor, hipotensión ortostática, sequedad de boca y vértigo que el placebo, sin que se encontrasen diferencias significativas entre ambos grupos en la presencia de otros efectos adversos (203). |
| Antidepresivos de nueva generación frente a placebo | |
| Calidad baja |
En los antidepresivos de nueva generación, analizados como grupo, existe evidencia de una mayor reducción en la sintomatología depresiva (evaluada por el clínico), mejor estado funcional y mayores tasas de respuesta/remisión que el placebo, aunque el tamaño de estos efectos es pequeño y de relevancia clínica incierta (204).
La probabilidad de padecer efectos adversos es ligeramente mayor entre los participantes tratados con antidepresivos de nueva generación (evaluados en conjunto) frente al placebo, y el riesgo de acontecimientos relacionados con el suicidio (ideación, planes o conductas) es mayor con antidepresivos de nueva generación que con placebo. En el análisis por subgrupos, que evaluó cada antidepresivo de nueva generación de forma individual frente a placebo, sólo la fluoxetina mostró diferencias estadísticamente significativas en las tres variables de respuesta reseñadas (reducción de la sintomatología depresiva, funcionamiento general y tasa de remisión/ respuesta), mientras que el escitalopram las mostró en las dos primeras, y la sertralina únicamente en la primera. El resto de antidepresivos de nueva generación evaluados (paroxetina, citalopram, venlafaxina y mirtazapina) no mostraron diferencias significativas frente al placebo en ninguna de estas variables (204). |
| Calidad baja |
Este análisis de los antidepresivos, de forma individual, encontró una mayor frecuencia de acontecimientos relacionados con el suicidio en los participantes tratados con fluoxetina y con sertralina comparado con el placebo, aunque en ninguno de los dos casos las diferencias fueron estadísticamente significativas. Entre los que recibieron escitalopram, el riesgo de estos acontecimientos fue menor frente a placebo, pero tampoco fue significativo. Solo en el grupo tratado con venlafaxina se observó un elevado riesgo de estos acontecimientos estadísticamente significativo (204). |
| Calidad muy baja |
En un reciente metanálisis en red que comparaba y clasificaba los antidepresivos en función de su eficacia y tolerabilidad se obtuvieron los siguientes resultados (208):
En las comparaciones directas sólo la fluoxetina, la sertralina y el escitalopram fueron significativamente más eficaces que el placebo en todas las variables analizadas. En cuanto a la discontinuación debida a efectos adversos, la duloxetina, imipramina, sertralina y venlafaxina fueron peor toleradas que el placebo. En las comparaciones indirectas la fluoxetina fue el único fármaco eficaz comparado con el placebo en la reducción de los síntomas depresivos. La imipramina, la venlafaxina y la duloxetina fueron significativamente peor tolerados que el placebo (medido como tasa de abandonos por efectos adversos). Se observó un riesgo significativamente mayor de eventos relacionados con el suicidio en el grupo de la venlafaxina en comparación con el placebo y con otros cinco antidepresivos (escitalopram, imipramina, duloxetina, fluoxetina y paroxetina). La clasificación de los fármacos en función de su efecto sobre el cambio en los síntomas situó a la fluoxetina como el fármaco más eficaz (y a la nortriptilina como el menos eficaz), y en términos de tolerancia también la fluoxetina fue el mejor (siendo el peor la imipramina). En los eventos relacionados con el suicidio se observaron menor conducta e ideación suicida con la imipramina, obteniendo los peores resultados la venlafaxina. |
De la evidencia a las recomendaciones
Los aspectos que han determinado la fuerza y la dirección de estas recomendaciones han sido los siguientes:
1. Valor de las variables consideradas
Las variables consideradas críticas e importantes por el grupo elaborador (por orden de importancia) fueron: estado funcional, mejora de síntomas depresivos, remisión, variables y eventos adversos relacionados con el suicidio, abandonos por efectos adversos y aceptabilidad del tratamiento.
2. Calidad global de la evidencia
Globalmente, la calidad de la evidencia para estas preguntas clínicas va de moderada a muy baja.
Los estudios primarios considerados en las 2 revisiones sistemáticas incluidas y el metanálisis en red presentan diversas limitaciones que podrían afectar a su validez interna y externa entre las que destacan: muestras posiblemente poco representativas de los niños y adolescentes con depresión mayor derivados habitualmente para atención clínica (en términos de comorbilidades o riesgo suicida, por ejemplo), falta de información en muchos estudios sobre cómo ha sido la secuencia de aleatorización, el cegamiento o el cumplimiento del estudio; variabilidad en la definición de las variables de resultado, en el bajo número de ECA para alguna medida de resultado y la financiación por parte de la industria en la mayoría de los casos. Además, no se realizaron análisis por subgrupos en función de la gravedad del trastorno (depresión mayor leve, moderada o grave), actualmente el principal criterio sobre el que se establecen las indicaciones de las distintas opciones terapéuticas, sino que los datos son evaluados de forma conjunta. También cabe reseñar que, tanto en las revisiones como en el metanálisis, los resultados pueden estar condicionados por el número de estudios sobre uno u otro fármaco. En este sentido, la fluoxetina se puede ver beneficiada y presentar un mayor efecto por ser el fármaco con más estudios publicados, frente a otros antidepresivos con un número menor de investigaciones.
3. El balance entre beneficios y riesgos
La evidencia de la eficacia de los IMAO en el tratamiento de la depresión`mayor de niños y adolescentes es muy limitada, sin que haya estudios suficientes ni nuevas evidencias que justifiquen su uso en la práctica clínica en dicha población.
Los antidepresivos tricíclicos no son significativamente más eficaces que el placebo y presentan una mayor frecuencia de efectos adversos, por lo tanto, no está indicado su uso en el tratamiento de la depresión mayor en los niños y adolescentes.
Los únicos antidepresivos que han mostrado ser eficaces en el tratamiento de la depresión mayor en los niños y los adolescentes son los ISRS. Dentro de ellos, la fluoxetina es el fármaco que dispone de más y más claras evidencias sobre sus beneficios, y cuenta con la autorización con esta indicación de la FDA, la EMA y la AEMPS desde los 8 años de edad, por lo que debe considerarse el fármaco de primera elección si no existen otros criterios clínicos que lo cuestionen. El escitalopram (aprobado con esta indicación por la FDA en adolescentes) y la sertralina son los otros ISRS que han demostrado efectos beneficiosos en esta población, y pueden suponer alternativas razonables si hay motivos clínicos que lo justifiquen.
La magnitud clínica de los beneficios terapéuticos observados en los diferentes ECA es incierta, y la interpretación de sus resultados está dificultada por las numerosas limitaciones y sesgos metodológicos que presentan y porque las poblaciones incluidas en ellos podrían ser menos graves y complejas que las que se presentan en la práctica clínica habitual. Además, hay evidencias sugerentes de que la eficacia del tratamiento farmacológico con respecto al placebo varía considerablemente según la gravedad de la sintomatología, con pocas diferencias entre ellos en las depresiones leves y resultados más favorables a los antidepresivos en los pacientes con depresión mayor moderada/grave.
Los efectos adversos del tratamiento con ISRS no suelen ser de carácter grave, siendo los más frecuentes cefalea, náuseas, diarrea, nerviosismo, irritabilidad y alteraciones del sueño y del apetito. No obstante, entre ellos un importante aspecto a considerar es el incremento del riesgo en la aparición de acontecimientos relacionados con el suicidio (ideas y conductas suicidas, no se ha demostrado un incremento de suicidios consumados) en comparación con el placebo, aspecto sobre el que el clínico debe prevenir al paciente y sus familiares, y sobre el que debe realizar un seguimiento específico especialmente en las primeras semanas del tratamiento. En todo caso debe realizarse un balance riesgo/beneficio individualizado del tratamiento farmacológico considerando asimismo el importante riesgo en los acontecimientos señalados y el suicidio consumado derivados del propio trastorno depresivo.
Los IRSN (venlafaxina y duloxetina) y la mirtazapina no han mostrado eficacia superior al placebo en el tratamiento de la depresión mayor en niños y adolescentes. Además, los IRSN son peor tolerados que el placebo, y en particular la venlafaxina ha mostrado un riesgo de eventos relacionados con el suicidio significativamente mayor que el placebo y que otros antidepresivos (como la fluoxetina o el escitalopram), por lo que su uso en esta población no estaría indicado.
4. Valores y preferencias de los pacientes y/o sus cuidadores
En dos trabajos incluidos en la revisión sistemática de estudios cualitativos se destaca la necesidad de valorar el tratamiento de forma individualizada. En el estudio participativo realizado como parte de esta guía, además de esto, se enfatizó la importancia de la toma de decisiones informada sobre el tratamiento.
5. Uso de recursos y costes
No se ha localizado ningún estudio sobre el impacto económico o costeefectividad de los diferentes tratamientos farmacológicos para la depresión mayor en el niño y adolescente.
6. Otras consideraciones
Los únicos antidepresivos que han mostrado ser eficaces en estudios controlados en el tratamiento de la depresión mayor en niños y adolescentes, y por tanto los únicos recomendables en el tratamiento farmacológico inicial, son los ISRS, entre los que la fluoxetina, el escitalopram y la sertralina son los que disponen de más evidencias sobre su eficacia.
En España únicamente un ISRS (fluoxetina) y un antidepresivo tricíclico (nortriptilina) tienen indicación de la AEMPS para el tratamiento de la depresión en niños y adolescentes. La evidencia científica disponible muestra que otros ISRS (en particular escitalopram y sertralina) son eficaces y seguros en dicho tratamiento; por el contrario, dada la falta de eficacia y el mayor potencial de efectos adversos dicha evidencia desaconseja con claridad el uso de nortriptilina y cualquier otro antidepresivo tricíclico.
9.3. Tratamiento combinado
- En niños y adolescentes con depresión, ¿cuál es la efectividad comparada del tratamiento psicológico, farmacológico y combinado?
La importancia de buscar los esquemas de tratamiento más beneficiosos de la depresión en la infancia y la adolescencia ha llevado a que diferentes estudios hayan abordado la pregunta de si la combinación de antidepresivos y psicoterapia podría ser mejor opción que la monoterapia.
Los principales estudios que han investigado este enfoque son el Treatment for Adolescents with Depression Study (TADS) (220) y el Adolescent Depression Antidepressant and Psychotherapy Trial (ADAPT) (221). Aunque la evidencia en adultos sugiere que el tratamiento combinado es superior, fundamentalmente en la depresión grave y resistente (177), en la infancia y la adolescencia la evidencia no es tan clara y es necesario profundizar en el balance riesgo beneficio de las alternativas terapéuticas disponibles.
Para contestar a la pregunta sobre la efectividad comparada del tratamiento farmacológico, psicoterapéutico y combinado, la guía del NICE empleó una revisión sistemática Cochrane (222) que incluyó estudios hasta junio de 2014. La nueva búsqueda bibliográfica realizada para actualizar dicha revisión no localizó ningún ECA nuevo, por lo que se resumen a continuación sus principales resultados.
Evidencia científica
Cox et al. (222) incluyeron 1307 participantes provenientes de 11 estudios, de los que 8 fueron realizados en EEUU, 1 en Reino Unido, 1 en Australia y 1 en Corea del Sur. Aunque todos los estudios incluyeron participantes con depresión mayor según criterios DSM-III y DSM-IV, en cinco estudios los pacientes tenían trastornos de ansiedad cómorbidos, en tres de ellos consumo asociado de sustancias, en otro juego patológico online y en el último trastorno de ansiedad y síndrome de rechazo escolar.
En cuanto a la edad de los participantes, todos los ensayos incluyeron adolescentes de 12 o más años, menos un ensayo que incluyó niños y adolescentes de entre 8 y 17 años.
En relación con los fármacos administrados, la mayoría de los ensayos evaluaron la efectividad de los inhibidores selectivos de la recaptación de serotonina (ISRS, fluoxetina n=6; sertralina n=2), un ensayo empleó antidepresivos tricíclicos (imipramina), otro inhibidores de la recaptación de la serotonina/noradrenalina (IRSN, venlafaxina) y el último de ellos inhibidores de recaptación de noradrenalina y dopamina (IRND, bupropion).
La única psicoterapia evaluada en los estudios incluidos fue la TCC, siendo sus elementos centrales la restructuración cognitiva, el planteamiento de objetivos, la realización de actividades o la activación conductual como intervención única.
Las variables analizadas fueron la remisión según criterios diagnósticos DSM o CIE y según el punto de corte en diferentes escalas (CDRS-R, MADRS, K-SDAS-P, HAM-D), la aceptabilidad del tratamiento, los efectos adversos relacionados con el suicidio, la ideación suicida, el funcionamiento global y el abandono debido a efectos adversos. Estas variables se analizaron en la fase aguda del tratamiento o corto plazo (12 semanas), y en algunos casos también a largo plazo (6-9 meses y 12 meses).
Tratamiento farmacológico versus tratamiento psicológico
Se incluyeron dos estudios que compararon el tratamiento farmacológico con ISRS con la TCC en un total de 220 adolescentes: el estudio TADS, que utilizó fluoxetina con un esquema de dosificación similar al de la práctica habitual, y el de Melvin et al. (2006) que utilizó sertralina a dosis menores de las que podrían utilizarse en dicha práctica (220, 223).
Además, la población de ambos estudios fue diferente, siendo en el estudio TADS adolescentes con diagnóstico de depresión mayor moderadagrave, y en el estudio de Melvin et al. adolescentes en su mayoría con depresión mayor leve-moderada, incluyendo también distimia u otros trastornos depresivos no especificados. Por estos motivos los resultados deben interpretarse con cautela.
moderada
moderada
baja
baja
Tratamiento combinado versus tratamiento farmacológico
baja
baja
baja
baja
baja
Tratamiento combinado versus psicoterapia
En esta comparación, al igual que en la comparación tratamiento farmacológico versus psicológico, se incluyeron 2 estudios.
moderada
baja
baja
Tratamiento combinado versus terapia psicológica+placebo
Se analizaron 4 estudios diseñados para evaluar el efecto del tratamiento en trastornos comórbidos con depresión (ansiedad/abuso de sustancias).
moderada
baja
moderada
Uso de recursos y costes
La guía del NICE 2015 (21) incluyó un único estudio de evaluación económica realizado en Reino Unido que evaluó el coste-efectividad del tratamiento combinado (TCC+ISRS) en comparación con los ISRS solos (224, 225). Los participantes fueron 208 adolescentes de entre 11 y 17 años con depresión moderada-grave que no habían respondido a una intervención psicológica breve. Todos los adolescentes recibieron los cuidados habituales e ISRS y, además, la mitad de ellos recibieron también TCC.
A corto plazo, el tratamiento combinado fue menos costeefectivo que los ISRS solos. Así, la TCC añadida a los ISRS fue igual de efectiva que los ISRS solos e incrementó de forma significativa el coste de la intervención. Sin embargo, es necesario tener en cuenta que el grado de depresión de los participantes fue moderada-grave, que todos recibieron una intervención psicológica inicial y que en el grupo que recibió tratamiento combinado estuvieron permitidos otros tratamientos durante el periodo del estudio.
baja
Además, el horizonte temporal de la evaluación fue de sólo 12 meses y el estudio tiene algunas limitaciones metodológicas como, por ejemplo, no tener grupo control de TCC sola, tratamiento habitual o placebo (21).No se ha localizado ningún estudio adicional de evaluación económica.
Resumen de la evidencia
| Tratamiento farmacológico versus tratamiento psicológico | |
|---|---|
| Calidad moderada baja |
Se encontraron diferencias a favor de los antidepresivos en la persistencia de síntomas depresivos a las 12 semanas medidos con la escala CDRS, pero sin diferencias a largo plazo. Tampoco se encontraron diferencias en los porcentajes de remisión. La evidencia sugiere una menor ideación suicida con la TCC, que podría mantenerse en el largo plazo. La aceptabilidad del tratamiento, medida como tasa de abandonos, fue similar al comparar de forma global los antidepresivos empleados (sertralina y fluoxetina) con la terapia psicológica (222). |
| Tratamiento combinado versus tratamiento farmacológico | |
| Calidad baja |
En la remisión, según punto de corte, se encontraron diferencias significativas a favor del tratamiento combinado a corto plazo, sin diferencias a largo plazo.
A los 12 meses se encontró evidencia de mejoras en el funcionamiento y de la depresión autoinformada a favor del tratamiento combinado, aunque de relevancia clínica incierta. En el resto de variables evaluadas no se observaron diferencias concluyentes (222). |
| Tratamiento combinado versus tratamiento psicológico | |
| Calidad moderada baja |
A corto plazo, el tratamiento combinado obtuvo una mayor reducción de síntomas depresivos medidos mediante la escala CDRS que la TCC. Los resultados también sugieren mayores porcentajes de remisión con el tratamiento combinado postratamiento. Sin embargo, no hubo evidencia concluyente en otras variables analizadas. En la evaluación de los síntomas depresivos autoinformados, únicamente se observó una menor puntuación a los 12 meses a favor del tratamiento combinado. No se observaron diferencias relevantes en las otras variables analizadas (222). |
| Tratamiento combinado versus terapia psicológica+placebo | |
| Calidad moderada baja |
Se encontró evidencia de menores puntuaciones de depresión (puntuadas por los clínicos) en el tratamiento combinado en comparación con la terapia psicológica y placebo en el postratamiento. También se encontró evidencia de diferencias significativas en las tasas de remisión a corto plazo a favor del tratamiento combinado activo, aunque sin importancia clínica (222). |
| Calidad baja |
La única información sobre evaluación económica procede de un estudio realizado en Reino Unido (224, 225), incluido en la guía del NICE 2015, evaluó el coste-efectividad del tratamiento combinado (TCC con ISRS) en comparación con los ISRS solos. A corto plazo, el tratamiento combinado no fue más coste-efectivo que los ISRS solos. Así, la TCC añadida a los ISRS y los cuidados habituales fue igual de efectiva que los ISRS solos con cuidados habituales e incrementó de forma significativa el coste de la intervención. Sin embargo, es necesario tener en cuenta que el grado de depresión de los participantes fue moderada-grave, que todos recibieron una intervención psicológica inicial y que en el grupo que recibió tratamiento combinado estuvieron permitidos otros tratamientos durante el periodo del estudio. Además el horizonte temporal de la evaluación fue de sólo 12 meses, el estudio tiene algunas limitaciones metodológicas, como por ejemplo, no tener grupo control de TCC sola, tratamiento habitual o placebo (21, 224, 225). |
De la evidencia a las recomendaciones
Los aspectos que han determinado la fuerza y la dirección de estas recomendaciones han sido los siguientes:
1. Valor de las variables consideradas
Las variables consideradas críticas e importantes por el grupo elaborador (por orden de importancia) fueron: estado funcional, mejoría de síntomas depresivos, remisión, variables y eventos adversos relacionados con el suicidio, abandonos por efectos adversos y aceptabilidad del tratamiento.
2. Calidad global de la evidencia
La calidad global de la evidencia es moderada/baja. En esta revisión se han incluido 2 grandes ECA: TADS 2004 (n=439) y ADAPT (n=208), con muestras amplias y bajo riesgo de sesgos. En concreto el estudio TADS ha tenido un gran peso en la mayoría de las variables evaluadas.
Sin embargo, es preciso tener en cuenta las limitaciones de la revisión sistemática analizada y de los estudios incluidos en ella:
En cuanto a la primera, las comparaciones entre tratamiento farmacológico y psicológico y entre tratamiento combinado y psicológico incluyeron únicamente dos estudios, sin establecer distinción entre ellos en base a la población sobre la que fueron realizados (el primero con adolescentes con depresión leve-moderada y el segundo con adolescentes con depresión moderada-grave), lo que podría explicar la heterogeneidad de los hallazgos.
Además, se señala como una fortaleza de la revisión utilizar remisión del trastorno más que respuesta al tratamiento “por ser una medida más restrictiva y más relacionada con los objetivos de la mayoría de las personas que solicitan tratamiento”, un criterio diferente al de nuestra GPC en la que priorizamos el estado funcional y la mejoría de la sintomatología frente a la propia remisión del episodio depresivo.
Y en relación a los estudios incluidos:
- Aunque en la mayoría de ellos los evaluadores estaban enmascarados en relación con el tratamiento, debido a la naturaleza de las intervenciones psicológicas no fue posible el enmascaramiento de los participantes.
- En cuanto al diseño, algunos estudios permitieron flexibilidad en la prescripción de antidepresivos, mientras que otros fueron más estrictos.
También se incluyeron antidepresivos, como imipramina o bupropion, cuya efectividad en el tratamiento de la depresión en población infanto-juvenil no está establecida. Además, en los grupos tratados con fármacos, podría ser difícil aislar el efecto del antidepresivo en sí de otras intervenciones asociadas al propio contexto clínico y a las características del ensayo (por ejemplo, el seguimiento estrecho y contacto frecuente con los profesionales u otras intervenciones asociadas). - En el caso de la TCC también existen diferencias en el tipo y calidad de la intervención realizada. Además, algunos estudios como el TADS
permitieron una mayor flexibilidad en las técnicas empleadas, por lo que es difícil establecer si los contenidos principales se aplicaron de forma adecuada. - En cuanto a los participantes, todos los estudios incluidos en las comparaciones fueron realizados en adolescentes, sin que haya evidencias
en niños, y existe considerable variabilidad en las poblaciones, por ejemplo, en la gravedad del trastorno depresivo o las comorbilidades asociadas. - En las variables analizadas, existe considerable variabilidad en la definición de remisión en distintos estudios o la forma en que se recogieron o informaron otras (por ejemplo, las relativas a ideas o intentos de suicidio).
Estos sesgos junto a la heterogeneidad de los ensayos, los pocos estudios disponibles para cada comparación y la inconsistencia de los resultados entre distintas variables analizadas limitan el establecimiento de conclusiones definitivas acerca de la efectividad relativa de las intervenciones.
3. Balance entre beneficios y riesgos
Las evidencias sobre la efectividad comparada del tratamiento farmacológico, el tratamiento psicológico y el combinado son limitadas, sin que permitan establecer conclusiones firmes.
Los estudios más importantes fueron realizados sobre adolescentes con depresión moderada-grave. En base a ellos en esta población el tratamiento farmacológico, sólo o combinado con psicoterapia, podría producir una respuesta más rápida y ser más efectivo en la reducción de síntomas depresivos a corto plazo que el tratamiento psicológico, aunque sin diferencias a medio-largo plazo entre los tres tipos de tratamiento.
Por otra parte, los pacientes que reciben tratamiento psicológico podrían experimentar menos ideación suicida y una menor frecuencia de eventos adversos relacionados con el suicidio que aquellos únicamente con tratamiento farmacológico, diferencias que podrían mantenerse a mediolargo plazo.
La comparación entre la efectividad del tratamiento combinado y el tratamiento farmacológico arroja resultados particularmente contradictorios en los dos principales estudios analizados (TADS y ADAPT), y mientras el primero parece favorecer una mayor efectividad postratamiento y menor ideación suicida y efectos adversos relacionados con el suicidio con el tratamiento combinado, el segundo no encuentra ninguna de las dos cosas (con el tratamiento farmacológico acompañado de cuidados clínicos de buena práctica).
Teniendo en cuenta estos resultados, el grupo de trabajo considera que en la depresión moderada-grave el balance riesgo/beneficio del esquema de tratamiento combinado parece superior a la monoterapia, bien con antidepresivos o con tratamiento psicológico. Aunque los beneficios de añadir TCC al tratamiento farmacológico son limitados, parece que podría ser beneficioso teniendo en cuenta particularmente sus posibles efectos sobre la ideación suicida.
4. Valores y preferencias de pacientes y/o cuidadores
No se han localizado estudios cualitativos que aborden la visión en concreto de los pacientes hacia el tratamiento combinado.
En el estudio participativo realizado como parte de esta guía, tanto los pacientes como los familiares perciben el tratamiento combinado como una de las mejores alternativas terapéuticas.
5. Uso de recursos y costes
El único estudio de evaluación económica evaluado concluye que el tratamiento combinado no fue coste-efectivo en comparación con los antidepresivos.
Aunque el grupo elaborador reconoce que el coste del tratamiento combinado es superior a la monoterapia, considera también que los beneficios en salud de su implementación en casos de depresión moderada-grave podrían justificar su puesta en marcha.
6. Otras consideraciones
El tratamiento combinado podría acelerar la respuesta clínica y aportar una potencial protección contra el riesgo de conducta suicida y, por lo tanto, ser superior al tratamiento farmacológico o a la psicoterapia solos.
En esta línea la GPC del NICE 2015 (21) recomienda el tratamiento combinado como tratamiento inicial en la depresión moderada-grave en adolescentes (12-18 años), como alternativa a la terapia psicológica seguida del tratamiento combinado.
En ausencia de evidencia concluyente para realizar recomendaciones, pero teniendo en cuenta la necesidad de guiar a los clínicos en su enfoque de tratamiento el grupo de trabajo de esta GPC recomienda preferentemente el tratamiento combinado en particular para el tratamiento de la depresión grave en niños y adolescentes. En caso de existir razones que lo justificasen podrían utilizarse asimismo como alternativa:
- Tratamiento farmacológico (por ejemplo, en caso de preferencia del paciente y familiares, inadecuación del paciente para tratamiento psicológico, o no disponibilidad de tratamiento psicológico efectivo).
En este caso el tratamiento farmacológico siempre deberá ir acompañado de cuidados de buena práctica clínica (seguimiento regular y frecuente, vigilancia sobre posibles efectos adversos, psicoeducación, apoyo, manejo de circunstancias ambientales y técnicas psicoterapéuticas básicas). - Tratamiento psicológico (por ejemplo, en caso de preferencia del paciente y familiares o no disponibilidad de adecuado seguimiento farmacológico), siempre que la gravedad del cuadro no haga preciso tratamiento farmacológico.
Recomendaciones
| Recomendaciones generales | |
|---|---|
| √ | El tratamiento de la depresión en la infancia y en la adolescencia debería ser integral, y abarcar todas aquellas intervenciones psicológicas, farmacológicas y psicosociales que puedan mejorar el bienestar y la capacidad funcional del paciente [2017]. |
| √ | El manejo de la depresión debería incluir siempre cuidados de buena práctica clínica, entendiendo como tales: el seguimiento regular y frecuente, la psicoeducación, el apoyo y cuidado individual y familiar, el manejo de circunstancias ambientales, técnicas psicoterapéuticas básicas, la atención a comorbilidades y la coordinación con otros profesionales (ámbito sanitario, social y educativo) [2017]. |
| √ | Debe prestarse atención a la posible presencia de factores familiares y del contexto social que puedan interferir en la evolución del trastorno depresivo en el niño o adolescente (trastorno mental en los padres, problemas en las relaciones familiares o con iguales, situaciones de maltrato o acoso), y en su caso indicar su tratamiento y/o establecer las medidas oportunas para la disminución de su impacto o su resolución [nueva 2017]. |
| √ | Cuando por razones de edad sea necesario el cambio asistencial entre los servicios de salud mental de niños y adolescentes y los servicios de adultos, se debe asegurar la continuidad asistencial entre ambos mediante una adecuada coordinación entre sus profesionales [nueva 2017]. |
Tratamiento inicial
Depresión mayor leve |
|
| √ | En niños y adolescentes con depresión mayor leve y ausencia de factores de riesgo, ideas/conductas autolíticas y comorbilidades psiquiátricas, el médico de familia o pediatra debería dejar transcurrir un período de 2-4 semanas de observación y seguimiento de la evolución. Durante este período, el profesional de atención primaria debería proporcionar apoyo activo al niño o adolescente y su familia, facilitando pautas de hábitos de vida saludable, psicoeducativas o de manejo de situaciones familiares, sociales y escolares [2017]. |
| √ | Si durante este período de observación los síntomas depresivos se agravan o persisten, se recomienda derivar al paciente a atención especializada en salud mental de niños y adolescentes [2017]. |
| √ | Se recomienda derivar inicialmente a salud mental de niños y adolescentes, aunque la depresión sea leve, a aquellos pacientes que presenten ideación o conductas autolesivas, factores de riesgo o comorbilidades psíquicas [nueva 2017]. |
| Fuerte a favor |
En salud mental de niños y adolescentes, el tratamiento de elección de una depresión mayor leve será un tratamiento psicológico durante al menos un período de 8 a 12 semanas (sesiones semanales en formato individual o grupal) [2017]. |
| Débil a favor |
El tratamiento psicológico de la depresión leve en niños debería incluir alguna de las terapias de aplicación a este grupo de edad, como la terapia cognitivo-conductual, la terapia familiar, la terapia interpersonal familiar, y la terapia de apoyo no directiva, de acuerdo al conocimiento y la experiencia del profesional que realice el tratamiento [nueva 2017]. |
| Fuerte a favor |
En adolescentes con depresión mayor leve se recomienda la terapia cognitivo-conductual o la terapia interpersonal como modalidades de p sicoterapia iniciales, debido a que son las que han demostrado ser más eficaces en este grupo de edad [nueva 2017]. |
| Fuerte en contra |
No se recomienda utilizar fármacos antidepresivos en el tratamiento inicial de los niños y adolescentes con depresión leve [2017]. |
| Depresión mayor moderada y grave | |
| √ | Todo niño o adolescente con depresión mayor moderada o grave deberá ser derivado inicialmente a un servicio o unidad de salud mental de niños y adolescentes [2017]. |
| √ | En niños con depresión moderada se recomienda inicialmente tratamiento psicológico: terapia cognitivo-conductual, terapia interpersonal familiar, terapia familiar o terapia de apoyo no directiva [nueva 2017]. |
| Fuerte a favor |
En adolescentes con depresión moderada podrían establecerse 3 opciones de tratamiento en función del criterio clínico, teniendo en cuenta las preferencias de los pacientes y sus familiares, la adecuación de los pacientes a los mismos y la disponibilidad de los tratamientos en cada situación concreta:
|
| √ | Antes de iniciar un tratamiento antidepresivo farmacológico, se recomienda informar del motivo de la prescripción, de los beneficios que se esperan alcanzar, del posible retraso del efecto terapéutico, de los posibles efectos secundarios y de la duración del tratamiento [2017]. |
| Fuerte a favor |
Se recomienda vigilancia de la posible aparición de efectos adversos, especialmente de ideación o conducta suicida, sobre todo en las primeras cuatro semanas del tratamiento farmacológico [2017]. |
| Fuerte a favor |
Los únicos fármacos antidepresivos recomendables en el tratamiento inicial de la depresión moderada o grave de niños o adolescentes son los ISRS, entre los que la fluoxetina es el fármaco con más ensayos que apoyan su uso en pacientes con 8 años o más [nueva 2017]. |
| √ | Según el criterio clínico y el perfil del paciente fundamentalmente características clínicas de la depresión, comorbilidades, historia familiar e historia previa de respuesta o fracaso a fármacos), se podría elegir otro ISRS (sertralina, escitalopram y citalopram) [2017]. |
| Fuerte en contra |
La evidencia actual no permite recomendar la utilización de antidepresivos tricíclicos, paroxetina, venlafaxina, duloxetina o mirtazapina en el tratamiento inicial de la depresión mayor de niños y adolescentes [2017]. |
| Fuerte a favor |
En niños o adolescentes con depresión grave se recomienda utilizar inicialmente tratamiento combinado, asociando psicoterapia (terapia cognitivo-conductual o terapia interpersonal) con tratamiento farmacológico (ISRS). En casos individualizados podría utilizarse únicamente el tratamiento farmacológico, siempre asociado a cuidados de buena práctica clínica [nueva 2017]. |
| √ | Debería considerarse como opción la derivación a un hospital de día o el ingreso en una unidad de hospitalización adecuados a estos grupos de edad:
Debe considerarse especialmente el ingreso en unidad de hospitalización:
|
Bibliografía 9. Tratamiento de la Depresión Mayor
6. Rey J, Bella-AwusahTolulope T, Liu J. IACAPAP Textbook of Child and Adolescent Mental Health. 2015. En: Joseph M. Rey. Mood disorders E1 Depression in children and adolescents [Internet]. Geneva: International Association for Child and Adolescent Psychiatry and Allied Professions 2015. [citado 12 ene 2017] [pp 1-36]. Disponible en: http://iacapap.org/wp-content/uploads/E.1-Depression-2015-update.pdf.
21. National Institute for Health and Care Excellence. Depression in children and Young people: Identification and management in primary, community and secondary care. London: National Institute for Health and Care Excellence; 2015. [citado 12 ene 2017]. Disponible en: https://www.nice.org.uk/guidance/cg28#.
74. Carballo J, Figueroa A, García I, Soutullo C, Zalsman G. Trastornos depresivos. Manual de Psiquiatría del niño y del adolescente: Ed. Med. Panamericana; 2010. p. 45-167.
82. National Institute for Health and Care Excellence. Depression in Children and Young People: Identification and Management in Primary, Community and Secondary Care 2005 [citado 05 may 2015]. Disponible en: http://guidance.nice.org.uk/CG28.
85. Birmaher B, Brent D, Bernet W, Bukstein O, Walter H, Benson RS, et al. Practice parameter for the assessment and treatment of children and adolescents with depressive disorders. J Am Acad Child Adolesc Psychiatry. 2007;46(11):1503-26.
167. Lewandowski RE, Acri MC, Hoagwood KE, Olfson M, Clarke G, Gardner W, et al. Evidence for the management of adolescent depression. Pediatrics. 2013;132(4):e996-e1009.
171. European Association for Psychotherapy. Definition of the profession of Psychotherapy; 2003 [citado 13 jun 2017]. Disponible en: http://www.europsyche.org/contents/13219/definition-ofthe-profession-of-psychotherapy.
172. McCauley E, Gudmundsen G, Schloredt K, Martell C, Rhew I, Hubley S, et al. The Adolescent Behavioral Activation Program: Adapting Behavioral Activation as a Treatment for Depression in Adolescence. J Clin Child Adolesc Psychol. 2015:1-14.
173. Rohde P, Stice E, Shaw H, Briere FN. Indicated cognitive behavioral group depression prevention compared to bibliotherapy and brochure control: acute effects of an effectiveness trial with adolescents. J Consult Clin Psychol. 2014;82(1):65-74.
174. Dietz LJ, Weinberg RJ, Brent DA, Mufson L. Family-based interpersonal psychotherapy for depressed preadolescents: examining efficacy and potential treatment mechanisms. J Am Acad Child Adolesc Psychiatry. 2015;54(3):191-9.
175. Zhou X, Hetrick SE, Cuijpers P, Qin B, Barth J, Whittington CJ, et al. Comparative efficacy and acceptability of psychotherapies for depression in children and adolescents: A systematic review and network meta-analysis. World Psychiatry. 2015;14(2):207-22.
176. Forti-Buratti MA, Saikia R, Wilkinson EL, Ramchandani PG. Psychological treatments for depression in pre-adolescent children (12 years and younger): systematic review and meta-analysis of randomised controlled trials. Eur Child Adolesc Psychiatry. 2016;25(10):1045-54.
177. Grupo de trabajo de la Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Guía de Práctica Clínica sobre el Manejo de la Depresión en el Adulto. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Galicia (avalia-t); 2014.
178. Klerman G, Weissman M, Rousanville B. Interpersonal psychotherapy of Depression. New York: Basic Books; 1984.
179. Brunstein-Klomek A, Zalsman G, Mufson L. Interpersonal psychotherapy for depressed adolescents (IPT-A). Isr J Psychiatry Relat Sci. 2007;44(1):40-6.
180. Mufson L, Moreau D, Weissman MM, Klerman GL. Interpersonal Psychotherapy for Depressed Adolescents. New York: Guilford Publications; 1993.
181. Feixas G, Miró M. Aproximaciones a la psicoterapia: Una introducción a los tratamientos psicológicos. Barcelona: Paidós. 1993.
182. Linehan MM, Armstrong HE, Suarez A, Allmon D, Heard HL. Cognitivebehavioral treatment of chronically parasuicidal borderline patients. Arch Gen Psychiatry. 1991;48(12):1060-4.
183. Linehan MM, Heard HL, Armstrong HE. Naturalistic follow-up of a behavioral treatment for chronically parasuicidal borderline patients. Arch Gen Psychiatry. 1993;50(12):971-4.
184. Linehan MM, Dimeff LA, Reynolds SK, Comtois KA, Welch SS, Heagerty P, et al. Dialectical behavior therapy versus comprehensive validation therapy plus 12-step for the treatment of opioid dependent women meeting criteria for borderline personality disorder. Drug Alcohol Depend. 2002;67(1):13-26.
185. Safer DL, Telch CF, Agras WS. Dialectical behavior therapy adapted for bulimia: a case report. Int J Eat Disord. 2001;30(1):101-6.
186. Telch CF, Agras WS, Linehan MM. Dialectical behavior therapy for binge eating disorder. J Consult Clin Psychol. 2001;69(6):1061-5.
187. MacPherson HA, Cheavens JS, Fristad MA. Dialectical behavior therapy for adolescents: theory, treatment adaptations, and empirical outcomes. Clin Child Fam Psychol Rev. 2013;16(1):59-80.
188. Cook E, Gorraiz M. Dialectical behavior therapy for nonsuicidal selfinjury and depression among adolescents: preliminary meta-analytic evidence. Child and Adolescent Mental Health. 2016;21(2):81-9.
189. Brent DA, Holder D, Kolko D, Birmaher B, Baugher M, Roth C, et al. A clinical psychotherapy trial for adolescent depression comparing cognitive, family, and supportive therapy. Arch Gen Psychiatry. 1997;54(9):877-85.
190. Gould R, Clum G. A meta-analysis of self-help treatment approaches. Clin Psychol Rev. 1993;13:169-86.
191. Kahn JS, Kehle TJ, Jenson WR, Clark E. Comparison of cognitive-behavioral, relaxation, and self-modeling interventions for depression among middle school students. Sch Psychol Rev. 1990;19:196-211.
192. Stallard P, Phillips R, Montgomery AA, Spears M, Anderson R, Taylor J, et al. A cluster randomised controlled trial to determine the clinical effectiveness and cost-effectiveness of classroom-based cognitive-behavioural therapy (CBT) in reducing symptoms of depression in high-risk adolescents. Health Technol Assess. 2013;17(47):vii-xvii, 1-109.
193. Anderson R, Ukoumunne OC, Sayal K, Phillips R, Taylor JA, Spears M, et al. Cost-effectiveness of classroom-based cognitive behaviour therapy in reducing symptoms of depression in adolescents: a trial-based analysis. J Child Psychol
Psychiatry. 2014;55(12):1390-7.
194. Cheung AH, Kozloff N, Sacks D. Pediatric depression: an evidence-based update on treatment interventions. Curr Psychiatry Rep. 2013;15(8):381.
195. Haute Autorité de Santé. Manifestations dépressives à l’adolescence : repérage, diagnostic et prise en charge en soins de premier recours. Méthode Recommandation pour la pratique clinique. 2014.
196. Bridge JA, Birmaher B, Iyengar S, Barbe RP, Brent DA. Placebo response in randomized controlled trials of antidepressants for pediatric major depressive disorder. Am J Psychiatry. 2009;166(1):42-9.
197. Healy B. Dying of depression. US News World Rep. 2003;135(16):67.
198. Dubicka B, Hadley S, Roberts C. Suicidal behaviour in youths with depression treated with new-generation antidepressants: meta-analysis. Br J Psychiatry. 2006;189:393-8.
199. Hall WD. How have the SSRI antidepressants affected suicide risk? Lancet. 2006;367(9527):1959-62.
200. Gibbons RD, Brown CH, Hur K, Marcus SM, Bhaumik DK, Erkens JA, et al. Early evidence on the effects of regulators’ suicidality warnings on SSRI prescriptions and suicide in children and adolescents. Am J Psych iatry. 2007;164(9):1356-63.
201. Isacsson G, Reutfors J, Papadopoulos FC, Osby U, Ahlner J. Antidepressant medication prevents suicide in depression. Acta Psychiatr Scand. 2010;122(6):454-60.
202. Isacsson G, Rich CL, Jureidini J, Raven M. The increased use of antidepressants has contributed to the worldwide reduction in suicide rates. Br J Psychiatry. 2010;196(6):429-33.
203. Hazell P, Mirzaie M. Tricyclic drugs for depression in children and adolescents. Cochrane Database Syst Rev. 2013;6:CD002317.
204. Hetrick SE, McKenzie JE, Cox GR, Simmons MB, Merry SN. Newer generation antidepressants for depressive disorders in children and adolescents. Cochrane Database Syst Rev. 2012;11:CD004851.
205. Emslie GJ, Prakash A, Zhang Q, Pangallo BA, Bangs ME, March JS. A doubleblind efficacy and safety study of duloxetine fixed doses in children and adolescents with major depressive disorder. Journal of Child and Adolescent Psychopharmacology. 2014;24(4):170-9.
206. Atkinson SD, Prakash A, Zhang Q, Pangallo BA, Bangs ME, Emslie GJ, et al. A double-blind efficacy and safety study of duloxetine flexible dosing in children and adolescents with major depressive disorder. Journal of Child and Adolescent Psychopharmacology. 2014;24(4):180-9.
207. Le Noury J, Nardo JM, Healy D, Jureidini J, Raven M, Tufanaru C, et al. Restoring Study 329: efficacy and harms of paroxetine and imipramine in treatment of major depression in adolescence. BMJ. 2015;351:h4320.
208. Cipriani A, Zhou X, Del Giovane C, Hetrick SE, Qin B, Whittington C, et al. Comparative efficacy and tolerability of antidepressants for major depressive disorder in children and adolescents: a network meta-analysis. Lancet. 2016;388(10047):881-90.
209. Keller MB, Ryan ND, Strober M, Klein RG, Kutcher SP, Birmaher B, et al. Efficacy of paroxetine in the treatment of adolescent major depression: a randomized, controlled trial. J Am Acad Child Adolesc Psychiatry. 2001;40(7):762-72.
210. Moreland C, Bonin L. Effect of antidepressants on suicide risk in children and adolescents Amsterdam: Up ToDate; 2016.
211. Hernández Otero I, Alda Díez J. Guía Esencial de Psicofarmacología del niño y del adolescente. 2ª ed. Madrid: Soutullo; 2017.
212. Reinblatt SP, DosReis S, Walkup JT, Riddle MA. Activation adverse events induced by the selective serotonin reuptake inhibitor fluvoxamine in children and adolescents. J Child Adolesc Psychopharmacol. 2009;19(2):119-26.
213. Safer DJ, Zito JM. Treatment-emergent adverse events from selective serotonin reuptake inhibitors by age group: children versus adolescents. J Child Adolesc Psychopharmacol. 2006;16(1-2):159-69.
214. Bridge JA, Iyengar S, Salary CB, Barbe RP, Birmaher B, Pincus HA, et al. Clinical response and risk for reported suicidal ideation and suicide attempts in pediatric antidepressant treatment: a meta-analysis of randomized controlled trials. JAMA. 2007;297(15):1683-96.
215. Isacsson G, Rich CL. Antidepressant drug use and suicide prevention. Int Rev Psychiatry. 2005;17(3):153-62.
216. Bridge JA, Axelson DA. The contribution of pharmacoepidemiology to the antidepressant-suicidality debate in children and adolescents. Int Rev Psychiatry. 2008;20(2):209-14.
217. Olfson M, Marcus SC, Shaffer D. Antidepressant drug therapy and suicide in severely depressed children and adults: A case-control study. Arch Gen Psychiatry. 2006;63(8):865-72.
218. Hamilton BE, Minino AM, Martin JA, Kochanek KD, Strobino DM, Guyer B. Annual summary of vital statistics: 2005. Pediatrics. 2007;119(2):345-60.
219. Katz LY, Kozyrskyj AL, Prior HJ, Enns MW, Cox BJ, Sareen J. Effect of regulatory warnings on antidepressant prescription rates, use of health services and outcomes among children, adolescents and young adults. CMAJ. 2008;178(8):1005-11.
220. March J, Silva S, Petrycki S, Curry J, Wells K, Fairbank J, et al. Fluoxetine, cognitive-behavioral therapy, and their combination for adolescents with depression: Treatment for Adolescents With Depression Study (TADS) randomized controlled trial. Jama. 2004;292(7):807-20.
221. Goodyer I, Dubicka B, Wilkinson P, Kelvin R, Roberts C, Byford S, et al. Selective serotonin reuptake inhibitors (SSRIs) and routine specialist care with and without cognitive behaviour therapy in adolescents with major depression: randomised controlled trial. BMJ 2007;335 (7611):142–5.
222. Cox GR, Callahan P, Churchill R, Hunot V, Merry SN, Parker AG, et al. Psychological therapies versus antidepressant medication, alone and in combination for depression in children and adolescents. Cochrane Database Syst Rev. 2014 (11):CD008324.
223. Melvin GA, Tonge BJ, King NJ, Heyne D, Gordon MS, Klimkeit E. A comparison of cognitive-behavioral therapy, sertraline, and their combination for adolescent depression. Journal of the American Academy of Child and Adolescent Psychiatry 2006;45(10):1151–61.
224. Byford S, Barrett B, Roberts C, Wilkinson P, Dubicka B, Kelvin RG, et al. Costeffectiveness of selective serotonin reuptake inhibitors and routine specialist care with and without cognitive behavioural therapy in adolescents with major depression. Br J Psychiatry. 2007;191:521-7.
225. Goodyer I, Dubicka B, Wilkinson P, Kelvin R, Roberts C, Byford S, et al. Selective serotonin reuptake inhibitors (SSRIs) and routine specialist care with and without cognitive behaviour therapy in adolescents with major depression: randomised controlled trial. BMJ. 2007;335(7611):142.







