- ¿Cuál es la eficacia del tratamiento psicológico, farmacológico y combinado en la prevención de recaídas y recurrencia en la depresión mayor en niños y adolescentes?
La depresión mayor es un trastorno altamente recurrente. En niños y adolescentes se ha estimado que tras un primer episodio depresivo las tasas de recaída/recurrencia en los 5 primeros años podrían oscilar entre un 34 % y un 75 % (226). Es por ello importante evaluar la eficacia de diferentes estrategias de tratamiento en su prevención.
Una de las propuestas más utilizadas para describir el curso de los síntomas depresivos durante el seguimiento define remisión como un período relativamente asintomático durante al menos 2 semanas, recuperación como un período asintomático de al menos dos meses, recaída como un episodio de depresión tras la remisión pero antes de la recuperación, y recurrencia como un episodio de depresión tras la recuperación (en general se considera un nuevo episodio de depresión, en contraposición a la recaída del episodio inicial) (227).
Sin embargo, no existe un consenso general en la literatura sobre los conceptos de recaída y recurrencia, con criterios variables para definirlos, y en los estudios publicados hasta la actualidad con frecuencia se usan indistintamente. Debido a ello, para el objetivo de esta revisión se ha adoptado la propuesta de Vittengl et al. (228), que se refiere a cualquier episodio depresivo, posterior al inicial, como recaída/recurrencia.
Evidencia científica
Para contestar a esta pregunta clínica se ha empleado como referencia una revisión sistemática Cochrane del año 2012 (229) y se ha actualizado con la inclusión de 3 nuevos estudios (230-232).
Cox et al. (229) incluyeron 9 estudios (882 participantes de 7-18 años), que emplearon 2 tipos de diseño diferentes: 1) participantes que han respondido o remitido durante la fase aguda de tratamiento de un episodio depresivo, entran en una fase de continuación o mantenimiento, en la que todos los participantes son aleatorizados, bien a una intervención activa para prevenir las recaídas-recurrencias, bien a placebo (empleado en 4 ensayos); 2) los participantes que recibieron tratamiento en fase aguda, entran en un periodo de seguimiento a largo plazo sin tener en cuenta si se ha alcanzado el estado de respuesta o remisión (empleado en 5 ensayos).
Las comparaciones evaluadas en Cox et al. (229) fueron: medicación versus placebo y tratamiento combinado versus medicación. El metanálisis que realizaron se centró en el primer tipo de diseño, debido a que estos estudios son los más robustos desde el punto de vista metodológico.
De los tres nuevos estudios localizados, dos surgen como continuación del estudio piloto de Kennard et al. (2008) (233) incluido en la revisión de Cox et al. (2012). En ellos, un grupo de niños y jóvenes que habían mostrado respuesta o remisión del episodio depresivo tras un tratamiento agudo de 6 semanas con fluoxetina (N=144), fueron aleatorizados en la fase de continuación a tratamiento combinado (asociación de tratamiento farmacológico con fluoxetina y terapia cognitivo-conductual centrada específicamente en la prevención de recaídas) o a recibir únicamente tratamiento farmacológico con fluoxetina durante 6 meses, siendo evaluados a las 30 semanas (230) y a las 52 y 78 semanas (231).
En el tercer estudio localizado, un grupo de adolescentes con depresión mayor (N=25) que habían respondido al tratamiento farmacológico con citalopram durante la fase aguda (12 semanas), fueron aleatorizados para recibir durante la fase de continuación (24 semanas) citalopram o placebo (232).
Medicación versus placebo
En esta comparación se incluyeron 3 estudios cuya principal característica es que los participantes presentaron respuesta o remisión tras una fase aguda de tratamiento y posteriormente se aleatorizaron, para recibir un tratamiento activo o placebo. Sin embargo, existen diferencias en el punto en el que los pacientes fueron reasignados a los diferentes grupos y también a los periodos de seguimiento. En la tabla 22 se presentan las principales características de los estudios.
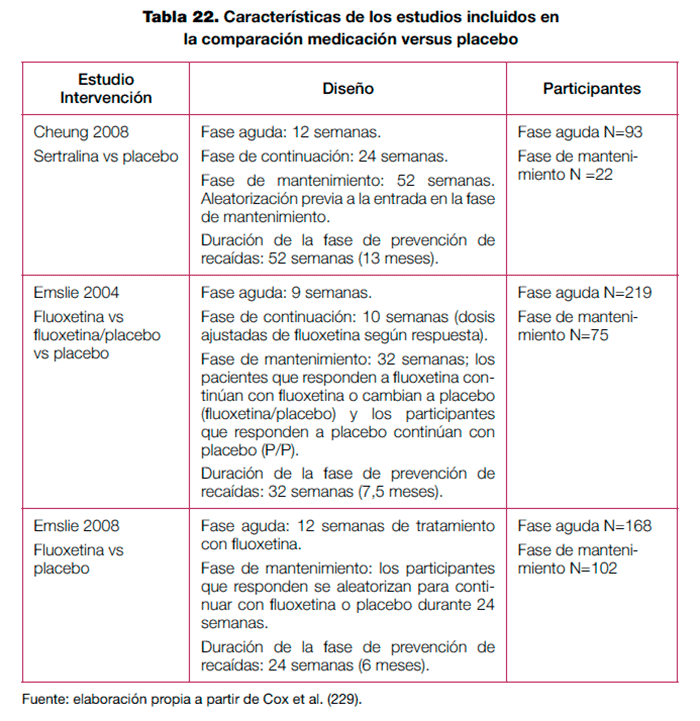
En cuanto a la prevención de recaída/recurrencia de un episodio depresivo, 3 ensayos pusieron de manifiesto que en aquellos niños y adolescentes con depresión mayor que habían respondido a un tratamiento agudo con ISRS, el mantenimiento del tratamiento farmacológico con ISRS durante la fase de prevención de recaídas redujo significativamente la tasa de recaídas/recurrencias respecto a los que recibieron placebo (40,9 % versus 66.6 %; OR 0,34; IC 95 % 0,18-0,64). Este efecto a favor del tratamiento farmacológico se mantuvo al analizar el estudio que aleatorizó a los pacientes a las 12 semanas (Emslie 2008) y a los que aleatorizaron tras la fase aguda y de mantenimiento (Cheung 2008, Emslie 2004).
moderada
Teniendo en cuenta los datos aportados por dichos estudios, no se encontraron diferencias significativas entre los pacientes que recibieron antidepresivos y los que recibieron placebo en la presencia de síntomas depresivos evaluados por los clínicos (CDRS-R), aunque con sustancial diferencia en los resultados entre el estudio que realeatorizó precozmente a los participantes (Emslie, 2008) (que sí encontró un efecto a favor de los antidepresivos frente al placebo; DEM -0,42; IC 95 % -0,86-0,07) frente a los que lo hicieron tardíamente que no encontraron diferencias entre los grupos.
baja
Un único ensayo con una muestra reducida (N=20) evaluó el efecto del tratamiento en el estado funcional desde el principio del ensayo hasta el final de la fase de mantenimiento, sin que encontrase diferencias significativas entre el grupo que recibió medicación frente al placebo.
baja
No se encontraron diferencias estadísticamente significativas en la presencia de conducta suicida entre los pacientes que recibieron medicación durante la fase de continuación y los que recibieron placebo.
Tampoco se encontraron diferencias estadísticamente significativas entre ambos grupos respecto a la tasa de abandonos, ni se informó de efectos adversos graves.
baja
Tratamiento combinado versus medicación
Los estudios incluidos en esta comparación se muestran en la tabla 23.

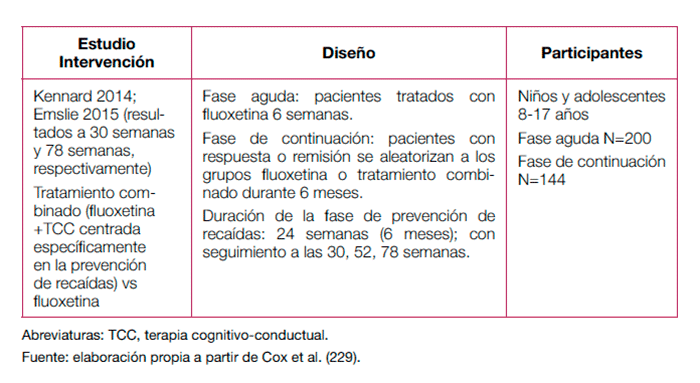
En la revisión sistemática de Cox et al. (229) se incluyeron datos del estudio piloto de Kennard 2008 (tabla 23). No se
encontraron diferencias significativas en ninguna de las variables analizadas entre los grupos (prevención de un siguiente episodio depresivo, conductas relacionadas con el suicidio, tiempo hasta la recaída, funcionamiento, síntomas depresivos, abandonos y efectos adversos). Este efecto difiere del informado en el artículo original, aunque cabe tener en cuenta que en la revisión sistemática se emplearon datos adicionales no publicados aportados por los autores del estudio primario y la medida del efecto fue diferente (mientras que Cox et al. emplean OR, Kennard emplea HR).
Manteniendo un diseño similar, el mismo grupo de autores publicaron posteriormente dos nuevos estudios (230, 231) (tabla 23).
baja
En cuanto a la prevención de un próximo episodio depresivo, a las 30 semanas encontraron un riesgo de recaída/recurrencia significativamente menor en los pacientes que recibieron tratamiento combinado frente a los que recibieron únicamente medicación (9 % versus 26,6 %; HR 0,31; IC 95 % 0,13, 0,732), y estas diferencias se mantuvieron a las 52 (27 % versus 49 %) y 78 semanas (36 % versus 62 %; HR 0,46; IC 95 % 0,62-0,823).
baja
No se encontraron diferencias estadísticamente significativas entre ambos grupos en el tiempo hasta la recaída/recurrencia, en las conductas relacionadas con el suicidio, efectos adversos ni abandonos (informados a las 30 semanas, final del tratamiento activo).
Resumen de la evidencia
| Calidad baja |
Los resultados obtenidos muestran alguna evidencia de que en niños y jóvenes con depresión que responden a un tratamiento inicial con ISRS, mantener el tratamiento farmacológico en la fase de continuación/mantenimiento del tratamiento es más eficaz que el placebo en la prevención de un nuevo episodio depresivo (duración de la fase de prevención de recaídas 6-12 meses).
También existe alguna evidencia de que en la fase de continuación añadir al tratamiento farmacológico con ISRS una terapia cognitivo-conductual específicamente orientada a la prevención de recaídas puede ser más eficaz que la medicación sola en la prevención de un futuro episodio depresivo |
De la evidencia a las recomendaciones
Los aspectos que han determinado la fuerza y la dirección de las recomendaciones han sido los siguientes:
1. Valor de las variables consideradas
Para este apartado el grupo elaborador de la GPC ha considerado las siguientes variables críticas e importantes (por orden de importancia): prevención de un siguiente episodio depresivo (medida como la tasa de participantes que cumplieron criterios de recaída-recurrencia), estado funcional, síntomas depresivos, eventos relacionados con el suicidio, tiempo hasta recaída/recurrencia, abandonos y efectos adversos.
2. Calidad global de la evidencia
La calidad global de la evidencia es baja. Hay pocos estudios en niños y adolescentes sobre qué estrategias terapéuticas pueden ser más efectivas para prevenir la aparición de un nuevo episodio tras una fase aguda de tratamiento. Los diseños de los estudios existentes son heterogéneos, lo que dificulta la interpretación de los resultados, y obliga a realizar análisis de subgrupos que reducen notablemente el número de participantes para las comparaciones, limitando todo ello las conclusiones que pueden extraerse.
Además, no permiten comparar los resultados entre niños y adolescentes, y tampoco distinguen las intervenciones en función de la gravedad de la depresión. Ambos aspectos podrían influir en la decisión sobre el tratamiento de continuación o mantenimiento tras la fase aguda. Así, por ejemplo, hay evidencias sugerentes de que los pacientes con episodios más graves, es menos frecuente que presenten remisión completa tras el tratamiento agudo, y de que tienen una mayor frecuencia de recaídas, por lo que podrían requerir una intervención preventiva posterior más intensiva.
Finalmente, los estudios diseñados específicamente para evaluar el efecto del tratamiento en la prevención de recaídas se han realizado en niños y adolescentes que responden a un tratamiento agudo farmacológico con ISRS. No hay estudios que hayan investigado tratamientos efectivos para prevenir la recaída/recurrencia en niños y jóvenes que hayan respondido a un tratamiento en la fase aguda con psicoterapia, ni con tratamiento combinado (no se conoce con exactitud si en este caso, por ej., es necesario mantener la medicación más allá de la fase aguda o si es suficiente con mantener solo un tratamiento psicológico, o qué tipo de tratamiento psicológico podría ser más efectivo -si el mismo de fase aguda, algún otro que ha demostrado eficacia en adultos –como la Terapia Cognitiva basada en Mindfulness-, o alguno orientado específicamente a prevención de recaídas-).
3. Balance entre beneficios y riesgos
Un grupo de estudios realizados en niños y adolescentes con depresión mayor que han mostrado respuesta o remisión tras un tratamiento agudo con ISRS evalúan la efectividad de realizar posteriormente una fase de continuación o mantenimiento con ISRS frente al placebo, y encuentran que la continuación del tratamiento farmacológico durante 6-12 meses tras la remisión o respuesta al tratamiento agudo disminuye significativamente el riesgo de recaídas o recurrencia del episodio depresivo.
En dichos estudios el riesgo de recaída o recurrencia es considerable aun manteniendo el tratamiento farmacológico (podría ser alrededor 30 % durante el período de continuación del tratamiento). Además, parece ser más frecuente en los pacientes que mantienen algún síntoma residual tras la fase aguda de tratamiento que en los que presentan remisión completa, pero en ambos casos las tasas de recaída-recurrencia son notablemente mayores si se suspende el tratamiento activo tras 3 meses de tratamiento agudo.
En la fase de prevención de recaídas no se encontraron diferencias significativas entre los pacientes que recibieron medicación y los que recibieron placebo en la presencia de ideas o intentos de sucidio, ni tampoco se informó de efectos adversos graves.
Los resultados de dichos estudios parecen sugerir, por tanto, que en los niños y adolescentes con depresión que responden completa o parcialmente a un tratamiento agudo con ISRS (habitualmente de 3 meses), el tratamiento farmacológico debería mantenerse durante un período de continuación adicional de 6-9 meses a fin de disminuir el riesgo de recaída.
Por otro lado, una investigación en niños y adolescentes con depresión mayor que mostraron respuesta o remisión tras un tratamiento farmacológico agudo con fluoxetina concluye que realizar una fase de continuación que combine mantenimiento del tratamiento farmacológico con una terapia cognitivo-conductual centrada específicamente en la prevención de recaídas consigue una disminución del riesgo significativamente mayor que el tratamiento farmacológico solo, que podría mantenerse a largo plazo más allá del fin del tratamiento (230, 231).
4. Valores y preferencias de pacientes y/o cuidadores
No hay estudios que hayan evaluado las preferencias de los pacientes y sus cuidadores con respecto a la actitud terapéutica a seguir tras la respuesta a un tratamiento inicial.
Desde el punto de vista clínico, informar sobre el incremento en el riesgo de recaída que puede suponer una interrupción precoz del tratamiento farmacológico, podría facilitar la aceptación/motivación para continuar con el mismo por más tiempo tras la remisión o recuperación. Además, podría resultar más difícil conseguir la implicación de un niño o adolescente en una terapia cognitivo-conductual tras la realización de un tratamiento farmacológico agudo que consigue la remisión de un episodio depresivo, especialmente si es completa.
5. Uso de recursos y costes
No se ha localizado ningún estudio sobre el impacto económico o costeefectividad de las diferentes estrategias en la prevención de recaídas/recurrencia.
6. Otras consideraciones
La GPC del NICE (21) no actualizó la evidencia sobre estrategias de prevención de recaídas/recurrencia. Sus recomendaciones sobre este punto son las mismas que las publicadas en 2005 (82). En cuanto al mantenimiento de los antidepresivos, recomiendan que el tratamiento con fluoxetina se mantenga por lo menos 6 meses tras la remisión. Sobre las estrategias encaminadas a la prevención de recaídas, recomiendan sesiones de terapia psicológica en niños y adolescentes de alto riesgo de recaídas (aquellos con más de 2 episodios previos, síntomas subclínicos o aquellos con presencia de factores de riesgo). También recomiendan una monitorización regular (durante 24 meses) y técnicas de autoayuda y psicoeducación.
La reciente actualización canadiense sobre la guía de depresión, también recomienda el mantenimiento de los antidepresivos durante 1 año o más en niños y adolescentes con historia de al menos 2 episodios depresivos previos o un episodio grave o crónico (91). La actualización de la GLAD-PC también hace referencia al mantenimiento del tratamiento antidepresivo durante 6-12 meses tras la resolución de los síntomas, con la misma dosis con la que se consiguió dicha resolución (GLAD PC 2013).
Teniendo en cuenta todo lo anterior, el grupo elaborador de esta guía concluye:
- En niños y adolescentes con depresión que han respondido total o parcialmente a un tratamiento en fase aguda con psicoterapia o con
tratamiento combinado no hay estudios que informen sobre la efectividad de distintas intervenciones en prevenir un episodio depresivo posterior. - En niños y adolescentes con depresión que han respondido total o parcialmente a un tratamiento en fase aguda farmacológico (con ISRS):
- Hay cierta evidencia de que mantener por más tiempo un tratamiento de continuación con ISRS es más efectivo que el placebo para prevenir la recaída o recurrencia de un nuevo episodio depresivo. Cuando se utiliza como tratamiento único, por tanto, el tratamiento farmacológico con ISRS debería mantenerse al menos durante 9-12 meses (con un mínimo de 6 meses tras la respuesta/remisión del episodio depresivo).
- Hay cierta evidencia de que, tras una fase de tratamiento farmacológico agudo de 6-12 semanas, combinar en un tratamiento de continuación un ISRS con una TCC orientada específicamente a la prevención de recaídas es más efectivo que el tratamiento único con ISRS para prevenir la aparición de un episodio depresivo posterior. Esta intervención combinada podría estar especialmente recomendada si el episodio depresivo inicial es grave, si permanecen síntomas residuales tras el tratamiento agudo, si existen factores de riesgo asociados o si ha habido varios episodios depresivos previos, ya que estas situaciones parecen asociarse a un mayor riesgo de recaída-recurrencia.
Recomendaciones
| Fuerte a favor |
En caso de respuesta al tratamiento farmacológico en fase aguda con ISRS se recomienda su continuación al menos 6 meses desde la remisión del cuadro depresivo (recomendable entre 9 y 12 meses), con la misma dosis con la que se consiguió dicha remisión [nueva 2017]. |
| Fuerte a favor | En caso de respuesta al tratamiento farmacológico en fase aguda con ISRS, en aquellos pacientes con mayor riesgo de recaídas/recurrencia (con un episodio depresivo grave, con permanencia de síntomas residuales tras el tratamiento inicial, con factores de riesgo asociados o con más de 2 episodios previos), se recomienda asociar en la fase de continuación al tratamiento farmacológico una terapia cognitivo-conductual orientada específicamente a la prevención de recaídas [nueva 2017]. |
| √ | Se recomienda que la suspensión de un fármaco ISRS se realice de forma gradual, y evitando que coincida con acontecimientos vitales potencialmente estresantes. Si los síntomas reaparecen, se ha de instaurar de nuevo el tratamiento farmacológico y replantear la estrategia terapéutica [2017]. |







