Juan Ignacio Martín, Patricia Gavín, Carmen Beltrán
3.1. Introducción
En el Programa de Guías de Práctica Clínica en el Sistema Nacional de Salud participan diferentes agentes en el desarrollo de las GPC: el Grupo Elaborador de la GPC (GEG) y los colaboradores expertos y revisores externos; juntos conforman el Grupo de Trabajo de la GPC (GTG).
El GTG debería contar con todos los estamentos y perfiles profesionales implicados en la atención al tema abordado en la guía y con usuarios del Sistema de Salud. El Grupo Elaborador de la Guía (GEG) es el núcleo encargado del proceso de elaboración. Sus integrantes son los que van a participar en la mayor parte de las etapas de elaboración de la GPC. Los colaboradores expertos y revisores externos participan en fases específicas del proceso de elaboración de la GPC. Independientemente del papel con el que se participe en la elaboración de la GPC, se debe cumplimentar y firmar una declaración de intereses.
3.2. Grupo elaborador de la GPC (GEG)
Dado que es GEG es quien tendrá mayor implicación en la elaboración de la GPC, si se asegura una composición multidisciplinar será más fácil conseguir las siguientes metas1
- Una participación de grupos relevantes relacionados con el tema que aborda la GPC.
- El acceso a información relevante y que pueda ser evaluada.
- Exposición, análisis y propuesta de soluciones a los problemas que puedan aparecer como consecuencia del uso de la GPC.
- Mayor credibilidad y aceptación de la GPC entre sus potenciales usuarios.
- Disminución de las barreras y mejor difusión e implementación de la GPC.
Ver en el anexo 3.1. situaciones prácticas en el manejo del GEG.
3.3. Perfiles, funciones y tareas del GEG
El grupo elaborador de la guía debería de contar con los siguientes perfiles2-4.
Equipo técnico o metodológico
Compuesto por el coordinador metodológico y los técnicos. El coordinador metodológico es el responsable de organizar y coordinar las actividades del GEG y de fomentar un entorno de trabajo colaborativo que dé lugar a una contribución equilibrada de todos sus miembros. Es necesario que tenga un conocimiento profundo del proceso de desarrollo de una GPC y las habilidades y experiencia necesarias para coordinar un equipo multidisciplinar. A lo largo de todo el proyecto, interactúa con cada miembro individual del grupo, participa en la planificación de las reuniones y gestiona el tiempo y el cumplimiento de los plazos. En las reuniones del GEG modera el debate y anima a una discusión constructiva y centrada en el tema de la GPC.
El equipo técnico o metodológico tiene un papel fundamental en la revisión sistemática. Son los responsables de elaborar el material que sirve de base al grupo de trabajo de la GPC para formular las recomendaciones (por ejemplo, las tablas de síntesis de la evidencia científica). En la categoría de equipo técnico o metodológico se incluye la figura del documentalista, aunque no necesariamente forme parte del GEG. Su función es la de identificar la literatura científica relevante y facilitar al GEG la bibliografía correspondiente. Colabora estrechamente con el GEG en el diseño de estrategias de búsqueda a partir de las preguntas clínicas que aborda la GPC (ver capítulo 5, «Búsqueda y selección de la evidencia científica»).
El equipo técnico colabora con los clínicos en la propuesta de pregunas clínicas que puedan ser respondidas, mediante indicaciones que ayudan a estructurar las preguntas. De esta forma, las consultas de las fuentes de información bibliográfica se realizan de forma eficiente.
Los profesionales sanitarios o no sanitarios
Son profesionales con conocimientos y experiencia en el tema objeto de la GPC. Es deseable que tengan conocimientos sobre evaluación crítica de literatura científica, ya que deberán valorar toda la documentación relevante que se genere en la evaluación de la evidencia original. En función de su experiencia y conocimiento, esta labor requiere de la lectura de artículos de investigación original así como de la generada por el equipo técnico y metodológico. Disponibilidad y capacidad de trabajo en equipo son requisitos importantes para contribuir de forma constructiva al desarrollo de la GPC.
Es recomendable la presencia en el GEG de un coordinador clínico que trabaje estrechamente con el coordinador metodológico. Es preferible que sea un clínico con un profundo conocimiento del tema objeto de la GPC y habilidades para facilitar la dinámica de trabajo del equipo, y que cuente con unos conocimientos básicos de lectura crítica de la literatura científica y de metodología de elaboración de guías.
Pacientes o cuidadores
Es recomendable incorporar a pacientes al GEG porque incrementa la calidad, aceptación y uso de la GPC, favoreciendo su implementación. Los pacientes pueden identificar los temas importantes para ellos y asegurarse de que las recomendaciones tienen en cuenta su perspectiva. En el marco del programa de GPC en el SNS se ha elaborado un manual metodológico dirigido a facilitar la participación de los pacientes en la elaboración de las GPC5 y que puede consultarse y descargarse desde la siguiente ruta:
https://portal.guiasalud.es/wp-content/uploads/2021/01/manual_metodologico_pacientes.pdf.
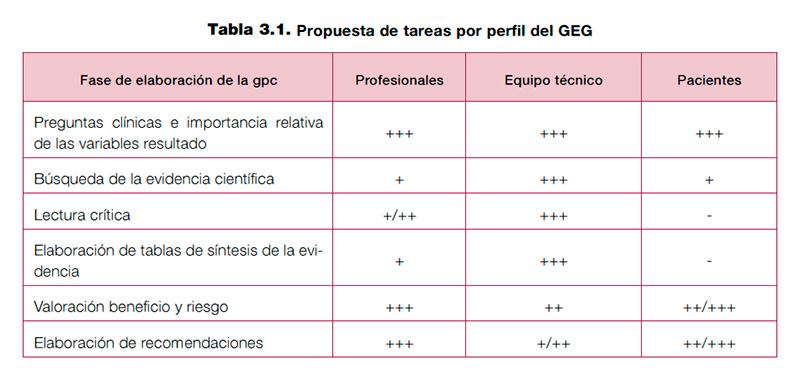
En la tabla 3.1 se presenta una propuesta de tareas que deben realizar los diferentes perfiles que constituyen el GEG en el desarrollo de la GPC.
3.4. Composición del GEG
3.4.1. Número adecuado de integrantes y composición cualitativa
Es recomendable que el número de profesionales que integran el GEG oscile entre 10 y 12 personas. Los grupos más grandes suelen ser difíciles de manejar2. Precisar qué profesionales deben formar parte del GEG depende del Alcance y Objetivos de la GPC. Se propone seguir los siguientes pasos para formar un GEG con una representación adecuada:
- El coordinador metodológico o el equipo técnico elaboran un primer listado de candidatos que comparten con la institución promotora de la GPC. Si se cuenta con un líder clínico, es deseable contar con su participación en esta etapa.
- Tras el acuerdo con la institución promotora sobre el listado de participantes se debería celebrar una primera reunión del GEG. Se puede solicitar a los participantes que colaboren en la tarea de concretar aquellas disciplinas que a su juicio deben formar parte del GEG y no han sido incluidas. La inclusión de nuevas disciplinas deberá ser aprobada por el promotor.
- Cuando la variedad de perfiles profesionales sea elevada, aquellos que no están adecuadamente representados en el GEG podrán participar como revisores externos o colaboradores expertos.
La representatividad geográfica en el GEG constituye un elemento importante para superar posibles obstáculos en la utilización de la GPC. Los miembros del grupo pueden facilitar información sobre potenciales barreras para la utilización de la GPC en su región y aportar claves para un plan de implementación. Es importante tener presente que trabajar con un GEG integrado por profesionales de otros ámbitos geográficos puede suponer un incremento de los costes para la elaboración de la GPC y dificultar la operatividad. Una práctica extendida en el marco del Programa de Guías de Práctica Clínica en el Sistema Nacional de Salud ha sido conseguir la representación geográfica mediante la participación de colaboradores expertos y revisores externos, que pueden aportar conocimiento sobre los distintos modelos organizativos de cada comunidad. Predomina así una mayoría local entre los integrantes del GEG, lo que reduce costes y facilita la celebración de reuniones presenciales. Sin embargo, el uso apropiado de las nuevas tecnologías de la información y comunicación facilita la posibilidad de que expertos en metodología y profesionales sanitarios y no sanitarios de diferentes ámbitos geográficos colaboren de forma eficiente en la elaboración de una GPC.
3.4.2. Otras competencias deseables de los integrantes del grupo elaborador
La evaluación económica de las intervenciones sanitarias es un aspecto relevante en la elaboración de recomendaciones. Permite estimar el uso de recursos y costes y comprobar si se justifican en función de la efectividad de las intervenciones. A tal fin es preciso contar, al menos, con un experto en metodología con formación en este área; por ejemplo, un economista de salud o un profesional capacitado en economía clínica. Es preferible que este experto forme parte del GEG; si no es posible, puede ser una persona externa a la GPC. No se debe excluir la posibilidad de contar puntualmente con la asesoría de un economista de la salud (ver capítulo 7, «Consideración del uso de recursos y costes en la elaboración de recomendaciones»).
3.4.3. Características de los integrantes del GEG cuando la GPC aborda comorbilidad y pluripatología
Abordar en una GPC la comorbilidad y pluripatología requiere contar con profesionales
sanitarios y no sanitarios con experiencia en el manejo de este tipo de pacientes. No se debe olvidar la posibilidad de hacer partícipes también a pacientes con comorbilidad o pluripatología en el proceso de elaboración de la GPC (ver capítulo 9, «Abordaje de la comorbilidad y la pluripatología»).
3.5. Funcionamiento del GEG
3.5.1. Constitución del grupo elaborador de la guía
Una de las características necesarias del GEG es que sea multidisciplinar, lo que conlleva que cada integrante del GEG se incorpore al grupo con expectativas, valores y experiencias diferentes. Todos los puntos de vista que puedan aportarse desde cada disciplina y experiencia deben ser valorados y respetados en el seno del GEG. Cada integrante del GEG debe tener las mismas oportunidades de contribuir al proceso de elaboración de la GPC y se hace preciso comprobar que el lenguaje utilizado por unos y otros es comprendido —con las aclaraciones que requiera— por todos los integrantes del GEG4.
La disponibilidad de los profesionales para la elaboración de una GPC es limitada, por lo que el uso del tiempo debe ser lo más eficiente posible. Que conozcan con detalle las distintas fases de elaboración de una GPC y su papel y su posible grado de implicación en cada una de ellas puede resultar útil (ver tabla 3.1).
Definidos los perfiles de las personas que puedan integrar el GEG, se inicia el contacto directo con profesionales del ámbito sanitario y Sociedades Científicas para que propongan candidatos que cubran las necesidades para un buen desarrollo de la GPC. Se recomienda consultar a los grupos relevantes para identificar posibles candidatos, con una combinación adecuada de puntos de vista, conocimientos técnicos y experiencia clínica2. Sería deseable que la distribución por sexo de las personas del GEG fuera equilibrada.
3.5.2. Reunión de constitución del GEG
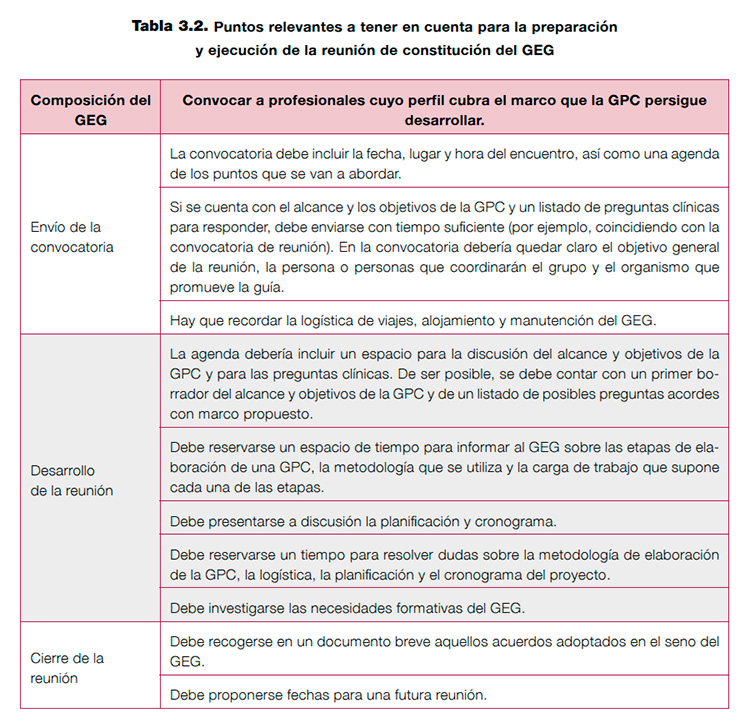
La primera reunión del GEG es muy importante, ya que en ella se establecen las bases para el funcionamiento del grupo, se procede al reparto de las diferentes funciones y tareas y se pueden crear las condiciones para generar una buena dinámica de trabajo6,7. En la tabla 3.2, se recogen una serie de aspectos para orientar la preparación y ejecución de esta reunión.
3.5.3. Reunión posteriores del GEG
No está definido el número óptimo de reuniones que deben mantenerse para la elaboración de una GPC; el número se ajustará a las necesidades del GEG y a los recursos disponibles. Las posibilidades de acceso a dispositivos de comunicación son numerosas, lo que facilitaría la celebración de reuniones no presenciales. Aunque con flexibilidad, la planificación y organización de las reuniones debería seguir los métodos establecidos en las reuniones de trabajo (definición de objetivos, agenda, horario, material de apoyo o consulta, dinámica y acta o resumen).
Para agilizar el proceso de elaboración de la GPC es recomendable crear subgrupos formados por dos o tres personas. Cada uno de estos subgrupos estaría encargado de desarrollar un conjunto de preguntas de la GPC (desde la búsqueda hasta la formulación de recomendaciones). Cada subgrupo debe decidir la dinámica de trabajo y reuniones, y puede acordar el reparto de tareas y cronograma de entrega de materiales e hitos, de acuerdo con el cronograma general de la GPC. Resulta útil que uno de los integrantes del subgrupo sea el responsable del mismo.
3.6. Formación requerida por las personas que integran el GEG
Es recomendable que los profesionales de la salud cuenten con una serie de aptitudes específicas que les permitan desempeñar su labor como integrantes del GEG. Además de conocer en profundidad el tema objeto de la GPC, deben tener un conocimiento básico sobre algunos aspectos técnicos precisos para el desarrollo del proyecto. En consecuencia, es importante determinar las necesidades formativas del GEG (ver anexo 3.2, “Formulario de necesidades de formación”.).
Por otro lado, es conveniente que el coordinador clínico tenga formación en metodología para la elaboración de GPC y resulta esencial, salvo que sea un facilitador experimentado, que cuente con formación adicional en este área, dada su función de asegurar que las opiniones de todos los integrantes del GEG sean tenidas en consideración en el seno del GEG4.
La formación básica, en función de las necesidades individuales, debería abarcar los siguientes aspectos4.
- Etapas clave del desarrollo de GPC en el programa de GPC en el SNS.
- Elaboración estructurada de preguntas clínicas en formato PICO (Paciente, Intervención, Comparación y Resultado o Outcome).
- Búsqueda y selección de la literatura.
- Evaluación y síntesis de la evidencia científica: lectura crítica de los diferentes diseños de estudio (revisión sistemática, ensayo clínico, cohortes, etc.), evaluación de la calidad, resumen y síntesis de la literatura científica.
- Introducción a la economía de la salud.
- Formulación de recomendaciones de acuerdo con la metodología GRADE (Grading of Recommendations Assessment, Development and Evaluation).
Los pacientes también pueden necesitar información, recursos metodológicos y apoyo. El objetivo es que adquieran conocimientos e información suficientes para poder participar en el proceso de elaboración de la GPC junto al resto de los miembros del GEG. Asimismo, es conveniente informar a los clínicos sobre el papel de los pacientes en el GEG con una presentación breve para favorecer la comunicación y el trabajo en equipo5.
El nivel de formación específica requerido por los profesionales de la salud depende de la participación en el GEG de expertos en metodología y en evaluación económica. Cuando se cuenta con equipos metodológicos para la elaboración de la GPC, puede ser suficiente que los profesionales de la salud reciban formación básica sobre el proceso. En el caso contrario, los miembros de GEG deben tener o recibir capacitación sobre evaluación crítica de la literatura científica, ya que ellos mismos llevarán a cabo las revisiones sistemáticas.
El calendario de formación debe adaptarse a cada proyecto. Lo más apropiado es proporcionar la formación en módulos sucesivos, de forma que los miembros del grupo accedan a ellos según sus necesidades. El módulo de diseño y evaluación de GPC puede ofertarse durante la reunión de constitución del GEG o, si la agenda no lo permite, inmediatamente después. La formación posterior se planifica según las necesidades del equipo (taller de preguntas, talleres de lectura crítica, etc.). Toda la docencia se debería llevar a cabo con un formato interactivo, utilizando material de la propia GPC que se está elaborando. Otra opción puede ser la de realizar un curso intensivo en el que se imparta toda la formación. La elección del modelo (curso intensivo o por módulos) dependerá de la disponibilidad de los docentes y de los potenciales asistentes8.
3.7. Otros participantes en el desarrollo de la GPC
En el GTG es fundamental la participación de los profesionales en el rol de colaboración experta y de revisión externa. Ambas funciones requieren profesionales clínicos con conocimientos y experiencia en el tema objeto de la GPC.
Colaboradores expertos. Su participación se considera necesaria para delimitar las preguntas clínicas iniciales y para revisar las recomendaciones y facilitar su difusión e implementación. Es crucial contar con colaboración experta en las primeras etapas de elaboración de una GPC. La revisión de las preguntas clínicas realizada al inicio del proceso puede evitar que más adelante haya que modificar preguntas, incluir nuevas o eliminar alguna. El colaborador experto puede proponer modificaciones a las preguntas clínicas acordadas por el GEG que pueden introducirse en las fases iniciales de forma relativamente sencilla, con ahorro de tiempo y esfuerzo.
Revisores externos. Profesionales clínicos, profesionales expertos en metodología y pacientes que no han formado parte del GEG. Participan en la evaluación del borrador definitivo de la guía. La participación de estos integrantes del GTG tiene lugar al final del proceso de elaboración de la GPC, antes de la edición del texto. Por tanto, su reclutamiento puede ser posterior.
3.8. Declaración de intereses del grupo de trabajo de la GPC
3.8.1. Contexto
En la elaboración de la GPC debe garantizarse su calidad, tanto por el rigor con el que se lleva a cabo el proceso metodológico como por la independencia editorial. Hay que evitar que los intereses de los profesionales que participan y cualquier posible sesgo puedan influir en la elaboración de las recomendaciones9. Por ello, un elemento clave para la credibilidad de la guía es la transparencia en cuanto a las fuentes de financiación y la ausencia de situaciones conflictivas con los principios éticos que deben regir la elaboración de las GPC10.
La herramienta AGREE II, en su dominio 6, referido a la independencia editorial, considera un indicador de calidad de la guía que la formulación de las recomendaciones no esté sesgada por conflictos de intereses en dos aspectos concretos: que los puntos de vista de la entidad financiadora no hayan influido en el contenido de la guía y que se hayan registrado y abordado los conflictos de intereses de los miembros del grupo elaborador de la guía11.
Organizaciones como Scottish Intercollegiate Guidelines Network (SIGN)1, National Institute for Health and Care Excellence (NICE)4 o la Organización Mundial de la Salud (OMS)12 han incorporado una regulación más rigurosa de conflicto de intereses en aras de la transparencia y la calidad en la elaboración de GPC, incorporando en sus respectivos manuales metodológicos un apartado específico referido al código de conducta, la declaración de intereses de todos los profesionales que participan en el proceso de elaboración y la gestión de los posibles conflictos de interés.
Para desarrollar este apartado se ha tomado como base el documento Propuesta de mejora de la independencia editorial de las guías del Programa de GPC en el SNS13.
3.8.2. Definición de conflicto de interés
Los conflictos de interés se producen en aquellas circunstancias en que el juicio profesional sobre un interés primario, como la seguridad de los pacientes o la validez de la investigación, puede estar influenciado por otro interés secundario, como intereses personales directos o intereses indirectos12,13. El conflicto de interés incluye los intereses de la persona, sus parejas o parientes cercanos (personales) o los de su departamento, empleador o negocio (no personal) que pueden influir potencialmente en el contenido y recomendaciones de la GPC1.
3.8.3. Tipos de intereses
Los tipos de intereses pueden ser de carácter económico o no económico y afectar directamente al profesional que participa en cualquier proceso de la elaboración de la guía o bien de forma indirecta, a través de un familiar o persona cercana.
Intereses personales directos. Son aquellos que afectan de forma directa al miembro del grupo elaborador de la guía (GEG), al colaborador experto o al revisor externo. Pueden ser de índole económica (implican que la persona reciba beneficio económico de algún modo) o no económica (el beneficio que se percibe es de tipo intelectual, o responde a cargas sentimentales o afectivas, o a convicciones o creencias).
Intereses indirectos. El beneficio percibido afecta de forma indirecta al miembro del GEG, al colaborador experto o al revisor externo, a través de la entidad laboral a la que pertenece o a través de un familiar o allegado. Todas las posibles situaciones contempladas en esta categoría serían de carácter económico.
En la tabla 3.3 se detallan, en cada caso, las distintas situaciones incluidas en cada una de las categorías.
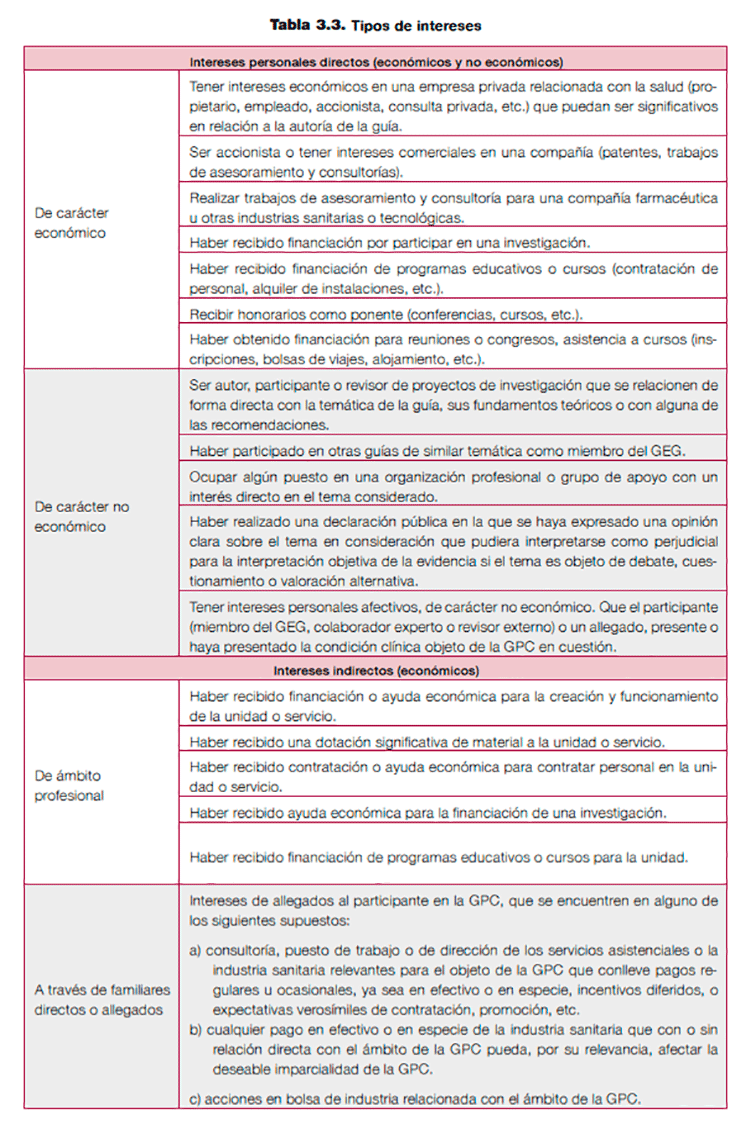
Obtenida y adaptada de Propuesta de mejora de la independencia editorial de las guías del programa de GPC en el SNS13.
3.8.4. Quién debe cumplimentar la declaración de intereses
Todos los profesionales que participan en el GEG, en cualquiera de sus fases de desarrollo —metodólogos, coordinadores, documentalistas, economistas, clínicos, pacientes, etc., así como todas las personas que participan en la colaboración experta y revisión externa de la GPC— deben cumplimentar y firmar un formulario de declaración de intereses. Habitualmente se solicita que en la declaración de intereses se haga referencia a las actividades y relaciones de los tres últimos años (ver anexo 3.3).
3.8.5. Cuándo se debe cumplimentar la declaración de intereses
De manera sistemática, la cumplimentación debe realizarse, en el caso del GEG, antes del inicio del trabajo de elaboración de la GPC; en el caso de los colaboradores expertos y los revisores externos, antes de iniciar su participación en la GPC. Las personas responsables de la elaboración de la GPC deben valorar y decidir si se requiere algún trámite más relacionado con la declaración de intereses12 a lo largo de la elaboración de la GPC y al finalizarla.
En España, en el marco que ofrece el Programa de Guías de Práctica Clínica en el Sistema Nacional de Salud, se propone la firma de la declaración de intereses antes del inicio de trabajos y una ratificación al final del proceso13.
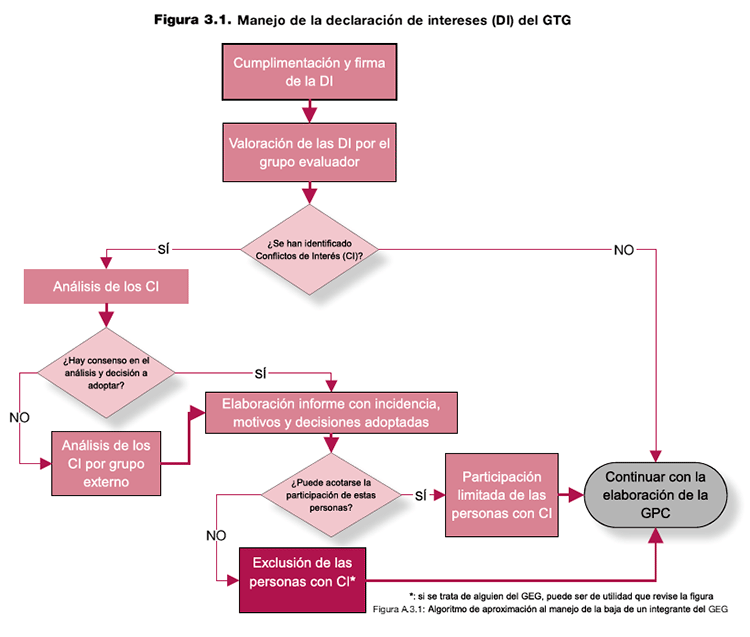
3.8.6. Manejo de los potenciales conflictos de intereses
Es recomendable que cada una de las declaraciones de intereses sea evaluada. Esta evaluación la realizará un grupo definido previamente en el marco del proceso de elaboración de la GPC. El número de integrantes debe ser adecuado, entre dos y tres personas. En el caso que surjan dudas o no se alcance un acuerdo sobre la valoración de una declaración de intereses, el grupo puede contar con la ayuda de un segundo grupo ajeno a la elaboración de la GPC y definido previamente.
El objetivo que se persigue con la evaluación de las declaraciones de intereses, es identificar la presencia de conflictos de interés, que pueden influir en la elaboración y el sentido de las recomendaciones de la GPC. Las declaraciones de intereses que reflejen conflictos deben ser objeto de análisis, y debe discutirse la participación de las personas firmantes en el proceso de elaboración de la GPC. Es preferible que estas personas no participen en la elaboración de la GPC y, si su participación se juzga necesaria, al menos debe evitarse en lo tocante a la elaboración de aquellas recomendaciones que puedan tener relación con su conflicto de interés.
En la GPC se informará de estas incidencias y se recogerán todas las decisiones que se hayan tomado en torno a la exclusión de alguno de los participantes en la guía, la acotación de su participación a una o varias de las preguntas de la GPC, o su plena participación si se decidiera que no influye en el proceso de elaboración de las recomendaciones. Se adjuntarán los motivos que hayan llevado a la decisión y, en su caso, las medidas que garantizarán la objetividad del proceso de elaboración de las recomendaciones13.
Resumen de los Aspectos Clave
Bibliografía 3. Composición y funcionamiento del grupo de trabajo de la GPC
1. Scottish Intercollegiate Guidelines Network (SIGN). SIGN 50: a guideline developer’s handbook. Edinburgh: SIGN; 2014.
2. Fretheim A, Schünemann HJ, Oxman AD. Improving the use of research evidence in guideline development: 3. Group composition and consultation process. Health Res Policy Syst [Internet]. 2006;4:15 [consultado 26/02/2016]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1702349/.
3. den Breejen EM, Nelen WL, Knijnenburg JM, Burgers JS, Hermens RP, Kremer JA. Feasibility of a wiki as a participatory tool for patients in clinical guideline development. J Med Internet Res [Internet]. 2012;14(5):e138 [consultado 26/02/2016]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3510744/.
4. The guidelines manual. London: National Institute for Clinical Excellence; 2012.
5. Grupo de trabajo de implicación de pacientes en el desarrollo de GPC. Implicación de pacientes en el desarrollo de guías de práctica clínica: Manual Metodológico [Internet]. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad. Instituto Aragonés de Ciencias de la Salud-IACS; 2013. (Guías de Práctica Clínica en el SNS: IACS Nº 2010/01) [consultado 26/02/2016].
Disponible en: https://portal.guiasalud.es/wp-content/uploads/2021/01/manual_metodologico_pacientes.pdf.
6. Fretheim A, Schünemann HJ, Oxman AD. Improving the use of research evidence in guideline development: 5. Group processes. Health Res Policy Syst [Internet]. 2006;4:17 [consultado 26/02/2016]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1702534/.
7. Schünemann HJ, Wiercioch W, Etxeandia I, Falavigna M, Santesso N, Mustafa R, et al. Guidelines 2.0: systematic development of a comprehensive checklist for a successful guideline enterprise. CMAJ [Internet]. 2014 Feb;186(3):E123-42 [consultado 26/02/2016]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3928232/.
8. Grupo de trabajo sobre GPC. Elaboración de Guías de Práctica Clínica en el Sistema Nacional de Salud. Manual Metodológico [Internet]. Madrid: Plan Nacional para el SNS del MSC. Instituto Aragonés de Ciencias de la Salud-IACS; 2007. (Guías de Práctica Clínica en el SNS: IACS Nº 2006/0I) [consultado 24/02/2016]. Disponible en: https://portal.guiasalud.es/egpc/manual-elaboracion-introduccion/.
9. Cosgrove L, Bursztajn HJ, Erlich DR, Wheeler EE, Shaughnessy AF. Conflicts of interest and the quality of recommendations in clinical guidelines. J Eval Clin Pract. 2013;19(4):674-81.
10. Briones E, Vidal S, Navarro MA, Marín I. Conflicto de intereses y guías de práctica clínica en España. Med Clin (Barc). 2006;127(16):634-5.
11. Instrumento AGREE II. Instrumento para la evaluación de Guías de Práctica Clínica [Internet]. Traducción a cargo de GuíaSalud. TheAgreeResearch Trust; 2009 [consultado 16/09/2015]. Disponible en: https://portal.guiasalud.es/wp-content/uploads/2019/01/spanish-agree-ii.pdf.
12. World Health Organization. WHO handbook for guideline development. Geneva: World Health Organization; 2012. Network GIRaA. A framework of the desirable features of guideline implementation tools (GItools): Delphi survey and assessment of GItools. Implement Sci. 2014;9:98.
13. GuíaSalud-Biblioteca de GPC en el SNS. Propuesta de mejora de la independencia editorial de las guías del programa de GPC en el SNS. 2012. (Sin publicar).
Lecturas recomendadas
• Grupo de trabajo sobre implementación de GPC. Implementación de Guías de Práctica Clínica en el Sistema Nacional de Salud. Manual Metodológico [Internet]. Madrid: Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Política Social. Instituto Aragonés de Ciencias de la Salud-IACS; 2009. (Guías de Práctica Clínica en el SNS: IACS Nº 2007/02-02) [consultado 26/02/2016]. Disponible en: https://portal.guiasalud.es/wp-content/uploads/2019/01/manual_implementacion.pdf).
Trabajo que muestra la implementación de GPC como un proceso que requiere planificación; dirigido a un ámbito local; ofrece las claves para realizar la implementación de recomendaciones de guías.
• World Health Organization. WHO handbook for guideline development. Geneva: World Health Organization; 2012.
Documento que ofrece los pasos, desde un punto de vista técnico, para el desarrollo de guías. Ofrece una visión de la elaboración de guías desde el marco ofrecido por la Organización Mundial de la Salud.
• Peiró S, Portella Argelaguet E. No todo es acuerdo en el consenso: limitaciones de los métodos de consenso en los servicios de salud. Gac Sanit. 1993 Nov-Dec;7(39):294-300.
Ante la necesidad de adoptar decisiones en áreas de incertidumbre en el ámbito sanitario, los autores ofrecen un análisis de las técnicas de consenso más frecuentemente utilizadas, sus ventajas y limitaciones. Hacen un llamamiento a tomar con el suficiente rigor metodológico la puesta en práctica de estas técnicas.
• Asua Batarrita J. Entre el consenso y la evidencia científica. Gac Sanit. 2005 Jan-Feb;19(1):65-70.
El autor parte de la variabilidad en la práctica y las distintas decisiones que pueden adoptarse ante una misma situación clínica. Ofrece un punto de vista práctico para alcanzar consensos entre profesionales que ayuden a reducir la variabilidad no explicada por razones sociodemográficas.
• Schünemann HJ, Wiercioch W, Etxeandia I, Falavigna M, Santesso N, Mustafa R, et al. Guidelines 2.0: systematic development of a comprehensive checklist for a successful guideline enterprise. CMAJ [Internet]. 2014 Feb;186(3):E123-42 [consultado 26/02/2016]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3928232/.
Trabajo en el que se presenta un listado de verificación para el desarrollo de GPC. Los dominios 3 y 4 contienen información específica sobre aspectos clave relacionados con la constitución y el funcionamiento del grupo elaborador.
• Instrumento AGREE II. Instrumento para la evaluación de Guías de Práctica Clínica [Internet]. Traducción a cargo de GuíaSalud. TheAgreeResearch Trust; 2009 [consultado 16/09/2015]. Disponible en: https://portal.guiasalud.es/wp-content/uploads/2019/01/spanish-agree-ii.pdf
El dominio 2 “participación de los implicados” contempla tanto la participación de todos los profesionales implicados en el tema que aborda una GPC como el punto de vista de las personas a las que van dirigidas las acciones propuestas en las recomendaciones.
Lecturas recomendadas
Anexo 3.1. Situaciones prácticas en el manejo del GEG.
Anexo 3.2. Formulario de necesidades de formación.
Anexo 3.3. Formulario para recoger la declaración de intereses del GTG.
Tablas y figuras
Tabla 3.1. Propuesta de tareas por perfil del GEG.
Tabla 3.3. Tipos de interés.
Figura 3.1. Manejo de la declaración de intereses (DI) del GTD.






